Стеноз устя аорти
Патологічна анатомія
Стеноз устя аорти — це перешкода вигнанню крові з лівого шлуночка через аортальний клапан під час систоли.
Відомості про поширеність стенозу устя аорти досить суперечливі. Його частота серед усіх набутих вад серця варіює від 5 до 20%; 80% випадків припадають на чоловіків.
Залежно від етіології виділяють:
1) природжений стеноз устя аорти;
2) ревматичний стеноз устя аорти;
3) кальциноз стулок аортального клапана невідомої етіології (так звана кальцинозна хвороба аортального клапана).
Хоча стеноз устя аорти наявний у хворого від народження, він зазвичай не зумовлює істотного звуження устя аорти в дитинстві і збільшується з віком унаслідок прогресивного фіброзу і кальцинозу стулок, пов’язаних з постійною травматизацією їх кровотоком. При цьому найчастіше спостерігається природжений дефект — двостулковий або одностулковий аортальний клапан, кальцифікація стулок якого, що зумовлює стеноз устя аорти, часто супроводжується вторинною аортальною недостатністю. Крім клапанного, природжений аортальний стеноз може бути під- і надклапанним, мембра- нозним, а також у вигляді фіброзної діафрагми. Він може зумовлюватися також різким звуженням виносного каналу лівого шлуночка внаслідок вираженої гіпертрофії міокарда, переважно в базальній частині міжшлуночкової перегородки, що характерно для обструктивної форми гіпертрофічної кардіоміопатії.
Ревматичний ендокардит призводить до спайок стулок аортального клапана в ділянці комісур, унаслідок чого, як і у хворих з природженою вадою, вони зазнають постійної травматизації кровотоком з наступним розвитком фіброзу і кальцинозу, що поступово звужує устя аорти. При цьому стулки коротшають, що часто призводить до появи доволі вираженої регургітації крові на клапані. Більшість хворих з аортальним стенозом ревматичної етіології також схильні до супутнього ураження мітрального клапана. Як наслідок, до часу, коли розвиваються серйозні порушення гемодинаміки, аортальний клапан настільки фіброзований і звапнений, що встановити етіологію вади (природжена чи ревматична) іноді неможливо.
У деяких осіб віком понад 70 років розвивається фібротизація стулок аортального клапана з відкладенням на них кальцію як прояв процесу старіння, що може спричинювати систолічний шум, але не істотне звуження устя аорти. Однак у низці випадків з віком виникає виражене неспецифічне дегенеративне ураження аортального клапана з масивним відкладенням кальцію на стулках, що призводить до його прогресивного стенозування. Для визначення такого ураження користуються термінами "кальцинозна хвороба аортального клапана", "стеноз Менкенберга " або "сенільний стеноз устя аорти". Слід зауважити, що атеросклероз не може спричинювати аортального стенозу, і термін "атеросклеротичний стеноз устя аорти" є некоректним. На відміну від аналогічної вади ревматичної етіології у хворих зі стенозом Менкенберга зрощення в ділянці комісур не утворюються, і вторинна регургітація крові через клапан істотно не виражена.
Під час патологоанатомічного дослідження серця хворих зі стенозом устя аорти виявляють також значну гіпертрофію лівого шлуночка при вираженому стенозі і постстенотичне розширення висхідної аорти. У задавнених стадіях хвороби за наявності серцевої недостатності лівий шлуночок дилатується, що зумовлює розтягнення кільця мітрального клапана і його відносну недостатність (так звану мітралізацію аортальної вади).
Механізми порушень гемодинаміки
Первинне порушення гемодинаміки зумовлено звуженням устя аорти (у нормі його площа — 2—3 см2), що створює перешкоду для вигнання крові. Для подолання перешкоди і забезпечення адекватного ударного об’єму серця лівий шлуночок має розвивати вищий систолічний тиск, унаслідок чого утворюється систолічний градієнт тиску між шлуночком і висхідною аортою. При вираженому стенозі цей градієнт перевищує 50 мм рт. ст., а площа отвору клапана зменшується до 0,8 см2 при незміненому серцевому викиді.
Хронічне перевантаження опором зумовлює підвищення систолічного напруження стінки лівого шлуночка. Для його нормалізації розвивається концентрична (без збільшення порожнини) гіпертрофія міокарда. Вона є найважливішим механізмом стійкої компенсації порушень гемодинаміки і призводить до нормалізації напруження стінки і підтримання нормальних ударного об’єму і фракції викиду лівого шлуночка. Певне адаптаційне значення має і подовження систоли шлуночка.
З наростанням гіпертрофії міокарда і збільшенням інтерстиціального фіброзу величина порожнини лівого шлуночка зменшується. Це зумовлено зниженням діастолічної піддатливості шлуночка, для більш-менш адекватного наповнення якого потрібний вищий кінцево-діастолічний тиск. Важливу компенсаторну роль відіграє посилення систоли лівого передсердя. Розвиток діастолічної дисфункції лівого шлуночка передує систолічній і зумовлює підвищення середнього тиску в лівому передсерді і венозну легеневу гіпертензію.
Повна компенсація може зберігатися тривалий час — 20—30 років і навіть більше. При цьому, однак, ХОС, не змінений у стані спокою, не здатний належною мірою збільшуватися під час фізичного навантаження. У разі тривалого перевантаження лівого шлуночка опором компенсаторні можливості гіпертрофії міокарда, як незбалансованої форми росту, рано чи пізно вичерпуються, і в ньому наростають дистрофічні зміни. Це призводить до зниження скоротливої активності міокарда і зменшення фракції викиду лівого шлуночка, а також ударного об’єму серця, тобто до декомпенсації вади. Систолічна дисфункція лівого шлуночка супроводжується дилатацією його порожнини, збільшенням напруження стінки, подальшим підвищенням кінце- во-діастолічного тиску і тиску на шляхах притоку — у лівому передсерді, легеневих венах, капілярах і легеневій артерії. Легенева гіпертензія призводить до швидкого розвитку правошлуночкової недостатності.
Декомпенсації вади сприяє виникнення хронічної коронарної недостатності при морфологічно незмінених вінцевих судинах. Ішемія міокарда зумовлена невідповідністю між підвищеною потребою гіпертрофованого міокарда в кисні і зниженим постачанням його через збільшення відстані для дифузії кисню, підвищеного кінцево-діастолічного тиску в лівому шлуночку і зменшення перфузійного тиску у вінцевих артеріях, у тому числі унаслідок поширення кальцинозу на устя цих судин. У хворих середнього і літнього віку вінцевий кровотік погіршується у зв’язку з приєднанням атеросклерозу. Слід зауважити, що зниження ударного об’єму серця супроводжується зменшенням систолічного градієнта тиску на аортальному клапані, величина якого, таким чином, перестає відображувати вираженість стенозу. Для її об’єктивної оцінки в цій стадії еволюції вади варто визначати площу отвору аортального клапана.
Клінічна картина. Навіть виражений стеноз устя аорти протягом багатьох років має безсимптомний перебіг. У багатьох хворих скарги з’являються після 40 і навіть 60 років.
Початок захворювання поступовий. Найхарактерніша тріада симптомів, які зазвичай виникають при звуженні площі устя аорти до 1 см2: 1) задишка, спочатку під час фізичного навантаження, а потім і в стані спокою; 2) ангінозний біль; 3) запаморочення і знепритомнення. Усі вони є відносно пізніми симптомами і свідчать про розвиток декомпенсації вади і несприятливий прогноз.
1. Задишка зумовлена збільшенням тиску в легеневих капілярах, що відображує підвищений кінцево-діастолічний тиск у лівому шлуночку внаслідок його дисфункції — спочатку діастолічної, а згодом і систолічної. Зрідка захворювання починається з нападу серцевої астми або набряку легень під час значного фізичного навантаження. У пізній стадії приєднуються симптоми правошлуночкової недостатності.
2. Ангінозний біль з’являється дещо пізніше внаслідок невідповідності між підвищеною потребою міокарда в кисні і зменшенням його постачання при незмінених вінцевих судинах і у зв’язку з розвитком супутнього коронарного атеросклерозу. Стенокардія відзначається в 50—70% хворих, спочатку під час фізичного навантаження, а згодом і в стані спокою.
3. Запаморочення і знепритомнення виникають частіше під час фізичного напруження і можуть поєднуватися з ангінозним болем. У їхньому підґрунті лежить гостра ішемія мозку внаслідок зниження AT при рефлекторній дилатації судин працюючих м’язів в умовах неможливості збільшення ХОС, причиною чого найчастіше є порушення серцевого ритму.
До клінічних ознак вади належать також підвищена втомлюваність і слабкість як ознаки зниження ХОС.
Під час об’єктивного дослідження зміни шкіри у вигляді вираженого збліднення й акроціанозу виявляють лише в дуже пізніх стадіях захворювання. Характерний повільний, малий і платоподібний артеріальний пульс (pulsus tardus, parvus et longus), якого, однак, може не бути в людей літнього віку із супутньою ізольованою систолічною артеріальною гіпертензією. Відзначається схильність до брадикардії, що сприяє поліпшенню діастолічного наповнення лівого шлуночка, й артеріальної гіпотензії. При зниженні ударного об’єму серця пульсовий AT зменшується. Однак навіть у разі вираженого аортального стенозу зрідка підвищується систолічний AT унаслідок супутньої артеріальної гіпертензії або недостатності аортального клапана. Набрякання шийних вен, гепатомегалія і периферійні набряки розвиваються в термінальній стадії — у разі приєднання правошлуночкової недостатності.
Під час пальпації визначається високий, резистентний верхівковий поштовх, що повільно піднімається, при декомпенсації він зміщується вліво і донизу. У положенні хворого лежачи на лівому боці йому може передувати поштовх лівого передсердя, що утворюється в разі посиленого скорочення його для вигнання крові в непіддатливий лівий шлуночок. У ділянці основи серця, яремної ямки і над сонними артеріями визначається систолічне тремтіння ("котяче муркотіння") з епіцентром у другому міжребровому проміжку праворуч біля краю груднини. Воно найкраще визначається в положенні хворого сидячи з нахилом тулуба вперед під час затримання дихання на видиху. У разі розвитку лівошлуночкової недостатності зі зниженням ударного об’єму серця тремтіння різке слабшає.
Важливе діагностичне значення мають дані аускультації серця.
1. Систолічний шум. Характерний для стенозу устя аорти систолічний шум грубий і має епіцентр у другому міжребровому проміжку праворуч біля краю груднини. Він добре проводиться кровотоком у ділянку яремної ямки і на сонні артерії, а також до верхівки серця. Шум має характерний відтінок шкрябання, і його краще чути в положенні хворого сидячи з нахилом тулуба вперед. На фонокардіограмі шум має ромбоподібну форму, типову для шуму вигнання. Що пізніше цей шум досягає максимуму, то вираженіший стеноз. Шум посилюється зі збільшенням ударного об’єму серця в умовах фізичного навантаження і в разі піднімання ніг. Зі зменшенням ударного викиду і кровотоку через аортальний клапан при розвитку серцевої недостатності він стає тихим і коротким.
2. Додатковий тон вигнання крові в аорту в період систоли на момент максимального розкриття аортального клапана через 0,04—0,06 с після І тону незалежно від фаз дихання. Його найкраще чути біля лівого краю груднини. Визначається цей тон при збереженій рухливості аортального клапана і зникає в разі розвитку малорухомості стулок через кальциноз. Тон вигнання в аорту може визначатися також у хворих з природженим двостулковим клапаном без вираженого стенозу і при артеріальній гіпертензії.
3. Злиття Aj з Р2 або, при різко вираженому стенозі, парадоксальне розщеплення II тону (PjAj).
4. Ослаблення \ аж до його зникнення. Зумовлене малорухомістю фіброзних і звапнених стулок аортального клапана.
Діагностика
На ЕКГ виражені ознаки гіпертрофії лівого шлуночка і його систолічного перевантаження у вигляді депресії сегмента ST і появи глибоких негативних зубців Т у лівих грудних відведеннях, І і aVL. Гіпертрофія міжшлуночкової перегородки призводить до порушення росту зубців R у грудних відведеннях, що можна помилково розцінити як ознаки перенесеного великовогнищевого інфаркту міокарда передньої локалізації. Зміни сегмента ST можуть зумовлюватися також ішемією міокарда. При вираженій дистрофії міокарда і поширеному міокардіосклерозі спостерігається блокада лівої ніжки передсердно-шлуночкового пучка або її передньоверхньої гілки.
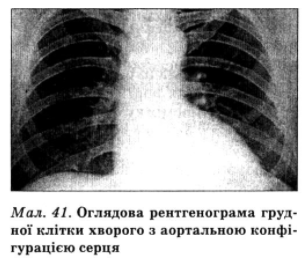
Унаслідок концентричного характеру гіпертрофії лівого шлуночка протягом багатьох років розміри і форма серця не змінюються, і при його рентгенографії можна спостерігатися лише заокруглення верхівки за рахунок стовщення міокарда. При вираженому аортальному стенозі розвивається постстенотичне розширення висхідної частини аорти. У хворих літнього віку в бічній і косій проекціях часто виявляють кальциноз аортального клапана. У пізніх стадіях при декомпенсації вади лівий шлуночок розширюється і серце набуває характерної аортальної форми (мал. 41). З’являються ознаки венозного застою в легенях, збільшення лівого передсердя, легеневої артерії і правих відділів серця.
На сфігмограмі визначається характерний уповільнений підйом кривої артеріального пульсу із зазубрені- стю її висхідної частини у вигляді півнячого гребеня.
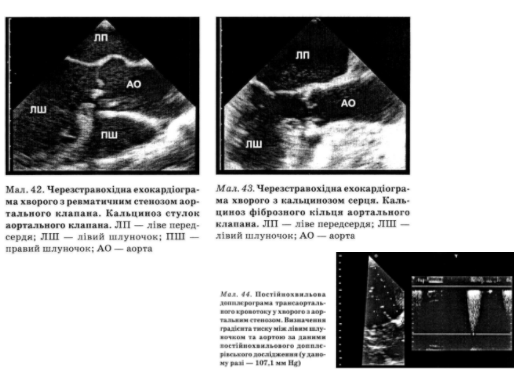
При ехокардіографії (мал. 42, 43) визначається виражене збільшення товщини задньої стінки лівого шлуночка і міжшлуночкової перегородки. Характерні стовщення, ущільнення і зменшення рухливості стулок аортального клапана. Часто візуалі- зується його двостулковість. У разі розвитку декомпенсації порожнина лівого шлуночка розширюється і фракція викиду зменшується. Допплєр- івське дослідження дає змогу виміряти швидкість кровотоку через клапан і визначити систолічний градієнт тиску та площу отвору клапана (мал. 44). Це дослідження має важливе значення для диференціальної діагностики клапанного стенозу устя аорти та під- і надклапанної та обструктивної гіпертрофічної кардіоміопатії, а також для виявлення супутньої аортальної регургітації.
Катетеризація серця й ангіокардіографія дають змогу точніше, ніж ехокардіографія Допплєра, визначити градієнт систолічного тиску між лівим шлуночком і висхідною аортою, виміряти кінцево-діастолічний тиск у лівому шлуночку як важливий показник його функції, уточнити локалізацію пере шкоди для вигнання крові і діаметр висхідної аорти.
Нині з урахуванням діагностичних можливостей ехокардіографії Допплєра катетеризацію серця у хворих із стенозом устя аорти виконують переважно для проведення коронарографії в усіх хворих віком понад 40 років з метою виявити й оцінити вираженість супутньої ІХС. Ця інформація необхідна для вирішення питання про виконання АКШ під час хірургічного лікування вади.
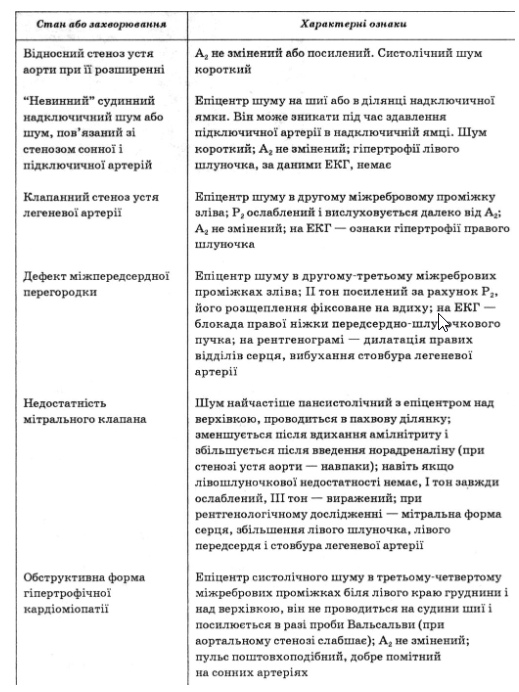
Диференціальна діагностика
У підлітковому і юнацькому віці у хворих із безсимптомним перебігом стенозу устя аорти і систолічним шумом насамперед слід проводити диференціальну діагностику з клапанним стенозом устя легеневої артерії і з "невинним " судинним шумом. У деяких хворих з мітральною недостатністю, особливо в разі розриву хорди передньої стулки мітрального клапана систолічний шум добре проводиться на основу серця. Встановити правильний діагноз допомагають ретельна аускультація, рентгенологічне дослідження та ехокардіографія Допплєра.
Систолічний шум вигнання в проекції аортального клапана внаслідок його відносного стенозу через дилатацію аорти часто визначається при ате- росклерозному ураженні аорти, системній артеріальній гіпертензії, сифілітичному аортиті. Проти органічного стенозу устя аорти в подібних випадках свідчать нетривалість шуму, відсутність тремтіння, характерних для стенозу змін II тону, пульсу й ознак кальцинозу клапана.
Значні труднощі для інтерпретації становить іноді систолічний шум вигнання з епіцентром ближче до верхівки або в третьому-четвертому міжребрових проміжках ліворуч біля краю груднини. Він може відзначатися при трьох захворюваннях: обструктивній гіпертрофічній кардіоміопатії і рідше — клапанному стенозі устя аорти і неревматичній мітральній недостатності (розриві сухожилкової хорди). Диференціально-діагностичні ознаки подано в табл. 23.
Діагноз клапанного стенозу устя аорти встановлюють на підставі:
1) характерного систолічного шуму;
2) вираженої гіпертрофії лівого шлуночка на ЕКГ;
3) фіброзу і кальцинозу аортального клапана і вираженої гіпертрофії лівого шлуночка за даними ехокардіографії.
Таблиця 23
Диференціальна діагностика стенозу устя аорти
Він підтверджується в разі виявлення за допомогою ехокардіографії Доп- плєра градієнта систолічного тиску на аортальному клапані і катетеризації серця.
Під час визначення етіології про ревматичне походження стенозу устя аорти можуть свідчити супутня аортальна недостатність й ураження мітрального клапана.
Ускладнення захворювання:
1. Раптова серцева смерть. Не менш як 25% хворих зі стенозом устя аорти вмирають раптово. Як правило, це пацієнти, в яких є виражена вада. Серед безсимптомних хворих частота раптової смерті — 3—5%. У більшості випадків раптова смерть зумовлена фатальними шлуночковими аритміями, виникненню яких сприяють ішемія і фіброз міокарда.
2. Гостра і хронічна лівошлуночкова недостатність. Розвивається у відносно пізній стадії захворювання і є найважливішим показанням до хірургічного лікування.
3. Інфаркт міокарда. Навіть за наявності незмінених вінцевих артерій тривала ішемія міокарда може зумовити субендокардіальний інфаркт. При супутньому коронарному атеросклерозі може виникати інфаркт міокарда із зубцем Q.
4. Атріовентрикулярна блокада. Виникає порівняно рідко, але може бути причиною раптової смерті.
5. Інфекційний ендокардит. Трапляється значно рідше, ніж при недостатності мітрального клапана, — приблизно у 2% хворих.
6. Системні емболії шматочками кальцію з клапана. Спостерігаються нечасто. Можуть спричинити інсульт і порушення зору.
Перебіг. Стеноз устя аорти — вада серця, що найкраще компенсується і десятиліттями має безсимптомний перебіг; хворі часто помирають у віці понад 60 років. Дегенеративний стеноз устя аорти, зумовлений кальцинозною хворобою аортального клапана, прогресує швидше, ніж ревматичний. Після виникнення симптомів смерть настає протягом 5 років переважно від серцевої недостатності.
Виділяють ревматичний і неревматичний стеноз устя аорти і наступних стадій:
I стадія — повної компенсації. Скарг немає, вада виявляється тільки аускуль- тативно, а при ехокардіографії Допплєра — невеликим (у межах 30 мм рт. ст.) градієнтом систолічного тиску на аортальному клапані. Хірургічне лікування показане.
II стадія — прихованої серцевої недостатності. Іноді хворі скаржаться на підвищену втомлюваність, задишку під час фізичного навантаження, запаморочення. Поряд з характерними аускультативними даними спостерігаються рентгенологічні й ЕКГ-ознаки збільшення і гіпертрофії лівого шлуночка. При ехокардіографії Допплєра — помірний (до 50 мм рт. ст.) градієнт систолічного тиску на аортальному клапані. Хірургічне лікування показане.
III стадія — відносної коронарної недостатності. Скарги на прогресивний біль стенокардійного характеру, задишку. Визначаються істотне збільшення розмірів серця, переважно за рахунок лівого шлуночка, на ЕКГ — депресія сегмента ST, негативні зубці Т. При ехокардіографії Допплєра — градієнт систолічного тиску вищий ніж 50 мм рт. ст. Хірургічне лікування показане.
IV стадія — вираженої лівошлуночкової недостатності. Характеризується подальшим прогресуванням симптомів. Можуть виникати запаморочення і знепритомнення. Періодично спостерігаються ортопное вночі, серцева астма, збільшення печінки. Рентгенологічно — збільшення не тільки лівого шлуночка, а й інших відділів серця, а також застійні явища в легенях. Часто — фібриляція передсердь. При ехокардіографії Допплєра — погіршення показників скоротливої функції лівого шлуночка, значний градієнт систолічного тиску на аортальному клапані, часто — кальциноз клапана. Ліжковий режим і медикаментозна терапія в деяких хворих можуть призвести до тимчасового поліпшення стану. Питання про хірургічне лікування вирішується індивідуально, з урахуванням ефективності передопераційної медикаментозної терапії.
V стадія — термінальна. Характеризується прогресивною недостатністю лівого і правого шлуночків. Різко виражені всі суб’єктивні й об’єктивні ознаки вади. Загальний стан дуже тяжкий, медикаментозне лікування практично безуспішне. Хірургічне втручання не показане.
Лікування
У разі безсимптомного і малосимптомного перебігу вади потрібне систематичне клінічне спостереження й обстеження за допомогою ехокардіографії Допплєра та інших неінвазійних методів для своєчасного виявлення прогресування звуження отвору і збільшення дисфункції лівого шлуночка. При значному стенозі, навіть у разі безсимптомного перебігу хвороби необхідно виключити важке фізичне навантаження у зв’язку з підвищеним ризиком раптової смерті. Роль медикаментозної терапії в лікуванні стенозу устя аорти невелика, тому що в легких випадках вона непотрібна, а в тяжких — неефективна. Усім хворим показана профілактика інфекційного ендокардиту. Терапія симптоматична. При серцевій недостатності рекомендують обмеження солі і сечогінні засоби, а за наявності клінічних ознак вираженої систолічної дисфункції лівого шлуночка — серцеві глікозиди і периферійні вазодилататори (нітрати й інгібітори АПФ). Останні призначають з обережністю, щоб уникнути зниження венозного притоку і, як наслідок, зменшення ХОС і синкопе. При стенокардії добрий ефект дають нітрати, Р-адреноблокатори і блокатори кальцієвих каналів.
Як і при інших вадах, єдиним ефективним способом лікування є хірургічний, який включає: 1) оперативну комісуротомію з перетиснутою аортою в умовах штучного кровообігу; 2) черезшкірну балонну аортальну вальвуло-пластику; 3) протезування аортального клапана. Головним показанням є наявність симптомів при вираженому стенозі (градієнт систолічного тиску на клапані понад 50 мм рт. ст. за нормального ХОС або нижче — при серцевій недостатності). У безсимптомних хворих операція показана при градієнті понад 80 мм рт. ст. і/або площі отвору менш як 0,6 см2. Протипоказанням є тяжка бівентрикулярна серцева недостатність. Літній вік не розглядається як протипоказання.
Комісуротомія і вальвулопластика є паліативними операціями, які можна виконувати тільки за відсутності істотного кальцинозу. Досягнуте клінічне і гемодинамічне поліпшення зазвичай нестійке через рестеноз. Питання про виконання обох операцій у кожного хворого вирішують індивідуально, з урахуванням багатьох чинників. До відкритої комісуротомії вдаються у хворих молодого віку з природженою або ревматичною вадою, а до катетеризації — у хворих з вираженим стенозом, зазвичай літнього віку, з вираженою серцевою недостатністю або тяжкою екстракардіальною патологією, у низці випадків цю процедуру застосовують як "місток" до протезування аортального клапана.
У більшості хворих із звапненим аортальним стенозом необхідне протезування аортального клапана. Використовують механічні протези — кульові клапани Старра—Едвардса, низькопрофільні двостулкові клапани Сент-Джуда і дискові клапани. На відміну від механічних аортальних клапанів гомо- і гетеропротези не потребують безперервної терапії непрямими антикоагулянтами після операції, однак вони відносно недовговічні. Структурна дегенерація біопротезів аортального клапана, за якої необхідна їхня заміна, спостерігається в середньому в 60% випадків через 15 років після операції. Тому такі моделі використовують у хворих літнього віку, в яких, до того ж, процеси руйнування біоклапанів перебігають повільніше, ніж в осіб молодого віку. Хірургічна летальність залежить від віку, вираженості серцевої недостатності і потреби в супутньому АКШ. Вона становить у середньому 3%, а у хворих віком понад 70 років досягає 7—8%. У разі виявлення під час коронарографії супутньої ІХС одночасне протезування аортального клапана й АКШ дають добрий гемодинамічний і клінічний ефект.
Прогноз
Раптова смерть хворих із безсимптомним перебігом стенозу устя аорти спостерігається рідко, тому такі хворі, як правило, не підлягають хірургічному лікуванню. Неоперовані хворі помирають у середньому через 4— 5 років після появи стенокардії, через 3 роки після виникнення знепри- томнень, через 1,5 року — після появи симптомів серцевої недостатності. Це істотно відрізняє стеноз устя аорти від мітрального стенозу, за якого термін виживаності після появи скарг перевищує 10 років.
Віддалені результати хірургічного лікування стенозу устя аорти порівняно з протезуванням клапанів із приводу всіх інших вад серця найкращі. 5-річна виживаність таких хворих становить близько 80%, 10-річна — 60—65%. Головні причини смерті — гостра і хронічна серцева недостатність, інфаркт міокарда, а також раптова смерть унаслідок фібриляції шлуночків і тромбоемболії. Після протезування аортального клапана ризик тромбоемболій, переважно судин головного мозку, нижчий, ніж у хворих із протезованим мітральним клапаном, тому що в більшості з них збережений синусовий ритм. Розвиток ускладнень пов’язаний з механічними протезами, тому всім таким хворим потрібна терапія непрямими антикоагулянтами (варфарином та ін.) з підтриманням міжнародного нормалізаційного відношення (МНВ) у межах 2,5—3,5.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.