Плеврит
Епідеміологія та етіологія
Плеврит — запалення нутрощевої та пристінкової плеври (плевральних листків), що супроводжується утворенням на їхній поверхні фібринозних нашарувань або скупченням ексудату в плевральній порожнині.
Плеврит — завжди вторинне захворювання, що ускладнює різні патологічні процеси в легенях, грудній стінці, середостінні, діафрагмі, піддіафрагмовому просторі, системні захворювання організму тощо. У зв’язку з цим вірогідних даних про частоту розвитку плевриту немає.
Виникнення плевриту інфекційного походження зумовлено впливом збудників специфічних (мікобактерії туберкульозу, бліда трепонема) і неспецифічних (пневмококи, стафілококи, мікоплазми, кишкова паличка, віруси, гриби, паразити тощо) інфекцій; збудники проникають у плевру контактним шляхом, лімфогенно, гематогенно, при порушенні плевральної порожнини. Частою причиною розвитку плевриту є системні хвороби сполучної тканини (ревматизм, системний червоний вовчак тощо), новоутворення, тромбоемболія і тромбоз легеневих артерій, травми та операції на грудній клітці, панкреатит. Плеврит може виникати внаслідок уживання деяких лікарських засобів (наприклад, фурадоніну, метотрексату).
Патогенез і патологічна анатомія
Здебільшого плеврит виникає на тлі зміненої реактивності організму як алергійний процес (алергійна реакція сенсибілізованої плеври у відповідь на інфекційно-токсичне подразнення з наступним нагромадженням у плевральній порожнині ексудату). У розвитку бластоматозного плевриту велике значення має блокування метастазами пухлини лімфатичних вузлів, лімфатичних і венозних судин, унаслідок проростання пухлини з прилеглих органів — деструкція серозних покривів. У виникненні плевриту при системних захворюваннях сполучної тканини має значення ураження кровоносних судин і зміна реактивності організму. При тромбоемболїї легеневої артерії плеврит зумовлений перфузійними розладами, діапедезом еритроцитів у плевральну порожнину і реакцією плеври на інфаркт-пневмонію.
У разі плевриту будь-якого походження порушується збалансованість процесів виділення та всмоктування плевральної рідини, швидкість ексудації перевищує можливості відтоку плевральної рідини. Якщо ексудація незначна, рідка частина випоту встигає резорбуватися і на поверхні плеври залишається лише шар фібрину — фібринозний (сухий) плеврит. При значній ексудації у плевральній порожнині накопичується вільний випіт.
Серозний випіт — прозора жовтувата рідина — трапляється рідко, він може бути проявом вірусного, парапневмонійного і туберкульозного негнійних плевритів, іноді з’являється при карциноматозному плевриті. Найчастіше в плевральній порожнині накопичується серозно-фібринозний випіт — каламутна жовта рідина з пластівцями фібрину, в осаді якої виявляють лімфоцити, поліморфноядерні лейкоцити, макрофаги, злущення клітин мезотелію, у разі алергійного плевриту — велику кількість еозинофілів. Плевра при серозно-фібринозному плевриті має тьмяний вигляд з розширеними лімфатичними судинами, при дифузних захворюваннях сполучної тканини спостерігають мукоїдну і фібриноїдну дистрофію колагенових волокон.
Хільозний випіт, який характеризується високим умістом ліпідів, накопичується в плевральній порожнині, як правило, при пухлинах середостіння, що стискають грудну протоку. Хільозну рідину в плевральній порожнині виявляють також при травмі грудної протоки.
Геморагічний випіт, що містить велику кількість еритроцитів, спостерігають при раку легень і пухлинах іншої локалізації, що метастазують у легені й плевру, тромбоемболії легеневої артерії, що супроводжується інфарктомпневмонією, при панкреатиті. Геморагічна рідина в плевральній порожнині може визначатися також при травматичному плевриті. При карциноматозному плевриті в осаді можна знайти клітини пухлини, плевра різко гіперемована з ділянками крововиливів, нерідко відзначають лімфангоїт.
Гнійний випіт, як правило, виникає в разі розкриття в плевральну порожнину субплевральних вогнищ деструкції легеневої тканини, відкритих (рідше закритих) ушкоджень грудної клітки, після оперативних втручань на органах грудної клітки (легенях, стравоході, серці та ін.). Він накопичується зазвичай у нижніх відділах плевральної порожнини. Плевра, як правило, тьмяна, вкрита гноєм, в якому виявляють колонії мікроорганізмів. При гнійному плевриті пневмококової етіології на поверхні плеври виявляють фібринозні нашарування. Нерідко гнійна інфільтрація з плеври поширюється на тканину легені.
Гнійний випіт, що виникає в разі проникнення в плевральну порожнину мікроорганізмів з вогнища гангренозного розпаду легені, має бурувато-сірий колір, гнильний запах, іноді містить газ.
У разі зворотного розвитку плевриту швидкість резорбції плеврального вмісту перевищує швидкість ексудації, рідка частина випоту зменшується, організується фібрин, що часто призводить до фіброзного стовщення плеври й утворення спайок.
Класифікація. Загальноприйнятої класифікації плевритів немає. У різних класифікаціях ураховуються такі показники:
Етіологія
1. Інфекційні (бактеріальний, вірусний, рикетсіозний, мікоплазматичний, грибковий та ін.).
2. Неінфекційні (асептичні).
Характер ексудату
1. Серозний.
2. Серозно-фібринозний.
3. Гнійний.
4. Гнильний.
5. Геморагічний.
6. Еозинофільний.
7. Хільозний.
8. Холестериновий.
9. Змішаний.
Фаза перебігу
1. Гостра.
2. Підгостра.
3. Хронічна.
Поширеність
1. Дифузні.
2. Осумковані:
а) верхівковий (апікальний);
б) приребровий (паракостальний);
в) кістково-діафрагмовий;
г) діафрагмовий (базальний);
д) присередостінний (парамедіастинальний);
е) міжчастковий (інтерлобарний).
Клінічні варіанти
1. Гнійно-запальні процеси в організмі (у прилеглих або віддалених органах і тканинах):
а) інфекційні (бактеріальні, вірусні, рикетсіозні, мікоплазмові, грибкові);
б) паразитарні (амебіаз, філяріатоз, парагонімоз, ехінококоз та ін.);
в) ферментогенні (панкреатогенні).
2. Алергійний та автоімунний випоти (екзогенний алергійний альвеоліт, лікарська алергія, постінфарктний синдром Дресслера тощо).
3. При системних захворюваннях сполучної тканини (ревматизм, ревматоїдний артрит, системний червоний вовчак, склеродермія тощо).
4. Посттравматичний випіт (закрита травма грудної клітки, електроопіки, променева терапія).
Традиційне розмежування плевритів на сухі і випотні досить умовне, оскільки будь-яке запалення плеври починається з пропотівання на поверхню плевральних листків фібрину. Якщо на цьому етапі запалення стабілізується або зазнає зворотного розвитку, то цей процес розцінюють як фібринозний, або сухий, плеврит. Якщо ж порушення бар’єрної функції плеври посилюється, з більшою інтенсивністю й у більшій кількості виходить рідина в плевральну порожнину, то говорять про ексудативний, або випітний, плеврит.
Клінічна картина
Прояви плевриту характеризують такі параметри:
1) форма (сухий чи ексудативний);
2) характер запальної реакції плеври (вид ексудату);
3) локалізація і поширеність ексудату (дифузний чи осумкований);
4) характер перебігу (гострий чи хронічний).
Серед клінічних проявів плевриту можна виділити три основні синдроми. Провідний синдром, який визначається за характером патологічного процесу, дає назву різним клінічним формам плевриту: сухий (фібринозний) плеврит; негнійний (випітний) ексудативний плеврит; гнійний випітний плеврит (емпієма плеври). Ці форми плевриту можуть спостерігатися ізольовано або переходити одна в іншу в динаміці захворювання.
Другий синдром свідчить про запальну реакцію організму — це синдром гострофазних показників. І насамкінець, у клінічній картині можна спостерігати симптоми (ознаки) того захворювання, що спричинило виникнення плевриту, — це третій синдром.
Крім трьох основних синдромів при випітних плевритах можуть бути додаткові синдроми: а) компенсованого ателектазу легені; б) зміщення середостіння; в) здавлення верхньої порожнистої вени.
Досить часто плевральна ексудація є першим, а іноді єдиним упродовж деякого часу проявом, що маскує основне захворювання. При обстеженні хворого треба насамперед визначити характер ураження плеври, а потім установити етіологію хвороби. Іноді це не вдається навіть у разі найретельнішого аналізу клінічної картини — у таких випадках говорять про ідіопатичний плеврит. Здебільшого патологічні процеси в плеврі проявляються у двох клінічних варіантах: сухий (фібринозний) плеврит і плевральний випіт.
Сухий (фібринозний) плеврит. У клінічній картині провідним є больовий синдром. При гострих запальних захворюваннях легень раптово з’являється сильний біль під час дихання у відповідній половині грудної клітки. Біль посилюється під час кашлю, руху, тиску на міжреброві проміжки. У деяких хворих відзначають поступовий розвиток захворювання: біль у грудях незначний, посилюється в разі охолодження, перевтоми; температура тіла спочатку може бути нормальною.
Біль зазвичай локалізується в бічних і передніх відділах грудної клітки, має колький або різальний характер, чітко посилюється під час кашлю й глибокого вдиху, часто іррадіює в шию, плече, імітуючи невралгію, міозит, плексит. Плевральний біль наростає під час нахилу в здоровий бік, тоді як при міжребровій невралгії посилення болю відзначають під час нахилу в уражений бік. Біль у ділянці соска, що іррадіює в плече, варто відмежовувати від болю при ішемічній хворобі серця. При діафрагмовому сухому плевриті найчастіше відзначають іррадіація болю в ділянку передньої стінки живота, що імітує біль при гострому апендициті, холециститі, виразковій хворобі шлунка і дванадцятипалої кишки. Можливі диспепсичні розлади: нудота, блювання, у деяких хворих виникає невгамовна гикавка, яка припиняється з появою зумовленого клінічними методами випоту.
Хворий оберігає уражений бік, воліючи лежати на здоровому боці. Через біль дихання стає поверхневим, частим. Температура, як правило, субфебрильна.
Ексудативний плеврит (мал. 7). Попри відмінності в етіології, патогенезі, патоморфологічному субстраті і складі рідини, клінічні прояви мають виражений загальний характер — характер чітко окресленого синдрому.
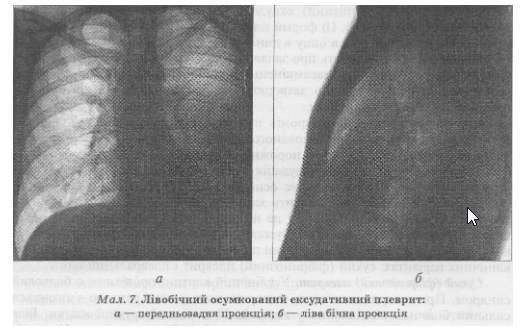
Клінічні ознаки початкового періоду плевральних випотів варіабельні і визначаються за характером основного захворювання. При запальних процесах (пневмонії та ін.) початок захворювання найчастіше гострий, з рефлекторним сухим кашлем, вираженим болем у боці, характерною іррадіацією в плече, шию, живіт. У міру нагромадження ексудату біль зменшується і зникає, поступаючись місцем відчуттю тяжкості в грудях і наростанню задишки ("біль змінився задишкою"). Паралельно посилюється інтоксикація, наростають загальна слабкість, нездужання, зниження працездатності. Більшість запальних захворювань плеври супроводжується вираженою температурною реакцією, іноді з ознобом, профузним потом. Але за тяжкістю клінічних проявів не можна схарактеризувати ексудат: і серозний, і гнійний ексудативний плеврити можуть спочатку розвиватися на тлі однаково високої температури тіла. Основні клінічні прояви й тяжкість загального стану при серозному ексудативному плевриті визначають за вираженістю інтоксикації і швидкістю накопичення плеврального ексудату.
Поява тяжкості в боці і наростання задишки свідчать про накопичення значної кількості рідини. У цьому разі хворий лежить на хворому боці, зменшуючи тим самим несприятливі наслідки тиску випоту на легені та середостіння. У разі дуже великих випотів або низьких вихідних функціональних резервів органів дихання й серцево-судинної системи хворі перебувають у положенні напівсидячи.
Ексудативний плеврит туберкульозної етіології часто дебютує явищами слабкої інтоксикації і субфебрилітетом протягом 2—4 тиж., а потім різко підвищується температура тіла до фебрильних цифр, наростають інтоксикація, задишка. Однак нерідко ексудативний плеврит туберкульозної етіології починається гостро, з високої гарячки, ознобу, бурхливого наростання інтоксикації.
Серозний плеврит нетуберкульозного генезу розвивається непомітно, поволі, з невеликою температурною реакцією та інтоксикацією.
Особливо тяжкий перебіг має гнійний плеврит (емпієма плеври) — гектичний характер гарячки, виражені ознаки інтоксикації.
Ускладнення. Утворення плевральних шварт і зрощень, фіброзні зміни легень, емпієма плеври, бронхоплевральні й плевроторакальні нориці, бронхоектази, амілоїдоз внутрішніх органів, прогресування дихальної недостатності, сепсис.
Діагностика
План обстеження хворого на плеврит передбачає такі заходи:
1. Загальноклінічне обстеження (анамнез, скарги, фізичні, лабораторні дані). Визначає спрямованість, широту й глибину діагностичного пошуку.
2. Рентгенографія органів грудної клітки, УЗД легень та інших органів, бронхоскопія, КТ. Характеризує поширеність, локалізацію випоту і зміни в легенях та інших органах.
3. Торакоцентез (плевральна пункція): загальний аналіз, цитологічне, біохімічне, бактеріологічне, імуноферментне, радіоімунологічне дослідження плеврального випоту, полімеразно-ланцюгова реакція. Визначає характер випоту. Виявлення етіологічно значущих субстанцій при дослідженні плевральної рідини (мікроорганізми, пухлинні клітини та ін.).
4. Торакоскопія. Візуальний контроль плеври. Вибір ділянки біопсії.
5. Біопсія плеври. Морфологічна характеристика патологічного процесу в плеврі.
6. Діагностика супутньої патології. Виявлення патології, що спричинила виникнення плевриту.
Загальноклінічне обстеження
Після ретельного з’ясування анамнезу й скарг хворого переходять до об’єктивного огляду: при сухому (фібринозному) плевриті дихання поверхневе, прискорене, положення хворих вимушене (хворий лежить на хворому боці, щоб зменшити біль), уражений бік відстає в акті дихання. Під час пальпації можна визначити обмеження рухливості нижніх країв легень. Шкіра тут може бути набряклою, її складка масивніша, ніж на здоровому боці (симптом Вінтріха). Під час аускультації водночас із симптомами основного захворювання прослуховуватиметься локалізований або масивний шум тертя плеври. Він може бути ніжним, таким, що нагадує крепітацію, або грубим (типу хрускоту снігу, скрипу нової підошви) і прослуховуватися в усі фази вдиху й видиху, не змінюється після кашлю, часто відчувається долонею. При ексудативному плевриті хворий приймає вимушене положення напівсидячи. Під час огляду виявляють ціаноз, акроціаноз, набряклі вени шиї. Огляд грудної клітки: вибухання міжребрових проміжків, уражена половина відстає під час дихання. При пальпації екскурсія обмежена, голосове тремтіння не проводиться. При перкусії стегнова тупість легеневого звуку. Методом перкусії можна визначити не менше ніж 300—400 мл рідини. У разі відсутності виражених плевральних зрощень верхня межа рідини розташована горизонтально й охоплює всю легеню. Під час перкусії верхня межа зумовленої тупості окреслює зону найбільшого скупчення ексудату — лінію Дамуазо, що йде в разі помірної кількості рідини від хребта нагору назовні до лопаткової або задньої пахвової лінії і далі наперед навскіс вниз. Над ділянкою випоту визначають тупий перкуторний звук. Над ділянкою легені вище межі тупості перкуторний звук набуває характеру тимпаніту — симптом Шкоди. Зберігається трикутна ділянка ясного легеневого звуку, обмежена хребтом, заднім відділом лінії Дамуазо й горизонтальною лінією, що проходить через її вершину (трикутник Гарланда). Зі збільшенням об’єму рідини межа тупості піднімається вгору, поширюючись назовні й наперед пахвовими лініями. Спереду по серединно-ключичній лінії тупість починає визначатися лише в тому разі, коли ззаду верхня межа досягає середини лопатки, що може відповідати 2—3 л випоту. При середніх (2—3 л) і великих (5—6 л) випотах зрушення і компресія легені спрямовані догори й допереду; середостіння зміщується в здоровий бік, зумовлюючи утворення ділянки притуплення, прилеглої до хребта, діафрагми й обмеженої зовні подовженням заднього відділу лінії Дамуазо (трикутник Грокко—Раухфуса). Верхівковий поштовх у разі правобічного випоту може зміщуватися до пахвових ліній. У разі лівобічних випотів зникає півмісяцевий простір Траубе, права межа відносної тупості серця зміщується за серединно-ключичну лінію. Найнебез- печнішим є зрушення серця вправо через перегин нижньої порожнистої вени в місці переходу її через діафрагму й порушення притоку крові до серця. На глибині вдиху або вище від межі тупості в деяких випадках рукою можна визначити шум тертя плеври. Під час аускультації в зоні тупого перкуторного звуку відзначають ослаблення везикулярного дихання, що не прослуховується в разі значних об’ємів випоту. За наявності запального процесу в нижній частці можуть прослуховуватися ослаблене бронхове дихання і хрипи.
Лабораторні дані
Під час дослідження крові можна виявити лейкоцитоз і нейтрофільоз, більш виражені при гнійному плевриті і такому, що розвивається в гострий період пневмонії. Лейкопенія характерна для плевриту вірусного походження, вона визначається також у хворих з карциноматозним плевритом під час проведення хіміотерапії. Лімфоцитоз найчастіше буває при туберкульозному плевриті, еозинофілія — при алергійному плевриті. ШОЕ у хворих на плеврит, як правило, дещо збільшена. Значне збільшення ШОЕ (до 40—60 мм/год) відзначають при гнійному й карциноматозному плевриті. При гнійному плевриті нерідко розвивається анемія. Зміни в сечі (поява білка, гіалінових циліндрів) характерні для хронічного перебігу гнійного плевриту.
Рентгенографія органів грудної клітки. До рентгенологічних ознак сухого плевриту належать високе стояння купола діафрагми, відставання його під час глибокого вдиху, обмеження рухливості нижніх легеневих меж, легке помутніння частини легеневого поля. Класичні ознаки випітного плевриту — гомогенне затемнення легеневої тканини з навскісним верхнім рівнем рідини. Класичні ознаки з’являються в разі дифузного плевриту, якщо кількість рідини перевищує 1 л. Якщо рідини менше ніж 1 л, то вона скупчується в пазухах і згладжує нижньобічну пазуху. Рентгенологічним методом можна виявити не менше ніж 300 мл випоту. Складно встановити діагноз, якщо є тотальне затемнення половини грудної клітки (тотальна пневмонія, ателектази легені). Якщо це рідина, то спостерігають контралатеральне зрушення органів середостіння. У разі гідропневмотораксу рівень рідини горизонтальний. При міжчастковому плевриті скупчення рідини представлено у вигляді двоопуклої лінзи. У разі пристінкового осумкування рідини на рентгенограмі внутрішній контур тіні стає чітким, більш опуклим. За винятком приребрової і кістково-діафрагмової локалізації, осумковані випоти діагностують переважно під час рентгенологічного дослідження.
У тяжких для діагностики випадках удаються до УЗД. За його допомогою можна визначити, чим є рентгенологічно виявлене затемнення — скупченням рідини чи внутрішньолегеневою інфільтрацією. Ультразвуковий метод дуже чутливий і дає змогу виявити мінімальне скупчення плевральної рідини (менше ніж 100 мл).
Під час рентгенологічного дослідження органів грудної порожнини можна отримати дані про патологічні процеси, підґрунтям яких є плевральний випіт. Водночас клінічні і рентгенологічні дані здебільшого не дають змоги схарактеризувати плевральний випіт.
Плевральна пункція. Одним із головних методів діагностики при захворюваннях плеври є плевральна пункція — її розглядають як обов’язковий діагностичний мінімум. У хворих з дихальною недостатністю плевральна пункція й евакуація ексудату мають виконуватися відразу після госпіталізації хворого в порядку надання невідкладної допомоги. За відсутності термінових показань плевральну пункцію виконують у перші 1—2 дні перебування в стаціонарі (іноді з біопсією пристінкової плеври).
Для лабораторної діагностики плеврального ексудату потрібно близько 100 мл рідини. Одночасне видалення великого об’єму плеврального випоту (видаляти одноразово можна не більше ніж 2 л ексудату) може призвести до однобічного набряку легень або рефлекторного порушення гемодинаміки внаслідок різкого зрушення органів середостіння. Зазвичай після проведення плевральної пункції з наступним видаленням достатнього об’єму плеврального випоту доцільно відразу провести повторне рентгенологічне обстеження грудної клітки для виявлення змін у легенях і середостінні, які раніше не візуалізувалися через плевральний випіт.
У нормі в плевральній порожнині міститься 20 мл прозорої рідини з таким клітинним складом: мезотеліальні клітини, моноцити, лімфоцити і незначна кількість поліморфноядерних лейкоцитів. Колір, каламутність і запах плеврального випоту іноді дають змогу визначити його генез. У плевральному випоті потрібно досліджувати: клітинний склад (кількість еритроцитів і лейкоцитів, їхні окремі форми, мезотелій, Le- й атипові клітини), біохімічні тести (рівень глюкози, лактатдегідрогенази (ЛДГ), білка, амілази, визначають також співвідношення їх у плевральному випоті і крові); бактеріальну флору (фарбування мазка за Грамом), мікобактерії туберкульозу (МБТ), гриби з подальшим визначенням культури; цитологія випоту (для верифікації первинної або MTS-пухлини, лімфоми), імунологічні тести (ідентифікація бактеріальних антигенів, рівень імунних комплексів у хворих на системний червоний вовчак і ревматоїдний артрит, антинуклеарних антитіл і Le-клітин при системному червоному вовчаку). Бактеріологічне дослідження плеврального випоту при інфекційному плевриті дає змогу визначити вид збудника і спектр чутливості до антибактеріальних препаратів.
Диференціальна діагностика. Варто розмежовувати плевральний ексудат та інфільтрацію або ателектаз легеневої тканини, що проявляються подібними фізикальними симптомами (обмеження рухливості половини грудної клітки, укорочення перкуторного звуку, ослаблення дихання і виявлення на рентгенограмі затемнення). Але масивна легенева інфільтрація призводить до появи звучних хрипів на цій ділянці. При ателектазі зрушення органів середостіння відбувається в бік ураження, а при плевриті — у здоровий бік. Целомічні кісти перикарда нерідко диференціюють із початковими стадіями накопичення плеврального випоту або випотом кардіодіафрагмової зони. Найінформативнішими діагностичними методами в таких випадках можуть бути пневмомедіастинум або пневмоперитонеум, плевроскопія.
Першим і досить важливим елементом диференціальної діагностики плеврального випоту є визначення характеру рідини: ексудат чи транссудат.
Для транссудату (чиста, прозора і в’язка рідина) характерні: густина < 1,015, негативна проба Рівальти, уміст білка < 20 г/л, рівень глюкози подібний до такого у крові, ЛДГ < 1,6 ммольДлхгод), співвідношення ЛДГ у плевральному випоті/крові < 0,6, білка в плевральному випоті/крові < 0,5. Транссудат зазвичай двобічний (іноді спочатку з’являється на одному боці, потім — на іншому) і швидко розсмоктується, не залишаючи спайок.
Ексудат (темно-жовта, бурштинова, трохи каламутна рідина), як правило, є наслідком локальних хвороб, які призводять до збільшення проникності капілярів або обструкції лімфотоку. Зазвичай ексудат однобічний, але в разі лімфом, системного червоного вовчаку і пухлинних метастазів може бути й двобічним. Для нього характерні більша густина > 1,018; рівень білка > 30 г/л; позитивна проба Рівальти; співвідношення ЛДГ у плевральному випоті/крові > 0,6 і білка в плевральному випоті/крові > 0,5, рівень ЛДГ > 1,6 ммольДлхгод).
У разі виявлення транссудату в плевральній порожнині подальший пошук причин ураження плеври припиняють і проводять відповідні лікувальні заходи. Якщо підтверджено запальний характер плеврального випоту — ексудату, діагностичний пошук триває.
Певне значення для діагностики має зовнішній вигляд плеврального вмісту. Так, геморагічний ексудат спостерігають при тромбоемболії легеневої артерії, травмах, пухлинах, коричневий — при амебіазі, молочний — при хілотораксі. Підвищена в’язкість характерна для мезотеліоми, гнильний запах — для емпієми плеври.
Аналіз клітинного вмісту характеризує фазу і характер запалення. Так, нейтрофільоз ексудату засвідчує гостру фазу запалення або суперінфікування. Лімфоцитоз характерний для хронічного запалення. Еозинофілія понад 10% — часта знахідка в ексудатах. Це може бути як ознакою основного захворювання, так і наслідком автосенсибілізації при повторних плевральних пункціях. Геморагічний характер ексудату і виявлення під час мікроскопії великої кількості еритроцитів потребують проведення диференціальної діагностики між бронхогенним раком, канцероматозом легень, мезотеліомою, туберкульозним обсіменінням плеври, алергійним туберкульозним або вірусним запаленням плеври. Відсутність мезотелію в ексудаті відзначають у тому разі, коли плевральні листки вкриті фібрином (при туберкульозному й парапневмонійному плевритах). При застійних випотах зазвичай спостерігають високий уміст клітин мезотелію. Виявлення пухлинних клітин, клітин Березовського—Штернберга (при лімфогранульоматозі), мікроорганізмів, паразитів під час мікроскопії осаду плеврального випоту є абсолютною діагностичною ознакою і підставою для остаточної верифікації діагнозу.
Досить корисним у диференціальній діагностиці плевриту є дослідження глюкози плеврального вмісту. Низький вміст (менше ніж 3,33 ммоль/л) характерний для туберкульозу, пухлинного ураження, ревматичного й пара- пневмонійного плевриту. У разі інших варіантів плевриту вміст глюкози в ексудаті зазвичай дорівнює такому в сироватці крові. У хворих на парапневмонійний плеврит висока ймовірність формування емпієми при рівні глюкози менше ніж 2,22 ммоль/л, а при емпіємі в плевральному вмісті зазвичай немає глюкози. Інтенсивність запалення в плевральній порожнині найчастіше корелює з підвищенням ЛДГ. Разом із ЛДГ за спеціальними показниками в ексудаті можна визначати й інші маркери запалення: металопротеїнази, інтерлейкіни. Імунологічне дослідження плеврального вмісту спрямоване на виявлення або етіологічно значущих агентів (антигени), або їхніх слідів (антитіла). Для цього застосовують імуноферментний аналіз і полімеразно-ланцюгову реакцію. Бактеріологічне дослідження плеврального вмісту дає максимальну інформацію в разі інфекційного походження плевриту.
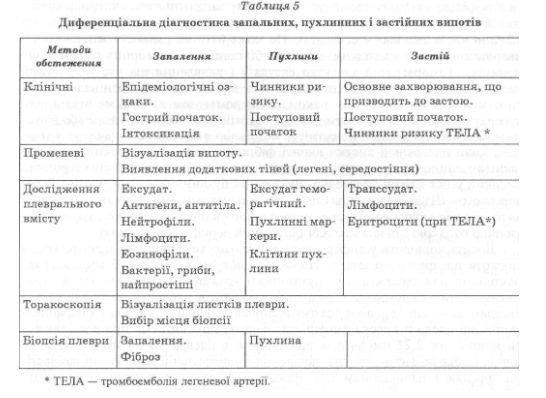
На першому етапі диференціальної діагностики потрібно розрізняти запальний, пухлинний і застійний характер випоту. Основні орієнтири пошуку в цьому напрямі надані в табл. 5. На цьому етапі найскладнішим і найвідповідальнішим є виключення (або підтвердження) пухлинного походження плеврального випоту. Здебільшого в разі пухлин спостерігають поступовий розвиток випоту і наявність відомих чинників ризику пухлини. Рентгенологічні методи, УЗД, КТ дають змогу виявити додаткові тіні та визначити показання до бронхологічного дослідження. Плевральний уміст досить часто має геморагічний характер і в ньому визначають пухлинні маркери. Виявлення пухлинних клітин є абсолютною діагностичною ознакою — діагностичний пошук закінчують. За відсутності клітин пухлини в плевральному вмісті і збереженні підозри щодо пухлинного процесу показана торакоскопія з біопсією, що здебільшого дає змогу отримати діагностично значущий матеріал.
Серед інфекційних плевритів найчастіше доводиться проводити диференціальну діагностику між туберкульозним, пневмонійним і грибковим ураженням плеври.
Туберкульоз є однією з найчастіших причин ексудативних плевритів. Туберкульозний плеврит розвивається переважно на тлі якоїсь клінічної форми туберкульозу легень (дисемінованого, вогнищевого, інфільтративного), бронхаденіту або первинного туберкульозного комплексу. У рідкісних випадках туберкульозний ексудативний плеврит може виявитися єдиною і первинною формою туберкульозу легень. Розрізняють три основні варіанти туберкульозного плевриту: алергійний, перифокальний і туберкульоз плеври.
Алергійний плеврит характеризується гострим початком з болем у грудній клітці і гарячкою, зі швидкою позитивною динамікою (ексудат розсмоктується протягом 1 міс., рідко — довше); виникає у хворих на первинний туберкульоз у разі свіжого зараження або хронічного перебігу первинної туберкульозної інфекції; характерна виражена туберкулінова реакція; часто спостерігають еозинофілію. Ексудат найчастіше лімфоцитний, іноді з домішкою еозинофілів. Мікобактерій в ексудаті зазвичай не виявляють. Нерідко ексудативний плеврит у цих хворих супроводжують й інші прояви, зумовлені гіперергічною реактивністю — поліартрит, вузлова еритема. Перифокальний плеврит — наслідок залучення до запального процесу плевральних листків у хворих на легеневі форми туберкульозу. Перебіг такого плевриту тривалий, може мати рецидивний характер. Рентгенологічне дослідження грудної клітки в таких хворих виявляє одну з форм туберкульозного ураження легень (вогнищеве, інфільтративне або кавернозне). Ексудат здебільшого серозний, лімфоцитний; мікобактерій, як правило, не виявляють.
Туберкульоз плеври може бути єдиним проявом захворювання, але можливе його поєднання з туберкульозним ураженням інших локалізацій. Морфологічний субстрат туберкульозу плеври поданий досить великими туберкульозними вогнищами з елементами казеозного некрозу. Водночас у плеврі відбувається виражена ексудативна реакція, що зумовлює накопичення випоту. Залежно від розмірів вогнищ і поширення ураження ексудат може бути як серозним, так і гнійним з переважанням нейтрофілів. В ексудаті нерідко виявляють мікобактерії туберкульозу.
Особливе місце серед плевритів туберкульозного походження посідає емпієма плеври, що розвивається при блокуванні природних механізмів резорбції ексудату.
Під час установлення діагнозу туберкульозного плевриту велике значення мають дані анамнезу (наявність туберкульозу легень або іншої локалізації у пацієнта чи найближчих родичів), виявлення мікобактерій туберкульозу в ексудаті, виявлення позаплевральних форм туберкульозу, специфічні результати біопсії плеври і торакоскопії.
Як єдиний прояв туберкульозу туберкульозний плеврит трапляється рідко. Найчастіше він поєднується з дисемінованим, вогнищевим, інфільтративним туберкульозом легень, бронхаденітом або первинним комплексом. Туберкульозний плеврит може бути першим проявом первинного туберкульозу. Лабораторні дослідження при туберкульозному плевриті слід спрямовувати на пошук МВТ у мокротинні і плевральному випоті, гранульомах під час біопсії плеври.
При парапневмонійному плевриті діагностичне значення має виявлення пневмонійного фокуса в паренхімі легені. У плевральному вмісті ймовірне бактеріологічне виявлення збудника. При цьому позитивні результати культуральних досліджень отримують переважно при анаеробній флорі, рідко — при пневмококовій інфекції. Істотним для встановлення етіології плевриту є визначення антигенів мікроорганізмів й антитіл до них в ексудаті, а також негайна відповідь на адекватну антибактеріальну терапію.
Плеврити грибкового походження виникають переважно в осіб з ознаками недостатності імунної відповіді. До групи ризику належать особи, що довготерміново отримують імунодепресанти, кортикостероїди, після трансплантації внутрішніх органів, а також із хронічними захворюваннями, що призводять до зниження протигрибкового імунітету (цукровий діабет, ВІЛ-інфекція та ін.). Перебіг захворювання має багато спільного з туберкульозом. Зазвичай мікотичний плеврит поєднується з грибковим ураженням паренхіми легень. Вирішальне значення в діагностиці має виявлення грибів у повторних культуральних дослідженнях плеврального вмісту. За наявності но- риць (актиномікоз) культуральне дослідження виділень дає змогу верифіку- вати діагноз. Серодіагностика має допоміжне значення.
Гострий панкреатит нерідко спричинює розвиток лівобічного ексудативного плевриту. У клініці захворювання домінують: абдомінальний синдром, блювання, нудота й гарячка. У плевральному випоті знаходять високі рівні амілази (співвідношення амілази в плевральному випоті та крові > 1,0), білка, ЛДГ. На рентгенографії легень виявляють підйом купола діафрагми. Для хронічного панкреатиту іноді характерна наявність великого плеврального випоту, що зумовлює задишку, кашель і біль у грудній клітці. Ключем до діагнозу є високі цифри амілази в плевральному випоті.
Ексудативний плеврит — частий прояв системних захворювань сполучної тканини. Системний червоний вовчак у половині випадків має перебіг з ураженням плеври. Плевральний випіт у таких хворих найчастіше двобічний, ексудат серозний, лімфоцитний. Виявлення клініко-лабораторних ознак системного червоного вовчака, особливо антинуклеарних антитіл і Le-клітин, дає змогу встановити походження плевриту. Особливістю вовчакового плевриту є висока ефективність кортикостероїдної терапії. Ексудативний плеврит при ревматоїдному поліартриті має схильність до хронічного рецидивного перебігу. Ексудат серозний, лімфоцитний, з низьким умістом глюкози й високими титрами ревматоїдного фактора. Ефективність застосування кортикостероїдів нестала. У діагностиці важливо враховувати інші прояви ревматоїдного поліартриту. Ексудативний плеврит при ревматизмі має мінімальну кількість специфічних ознак. Діагностика ґрунтується на аналізі клінічної картини ревматизму й виключенні інших можливих причин плевриту. Під час гістологічного дослідження біоптатів плеври специфічні гранульоми виявляють дуже рідко.
У разі паразитарних уражень плеври діагностичне значення має виявлення в ексудаті, біоптаті плеври специфічних ознак паразита (яйця, сколекси тощо), а також позитивні результати серодіагностики. Найчастіше ексудативні плеврити спостерігають при амебіазі, ехінококозі, парагонімозі.
Випіт у плеврі може утворитися у хворих із постінфарктним синдромом, у разі тромбозу гілок легеневої артерії, піддіафрагмового абсцесу, гострого панкреатиту, нефротичного синдрому. Тому варто звертати увагу на клінічні прояви, які передують плевриту. Так, виникнення болю в серці, пароксизмів, порушення ритму серця, безпричинна серцево-судинна декомпенсація потребують виключення інфаркту міокарда й приєднаного синдрому Дресслера, констриктивного перикардиту. Біль у гомілкових м’язах, що передує плевриту, або виявлення тромбофлебіту, кровохаркання можуть свідчити про тромбоз гілок легеневої артерії та інфарктну пневмонію, диспепсичні розлади, біль у животі, нез’ясована висока гарячка з ознобом на початку хвороби — про портальний цироз печінки або піддіафрагмовий абсцес.
Незважаючи на велику додаткову інформацію, що її отримують під час дослідження плеврального вмісту і біоптатів плеври, не завжди вдається виявити абсолютні діагностичні ознаки. За відсутності абсолютних діагностичних ознак нозологічної належності плевриту (мікрофлора, специфічні гранульоми або пухлинні клітини) діагноз установлюють за сумою непрямих ознак, зокрема й за ефективністю пробної терапії.
Лікування
Лікування комплексне, включає активний вплив на основне захворювання та раннє інтенсивне лікування плевриту; при ексудативному плевриті його проводять у стаціонарі. Лікування складається із шести компонентів:
1. Етіологічне лікування — лікування основного захворювання.
Парапневмонійні плеврити (бактеріальні): антибактеріальні препарати спочатку обирають емпірично на основі результатів фарбування за Грамом і клінічної картини, потім коригують відповідно до даних бактеріологічного дослідження плеврального ексудату, мокротиння, крові. За показаннями антибіотики вводять внутрішньоплеврально. У разі потреби у хворих з емпіємою дренують плевральну порожнину постійним дренажем із промиванням плевральної порожнини антибіотиками й антисептичними розчинами.
Плеврити грибкової етіології лікують за загальними принципами лікування хворих на вісцеральний мікоз. Етіотропну терапію проводять протигрибковими препаратами тривалий час, повторними курсами з урахуванням пе- реносимості їх хворим й отриманим ефектом. У разі неефективності протягом 1 міс. від початку терапії рекомендовано хірургічне лікування.
Плеврити туберкульозної етіології — лікування за загальними принципами терапії туберкульозу.
При паразитарних захворюваннях, амебіаз — емітину гідрохлорид + метронідазол; регулярні плевральні пункції з аспірацією ексудату. Ехінококоз — хірургічне лікування. Парагонімоз — бітіонол, альбендазол; регулярні плевральні пункції з аспірацією ексудату.
Для ракових плевритів характерне швидке накопичення плеврального випоту після пункцій, у таких випадках лікування потребує проведення хімічного плевроцентезу (використання цитотоксичних препаратів) або введення в порожнину плеври після аспірації плеврального випоту неспецифічних іритантів.
Хворим із системними захворюваннями сполучної тканини призначають нестероїдні протизапальні препарати, глюкокортикостероіди, цитостатики, регулярні аспірації ексудату.
При панкреатогенному плевриті плевральний випіт зазвичай розсмоктується зі зменшенням запальних явищ у підшлунковій залозі. Але у хворих з високим рівнем амілази в ексудаті і панкреатичними норицями ефективне внутрішньоплевральне введення контрикалу. При панкреато-плевральних норицях або псевдокістах — хірургічне лікування.
У разі встановлення діагнозу TEJIA лікування проводять тромболітиками, антикоагулянтами, антибіотиками. Плевральні пункції і регулярні аспірації випоту зменшують несприятливий вплив випоту на функцію дихання і серцево-судинну систему.
Хворих із синдромом Дресслера лікують глюкортикостероїдами (преднізолон за схемою) і нестероїдними протизапальними засобами, періодичними плевральними пункціями з евакуацією ексудату.
Для лікування пацієнтів із посттравматичним плевритом рекомендують рано розпочинати антибіотикотерапію, регулярні пункції з максимальною евакуацією ексудату.
2. Патогенетичне лікування спрямоване на зменшення ексудації рідини в плевральну порожнину:
— протизапальна терапія (препарати саліцилової кислоти тощо). При плевритах туберкульозної і ревматичної етіології ефективним є застосовування преднізолону або його аналогів в адекватних дозах (полькортолон, метил- преднізолон та ін.);
— десенсибілізувальна терапія (супрастин, димедрол, тавегіл, кальцію хлорид);
— дезінтоксикаційна терапія (вливання реосорбілакту, сорбілакту, розчину Рінгера, 5 % розчину глюкози внутрішньовенно краплинно);
— відновлення нормального онкотичного тиску (альбумін, нативна плазма, білкові гідролізати).
3. Симптоматична терапія: анальгетики в разі сухого плевриту, гірчичники, іммобілізація хворої половини грудної клітки тугим бинтуванням (при болю), протикашльові засоби в разі кашлю (кодеїн, кодтерпін, лібексин тощо); кардіотонічні засоби в разі великих плевральних випотів показані при зміщенні серцево-судинного пучка й вираженій задишці. Для зменшення ексудації і поліпшення реабсорбції рідини з плеври доцільно застосовувати салуретики: лазикс, фуросемід.
4. Лікувальний торакоцентез, дренування плевральної порожнини. Евакуацію ексудату за допомогою плевральної пункції проводять для запобігання розвитку емпієми та усунення функціональних розладів, пов’язаних зі здавленням життєво важливих органів.
Показання до термінової евакуації ексудату: зрушення серця і великих судин у здоровий бік з вираженим порушенням функції серця, колапс легені (тяжка задишка, ціаноз, частий малий пульс, артеріальна гіпотензія). Нетермінові показання: млявий, затяжний перебіг плевриту, відсутність тенденції до розсмоктування ексудату.
У разі розвитку гострої емпієми плеври потрібно видалити гнійний ексудат з подальшим уведенням у порожнину плеври антибіотиків.
5. Хірургічне лікування: дренування плевральної порожнини при гнійному плевриті, плевректомія з декортикацією легень у разі хронічної емпієми плеври. Якщо після щоденних плевральних пункцій упродовж 5—7 днів інтоксикація не зменшується і зберігається рясний гнійний ексудат, слід перейти до дренування плевральної порожнини. Лікування хворих з тотальною емпіємою або бронхоплевральною фістулою варто відразу розпочинати з дренування плевральної порожнини.
Зазвичай дренування триває доти, доки рідина, що виділяється, не набуде яскраво-жовтого кольору і її об’єм не зменшиться до 50 мл на добу. Якщо є фібринозні спайки й кілька фокусів плевриту, через трубку вливають внутрішньоплеврально фібринолітичні агенти — стрептокіназу, урокіназу. Якщо за 5 днів адекватного лікування не отримано ефекту (самопочуття хворого не поліпшується, температура тіла не знижується), проводять хірургічне лікування.
6. Включення засобів, спрямованих на мобілізацію захисно-імунобіологічних реакцій організму: індивідуальний режим (у гострий період — ліжковий), раціональна вітамінізована дієта з достатньою кількістю білка (1,5—2 г на 1 кг маси тіла), обмеження води й кухонної солі, парентеральне введення аскорбінової кислоти, вітамінів групи В, внутрішньовенні краплинні введення плазмозамінних розчинів, індивідуальна дозована лікувальна фізкультура, киснева терапія, у період розрішення плевриту — фізичні методи лікування. Фізіотерапія при ексудативному плевриті включає електрофорез кальцію хлориду, УВЧ. Для запобігання плевральним зрощенням рекомендують дихальну гімнастику, ручний і вібраційний масаж, ультразвук.
Імуномодулювальну (імунокоригувальну) терапію (декарис, або левамізол, тималін, діуцифон, катерген, продигіозан, натрію нуклеїнат, рибомуніл) найдоцільніше проводити після попереднього вивчення імунного статусу, фагоцитозу, стану функції місцевого бронхопульмонального захисту. Імуно- коригувальні властивості мають також плазмаферез, ультрафіолетове опромінення крові, лазерне опромінення крові.
Після лікування в стаціонарі хворим можна рекомендувати санаторно-курортне лікування в місцевих приміських санаторіях і на курортах Південного берега Криму.
Прогноз визначають за походженням і характером основного захворювання. У разі сприятливої динаміки плеврит піддається зворотному розвитку іноді з утворенням у зоні запалення плевральних зрощень різної довжини.
Профілактика плевриту зводиться до раціонального способу життя, фізичного зміцнення і загартовування організму.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.