Недостатність аортального клапана
Епідеміологія та етіологія
В основі недостатності аортального клапана лежить регургітація крові з аорти в лівий шлуночок під час його діастоли внаслідок порушення змикання стулок аортального клапана.
Серед усіх набутих вад серця частота ізольованої органічної недостатності аортального клапана становить близько 14%. Значно частіше — у 55—60% випадків — вона поєднується зі стенозом устя аорти.
Серед хворих з недостатністю аортального клапана понад 75% становлять чоловіки.
Етіологія. Головні причини аортальної недостатності залежно від механізму порушення функції клапана (ураження стулок або дилатація кільця) подані в табл. 24.
Таблиця 24
Головні причини недостатності аортального клапана залежно від характеру ураження його структур
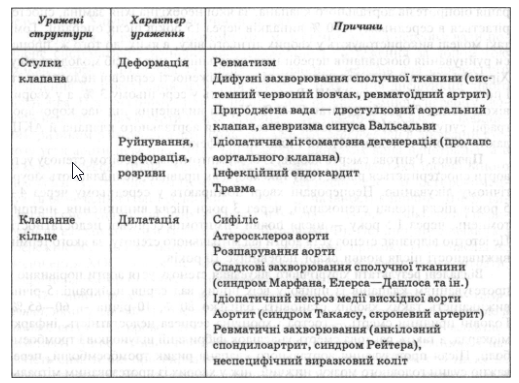
У минулому головними причинами недостатності аортального клапана були ревматизм і сифіліс. Нині збільшилася частота захворювань, які зумовлюють ураження сполучної тканини висхідної аорти і кільця аортального клапана з розвитком їхньої дилатації.
Здебільшого аортальна недостатність є хронічною. Значно рідше трапляється гостра аортальна регургітація, головними етіологічними чинниками якої є:
1) інфекційний ендокардит;
2) гостра ревматична лихоманка або її рецидив;
3) гостре розшарування аорти;
4) розрив аневризми синуса Вальсальви;
5) розрив стулки міксоматозно зміненого аортального клапана;
6) травма.
Патологічна анатомія
При ревматизмі аортальна недостатність зумовлена ураженням стулок клапана з їхнім стовщенням, укороченням і деформацією внаслідок фіброзу. При "чистій" недостатності аортального клапана внаслідок хронічної ревматичної хвороби серця зрощень у ділянці комісур немає або вони мінімальні; за наявності таких зрощень розвивається комбінована вада.
Інфекційний ендокардит здебільшого виникає на зміненому аортальному клапані внаслідок ревматизму або природженої вади (двостулковий аортальний клапан), рідше — на інтактному. При цьому стулки руйнуються, часто — з перфорацією і відривом стулки в місці прикріплення до стінки аорти.
При синдромі Марфана, як найпоширенішому зі спадкових захворювань сполучної тканини, головною причиною вади є ураження кореня аорти, що, однак, може поєднуватися з міксоматозною дегенерацією стулок, яка зумовлює пролапс. Остання може спричинюватися до розвитку аортальної регургітації навіть за відсутності характерних морфологічних і клінічних ознак синдрому Марфана.
Первинні морфологічні зміни висхідної аорти запального або незапального — так званого дегенеративного — характеру зумовлюють аортальну ре- гургітацію за рахунок її дилатації або розшарування. Дилатація кореня аорти призводить до розтягнення стулок, що стають відносно короткими і не можуть нормально стулятися. Запальноклітинна інфільтрація медії та інтими висхідної аорти з подальшим склерозом характерна для сифілітичного мез- аортиту й аортитів іншого генезу (хвороба Такаясу, анкілозний спондилоартрит, синдром Рейтера). При ревматоїдному артриті та інших дифузних захворюваннях сполучної тканини неспецифічне запальне ураження найчастіше локалізується одночасно в стінці кореня аорти і стулках клапана. Сифілітичне ураження інтими кореня аорти може зумовити звуження устя вінцевих артерій з розвитком ішемії міокарда.
Дегенеративне ураження висхідної частини аорти невідомої етіології, що зумовлює її дилатацію — некроз медії з утворенням цист — буває ізольованим (ідіопатичний некроз медії) або частиною симптомокомплексу синдрому Марфана. До дилатації висхідної частини аорти і її кілець може призводити також атеросклероз аорти. Артеріальна гіпертензія збільшує вираженість аортальної регургітації, однак сама собою, очевидно, не здатна спричинити істотний зворотний кровотік на клапані.
Розшарування аорти викликає аортальну регургітацію в разі поширення надриву інтими до місця прикріплення стулок клапана й ділянки комісур і може призводити до розриву стулки. Його головними причинами є некроз медії (ідіопатичний або пов’язаний із синдромом Марфана), системна артеріальна гіпертензія, рідше — тупа травма грудної клітки й аортит.
Механізми порушень гемодинаміки. Через порушення змикання стулок аортального клапана в період діастоли шлуночків частина крові з аорти повертається назад у шлуночок, спричинюючи його перевантаження об’ємом. Унаслідок цього для забезпечення адекватного ефективного (поступального) ударного викиду лівий шлуночок збільшує свій загальний ударний об’єм на величину зворотного кровотоку. Об’єм може дорівнювати ефективному ударному об’єму крові і залежить від площі устя аорти, градієнта тиску між аортою і лівим шлуночком і тривалістю періоду вигнання.
Компенсацію порушення гемодинаміки забезпечують такі чинники:
1. Збільшення кінцево-діастолічного об’єму лівого шлуночка (основний механізм компенсації). Відповідно до закону Франка—Старлінга, це спричинює збільшення сили і швидкості скорочення. У разі поступового прогресування аортальної регургітації діастолічна піддатливість лівого шлуночка зростає й істотного підвищення його кінцево-діастолічного тиску не відбувається.
2. Зниження діастолічного тиску в аорті, тобто постнавантаження лівого шлуночка, що полегшує вигнання крові і призводить до зменшення об’єму регургітації. Цьому сприяє рефлекторна зміна тонусу системних артерій — зниження під час систоли і підвищення в період діастоли, що дає змогу поліпшити перфузію тканин.
3. Рефлекторне збільшення ЧСС при подразненні барорецепторів аорти і сонної пазухи у відповідь на зниження діастолічного AT. Сприяє підтриманню адекватного ХОС. Збільшення ЧСС і зменшення периферійного судинного опору під час фізичного навантаження спричинюють зменшення об’єму регургітації і збільшення ефективного ударного об’єму. Цим пояснюється той факт, що у хворих із хронічною аортальною недостатністю довго зберігаються добра переносимість фізичного навантаження і компенсація вади.
4. Гіпертрофія міокарда. Виникає у відповідь на первинну дилатацію лівого шлуночка і забезпечує нормалізацію напруження його стінки. Як і при мітральній недостатності, збільшення товщини стінки лівого шлуночка не досягає значної вираженості.
У разі вичерпання можливостей компенсації і зниження скоротливості міокарда в умовах його гіперфункції, гіпертрофії та ішемії (див. нижче) поступальний ударний об’єм серця і фракція викиду лівого шлуночка знижуються, а кінцево-діастолічний об’єм шлуночка підвищується. Міогенна дилатація його порожнини супроводжується підвищенням кінцево-діастолічного тиску і, як наслідок, збільшенням тиску в лівому передсерді, легеневих венах, капілярах і легеневій артерії. У відповідь на зниження ударного об’єму серця розвивається рефлекторна системна вазоконстрикція. Вона сприяє підвищенню діастолічного тиску в аорті, що маскує клінічні ознаки вади і супроводжується зростанням об’єму регургітації на клапані. Венозна легенева гіпертензія незабаром призводить до недостатності правого шлуночка, застою крові у венах великого кола кровообігу і ще більшого зниження ХОС у стані спокою.
Для вираженої аортальної недостатності характерний розвиток ішемії міокарда. Вона зумовлена такими явищами:
1. Зниженням доставляння кисню через: а) зменшення перфузійного тиску у вінцевих артеріях при низькому діастолічному тиску в аорті, і (рідше) б) звуження устя вінцевих артерій у разі поширення на них патологічного процесу (запального або дегенеративного — кальцинозу) або їх здавлення при розшаровувальній аневризмі аорти.
2. Підвищенням потреби міокарда в кисні внаслідок збільшення загального ударного об’єму серця у зв’язку з марною роботою і зростання систолічного напруження стінки лівого шлуночка через його дилатацію при компенсаторній гіпертрофії.
Певне значення має також збільшення маси міокарда лівого шлуночка.
Особливостями порушень гемодинаміки при гострому виникненні недостатності аортального клапана, на відміну від хронічного, є:
1. Гостре підвищення кінцево-діастолічного тиску в лівому шлуночку через неможливість швидкого збільшення його піддатливості і дилатації, чому перешкоджає також перикард. Унаслідок цього різко зростає тиск у малому колі кровообігу, що може викликати набряк легень, а ударний об’єм серця знижується. Раптове підвищення постнавантаження правого шлуночка може зумовити його недостатність.
2. Відносно невиражене зниження діастолічного тиску в аорті і внаслідок цього — розмивання клінічних периферійних ознак вади (див. нижче). Зумовлено периферійною вазоконстрикцією у відповідь на гостре зменшення ударного об’єму серця, а також тим, що діастолічний тиск в аорті не може бути нижчим, ніж кінцево-діастолічний тиск у лівому шлуночку, що підвищується.
Клінічна картина. Навіть виражена вада тривалий час — до 20—40 років — може бути компенсованою, і у хворих при активному способі життя симптоматики немає.
Основні скарги
1) неприємне відчуття скорочень серця у вигляді поштовхів, серцебиття або пульсації в голові, шиї і в ділянці серця в положенні лежачи на лівому боці або при фізичному навантаженні (дуже ранній симптом);
2) задишка і слабкість під час фізичного навантаження, а пізніше — і в стані спокою (найбільш постійні, але пізні симптоми, що свідчать про настання декомпенсації);
3) стенокардійний біль при навантаженні й у стані спокою, особливо вночі. Останній пов’язаний зі збільшенням напруження стінки вже дилатованого лівого шлуночка при брадикардії в нічний час. Стенокардія особливо характерна для сифілітичної вади.
Рідше спостерігаються запаморочення і знепритомнення, особливо в разі переходу з горизонтального у вертикальне положення внаслідок гострого виникнення ішемії мозку через різке зниження тиску в аорті під час діастоли.
За наявності ревматичного анамнезу від гострої ревматичної лихоманки (гострого ревматизму) до формування гемодинамічно значущої недостатності аортального клапана минає в середньому 7 років. Протягом наступних 10—20 років за відсутності скарг вада поступово збільшується. В анамнезі можуть бути шум у серці з дитинства, травма грудної клітки або інфекційне захворювання, що супроводжувалося тривалою і високою лихоманкою. Зрідка захворювання має сімейний характер, що характерно для синдрому Марфана.
У разі гострого розвитку аортальної недостатності, наприклад при інфекційному ендокардиті, лівошлуночкова недостатність з’являється рано.
Під час огляду виявляють характерні клінічні ознаки, пов’язані зі збільшенням ударного об’єму серця і різким поперемінним наповненням і відтоком крові з аорти і периферійних артерій будь-якого калібру:
а) посилену пульсацію дуги аорти в ділянці яремної ямки і черевної частини аорти в надчеревній ділянці;
б) виражену пульсацію сонних артерій на шиї (танок каротид), а також підключичних і пахвових артерій відповідно в ділянці надключичної ямки та латерально і донизу від ключиці;
в) пульсацію язичка і мигдаликів (ознака Мюллера);
г) систолічне звуження і діастолічне розширення зіниць (ознака Ландольта);
ґ) псевдокапілярний пульс Квінке внаслідок патологічної пульсації артеріол, які в нормі не пульсують. Він визначається у вигляді чергування гіперемії і збліднення шкіри біля основи нігтя при натисканні на його кінчик, а також слизової оболонки губи при натисканні на неї предметним склом.
Під час огляду необхідно також звертати увагу на ознаки захворювань, що можуть бути причиною аортальної недостатності: інфекційного ендокардиту, синдрому Марфана, анкілозного спондилартриту, сифілісу та ін.
Досить показові зміни пульсу (так званий пульс Коррігена). Він швидкий і високий. Часто у багатьох хворих спостерігається частий пульс (понад 100 за 1 хв).
При значній аортальній недостатності дуже характерне збільшення пульсового AT (понад 100 мм рт. ст.) за рахунок зниження діастолічного й меншою мірою — підвищення систолічного. Непряме вимірювання діастолічного AT при цій ваді, однак, дуже неточне. Насправді він ніколи не може дорівнювати 0, як це часто буває при вимірюванні за Коротковим. При цьому систолічний тиск на підколінній артерії, що є прямим продовженням аорти, на 80—100 мм рт. ст. перевищує тиск на плечовій (симптом Гілла).
При лівошлуночковій недостатності, гострій аортальній недостатності або супутньому мітральному стенозі периферійні ознаки аортальної регургітації стають менш помітними. При вираженій регургітації візуально і пальпаторно визначаються коливання всієї лівої половини грудної клітки (серцевий поштовх). Верхівковий поштовх зміщений вліво і донизу, розширений, енергійний. У ділянці яремної ямки і над сонними артеріями в ділянці шиї навіть за відсутності супутнього аортального стенозу іноді визначається систолічне тремтіння внаслідок значного збільшення кровотоку через аорту.
Доволі показові дані аускультації серця:
1. Протодіастолічний шум "де-крещендо". Він починається відразу ж за II тоном, має характер дуття з епіцентром зазвичай у третьому-четвертому міжребрових проміжках зліва біля краю груднини і добре проводиться за кровотоком на верхівку. Тривалість шуму залежить від вираженості вади і діастолічної піддатливості лівого шлуночка. При невеликій регургітації він короткий і найкраще вислуховується в положенні хворого сидячи з нахилом тулуба вперед і затриманні дихання на видиху. Тривалість і голосність шуму можуть зменшуватися з розвитком серцевої недостатності. При дилатації або розшаруванні кореня аорти шум краще чутно праворуч від груднини.
2. Інші серцеві шуми:
а) мезосистолічний шум вигнання над аортою з проведенням на сонні артерії, зумовлений відносним стенозом її устя при різкому збільшенні кровотоку через клапан;
б) короткий мезодіастолічний або пресистолічний шум Флінта над верхівкою, що утворюється при вираженій аортальній регургітації внаслідок удару зворотного кровотоку об передню стулку мітрального клапана (функціональний мітральний стеноз);
в) пансистолічний шум відносної мітральної недостатності при значній дилатації лівого шлуночка (так звана мітралізація аортальної вади).
3. Зміна тонів серця:
а) ослаблення І тону при значній регургітації і серцевій недостатності;
б) ослаблення II тону над аортою внаслідок порушення змикання аортального клапана;
в) поява III тону через збільшення кровотоку в лівий шлуночок у фазі швидкого наповнення і при лівошлуночковій недостатності;
г) непостійний додатковий систолічний тон вигнання крові в аорту при її дилатації.
Мелодія аортальної недостатності стає більш вираженою в разі підвищення загального периферійного судинного опору, що спричинюється ізометричним навантаженням та інфузією пресорних амінів.
При аускультації над стегновою артерією вислуховуються:
1) голосний систолічний тон ляскання (тон Траубе) унаслідок різкого розтягнення стінки артерії;
2) поєднання систолічного та діастолічного судинних шумів, так званий подвійний шум Дюрозьє, що виявляється при легкому надавлюванні головкою стетоскопа на ділянку проекції сонної артерії.
Діагностика. При хронічній аортальній недостатності на ЕКГ визначаються ознаки гіпертрофії лівого шлуночка і лівого передсердя. Депресія сегмента ST і негативні зубці Т у лівих грудних відведеннях, І і aVL часто відображують ішемію міокарда.
При рентгенографії грудної клітки в разі гемодинамічно значущої хронічної аортальної недостатності відзначається збільшення тіні серця та його аортальна конфігурація внаслідок дилатації лівого шлуночка. Верхівка серця може зміщатися донизу під діафрагму. Коли вада зумовлена первинним ураженням висхідної аорти, її значна дилатація візуалізується в передньозадній і особливо — у бічній проекції, де вона заповнює загруднинний простір. При гострому виникненні аортальної регургітації дилатації лівого шлуночка немає, а в легенях — виражений венозний застій.
При ехокардіографії Допплєра помітна дилатація лівого шлуночка зі збільшенням систолічної екскурсії його стінок, що зберігається до настання декомпенсації. Специфічною ознакою аортальної регургітації є діастолічне тремтіння передньої стулки мітрального клапана, в яку вдаряє зворотний кровотік з аорти. При відповідній етіології вади визначаються дилатація і розшарування кореня аорти. Уточнити останній діагноз дає змогу черезстра- вохідна ехокардіографія.
При ревматичному генезі вади помітні фіброз, стовщення і порушення руху стулок аортального клапана (див. вклейку, мал. 45). При інфекційному ендокардиті на них помітні вегетації. Ехокардіографія Допплєра дає змогу підтвердити регургітацію й оцінити її тяжкість. Оцінювання функції лівого шлуночка за показниками кінцево-діастолічного, кінцево-систолічного об’ємів і фракції викиду має важливе значення для визначення показань до хірургічного лікування. Зіставлення загального й ефективного (за Фіком) ударного об’єму серця дає змогу кількісно оцінити величину регургітації.
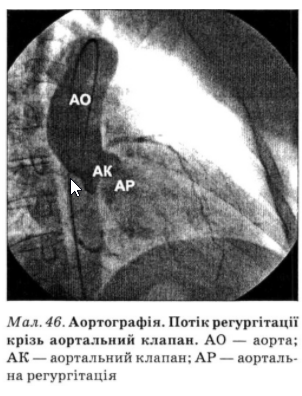
При висхідній рентгеноконтрастній аортографії виявляють потрапляння контрастної речовини з аорти в лівий шлуночок, за швидкістю і вираженістю якої визначають величину регургітації (мал. 46). При цьому можна також установити або виключити патологію кореня аорти. В осіб віком понад 40 років показане рутинне виконання коронарографії.
При катетеризації серця визначають кінцево-діастолічний тиск у лівому шлуночку, наявність градієнта тиску на аортальному і мітральному клапанах і наявність та вираженість іегеневої гіпертензії, що при хроніч- юму перебігу вади трапляється рідко. Характерне збільшення пульсового иску в аорті.
Диференціальна діагностика
При виявленні протодіастолічного шуму над основою серця й уздовж лівого краю груднини насамперед проводять диференціальну діагностику із шумом Грема—Стілла, що особливо важливо при слабкій вираженості периферійних ознак аортальної недостатності. Про недостатність клапанів легеневої артерії свідчать ознаки артеріальної легеневої гіпертензії (акценту Р2, вибухання стовбура легеневої артерії при рентгенологічному дослідженні та ін.).
Наявність у хворих з аортальною вадою шуму Флінта потребує диференціальної діагностики із супутнім органічним мітральним стенозом. У разі вислуховування пансистолічного шуму відносної мітральної недостатності необхідно виключити супутню органічну ваду. Про наявність останньої свідчать: 1) різка дилатація лівого передсердя, що не характерна для "чистої" аортальної недостатності; 2) збереження фракції викиду дилатованого лівого шлуночка (при мітралізації вади вона завжди знижена); 3) посилення систолічного шуму мітральної регургітації при зменшенні вираженості серцевої недостатності під впливом лікування (при відносній мітральній недостатності він слабшає).
Діагноз аортальної регургітації встановлюють на підставі: 1) периферійних клінічних ознак; 2) протодіастолічного шуму вздовж лівого краю груднини; 3) ознак гіпертрофії лівого шлуночка на ЕКГ; 4) аортальної форми серця з дилатацією лівого шлуночка, що активно скорочується, і, меншою мірою, висхідної частини аорти при рентгенологічному дослідженні та ехокардіографії. Діагноз підтверджують за допомогою ехокардіографії Допплєра і аортографії.
Ускладнення. 1. Лівошлуночкова недостатність — головне ускладнення вади. На відміну від вад мітрального клапана, при аортальній недостатності вона виникає відносно пізно, перебігає зі збереженням синусового ритму і погано лікується в стадії розгорнутих клінічних проявів.
2. Інфекційний ендокардит. Різко збільшує аортальну регургітацію і має особливо важкий перебіг.
3. Порушення атріовентрикулярної провідності в разі запального генезу вади (ревматизм, інфекційний ендокардит).
Перебіг. Виділяють такі стадії розвитку ревматичної і неревматичної аортальної недостатності:
I стадія — повної компенсації. Скарг немає, ехокардіографія Допплєра виявляє незначну регургітацію крові на аортальному клапані. Хірургічне лікування не показане.
II стадія — прихованої серцевої недостатності. Виявляється помірним зниженням працездатності при характерних фізикальних даних, збільшенням пульсового тиску, рентгенологічно — помірним збільшенням і посиленням пульсації лівого шлуночка. На ЕКГ — ознаки помірної гіпертрофії лівого шлуночка. Ехокардіографія Допплєра виявляє помірну регургітацію на аортальному клапані. Хірургічне лікування не показане.
III стадія — субкомпенсації. Характеризується значним зниженням фізичної активності, ангінозним болем, посиленою пульсацією сонних артерій. Діастолічний артеріальний тиск становить менше половини систолічного. Рентгенологічно визначається дилатація і посилена пульсація лівого шлуночка й аорти. На ЕКГ — виражені ознаки гіпертрофії лівого шлуночка, гіпоксії міокарда зі змінами сегмента ST і зубця Т, при ехокардіографії Допплєра — значна регургітація крові на аортальному клапані. Хірургічне лікування показане.
IV стадія — декомпенсації — характеризується вираженою задишкою й ангінозним болем під час незначного фізичного навантаження, вираженою дилатацією серця, що часто зумовлює відносну мітральну недостатність, подальшим погіршенням функції міокарда і збільшенням коронарної недостатності. Спостерігаються виражені розлади кровообігу, що виявляються серцевою астмою, збільшенням печінки тощо. Медикаментозне лікування і ліжковий режим призводять лише до тимчасового поліпшення стану хворих. Хірургічне лікування показане.
V стадія — термінальна. Характеризується прогресивною недостатністю лівого і правого шлуночків, глибокими дегенеративними змінами в життєво важливих органах. Медикаментозне лікування практично безуспішне. Хірургічне втручання не показане.
Лікування
Хворі з помірною аортальною регургітацією і безсимптомним перебігом вади не потребують лікування. Рекомендують виключити важке фізичне навантаження і проводити профілактику інфекційного ендокардиту.
Медикаментозне лікування проводять переважно з приводу хронічної серцевої недостатності. Обмежують уживання солі, призначають сечогінні засоби, периферійні вазодилататори (інгібітори АПФ та ін.), що сприяють зменшенню регургітації, і серцеві глікозиди. Варто коригувати артеріальну гіпертензію й уникати брадикардії, тому що вони збільшують регургітацію. Хворим з гострою аортальною недостатністю і клінічною картиною гострої лівошлуночкової недостатності проводять внутрішньовенну інфузію натрію нітропрусиду.
Основний метод лікування — хірургічний. Показаннями до нього є поява клінічних проявів вади — насамперед лівошлуночкової недостатності, а в разі безсимптомного перебігу захворювання — наявність вираженої регургітації і дилатації лівого шлуночка зі збільшенням його кінцево-систолічного об’єму (> 55 мл/м2) і зменшенням фракції викиду (< 50%). Хворим з гострою аортальною недостатністю рекомендують раннє хірургічне лікування.
При ураженні стулок аортального клапана виконують його протезування з використанням механічного або біологічного протеза. У разі аортальної недостатності, зумовленої аневризматичним розширенням кореня аорти, здійснюють її пластику зі збереженням автоклапана або висічення і вшивання судинного протеза з одночасним протезуванням аортального клапана.
Хірургічна летальність залежить від причини вади і стану міокарда. При хронічній аортальній недостатності вона становить у середньому 1—4%, при гострій — вища.
Прогноз при аортальній недостатності сприятливіший, ніж при стенозі устя аорти, оскільки об’ємне перевантаження переноситься лівим шлуночком краще, ніж перевантаження опором. При гострому перебігу вади прогноз гірший, ніж при хронічному.
У разі безсимптомного перебігу захворювання і нормальної систолічної функції лівого шлуночка прогноз відносно сприятливий попри значне збільшення серця. Після появи ознак серцевої недостатності він різко погіршується, і більшість хворих помирають протягом 2 років.
Віддалені результати хірургічного лікування, як і найближчі, залежать від функціонального стану міокарда, своєчасності операції і причини вади. Якщо операція виконана вчасно, 5-річна виживаність становить близько 90%. Гірші наслідки при інфекційному ендокардиті у зв’язку з можливістю зміщення протеза через запальне ураження ложа клапана.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.