Мітральний стеноз
Епідеміологія та етіологія
Набуті вади серця має приблизно 0,5—1% населення помірного кліматичного поясу, причому вони становлять 20—25% усіх органічних захворювань серця і за частотою посідають третє місце після системної есенціальної артеріальної гіпертензії та ІХС (В. Іонаш, 1963). За секційними даними, частота набутих вад серця становить 4—8% (І.А. Касирський, Г.І. Касирсь- кий та співавт., 1964).
За даними М.М. Амосова і Я.А. Вендета (1983), які ґрунтуються на досвіді 14 752 оперативних втручань у хворих з набутими вадами серця, ізольоване ураження лівого передсердно-шлуночкового клапана становить 71,5%, клапана аорти — 8,8, поєднане ураження мітрального й аортального клапанів — 12,3%. Близько 7,4% становлять ураження тристулкового клапана в поєднанні з іншими вадами.
Мітральний стеноз — це звуження лівого передсердно-шлуночкового отвору, що перешкоджає кровотоку з лівого передсердя в шлуночок під час діастоли шлуночків.
Епідеміологія. Частота мітрального стенозу в різних країнах значно коливається відповідно до поширеності ревматизму. У країнах Східної Європи та Азії вона значно вища, ніж у Західній Європі і США, — відповідно 50—80 і 5 на 100 000 населення (В.Х. Василенко, С.Б. Фельдман, 1983). За даними М.М. Амосова і Я.А. Вендета (1983), "чистий", або такий, що переважає, мітральний стеноз становить 83% випадків мітральних і 62% усіх набутих вад серця; 2/3 хворих з мітральним стенозом — жінки.
Етіологія. Головною причиною мітрального стенозу є ревматизм. Дуже рідко вада може бути природженою, так званий мітральний клапан у вигляді парашута, для якого характерне прикріплення всіх хорд до одного сосочкового м’яза. Набутий мітральний стеноз описаний у рідкісних випадках дегенеративного ураження мітрального клапана — кальцинозу його кільця. Звуження мітрального отвору часом може бути зумовлене міксомою (пухлиною на ніжці) лівого передсердя, а також вегетаціями на стулках клапана при інфекційному ендокардиті. Дуже рідко стеноз є наслідком ендокардиту при системних захворюваннях сполучної тканини, зокрема системного червоного вовчаку.
Патологічна анатомія. Характерні значні фіброзні зміни клапанного апарату у вигляді злиття комісур, стовщення і кальцинозу стулок і кільця. Часто виявляють також стовщення, злиття й укорочення сухожилкових хорд, унаслідок чого клапан набуває форми лійки. При ревматичному походженні вади первісні зміни морфології клапана виникають як результат гострого ревмокардиту. Згодом вони поступово збільшуються через постійну травматизацію клапана кровотоком унаслідок порушень кардіогемодинаміки, а також почасти внаслідок млявого перебігу ревматичного запалення.
Механізми порушення гемодинаміки
Первинним порушенням гемодинаміки є звуження мітрального отвору, що утворює так званий перший бар’єр. Коли його площа становить менше половини нормальної величини (4—6 см2 у дорослих), кров може надходити з лівого передсердя в шлуночок лише під дією значного градієнта тиску. Таким чином, компенсація забезпечується: 1) підвищенням тиску в лівому передсерді; 2) посиленням і подовженням його систоли, що виявляється відповідно збільшенням хвилі а на флебограмі і подовженням інтервалу Q—І тон. При відносно невеликому стенозі тиск у лівому передсерді підвищується тільки під час фізичного навантаження, коли необхідно забезпечити приріст ХОС. Виникненню діастолічного градієнта тиску при цьому сприяє вкорочення періоду діастолічного наповнення внаслідок збільшення ЧСС. Підвищення тиску в лівому передсерді призводить до збільшення тиску в легеневих венах і капілярах.
Коли площа отвору зменшується приблизно до 1 см2, для збереження нормального ХОС в стані спокою потрібне значне підвищення тиску в лівому передсерді — близько 25 мм рт. ст. Розвиток при цьому вираженої пасивної (венозної, посткапілярної) легеневої гіпертензії створює підвищене навантаження опором на правий шлуночок, унаслідок чого розвивається його компенсаторна гіпертрофія. При зростанні кровотоку до лівого передсердя, наприклад, під час фізичного або емоційного напруження, в умовах різко обмеженої пропускної здатності мітрального отвору тиск у легеневих капілярах підвищується настільки, що відбувається транссудація рідкої частини плазми крові в альвеоли, тобто набряк легень. Цим епізодам дає змогу запобігти рефлекс Китаєва — активне звуження легеневих артеріол у відповідь на подразнення барорецепторів при підвищенні тиску в лівому передсерді і легеневих венах. Захисний ефект цього механізму зумовлений зменшенням кровотоку до легень і, отже, зниженням тиску в легеневих капілярах і лівому передсерді. Спочатку спазм легеневих артеріол минущий, але згодом він набуває стійкого характеру. Поступово приєднуються органічні зміни в цих судинах у вигляді стовщення середньої оболонки судинної стінки і склерозу з розвитком облітерації судин. Виникає стійка, так звана активна, артеріальна, або прекапілярна, легенева гіпертензія, що супроводжується значним підвищенням легеневого судинного опору й утворює так званий другий бар’єр.
Захисний ефект "другого бар’єра" забезпечується, однак, за рахунок зниження і фіксації ХОС внаслідок різкого обмеження кровотоку до лівих відділів серця, а також значного перевантаження опором правого шлуночка. Це зрештою вичерпує компенсаторні можливості його гіпертрофії і призводить до розвитку недостатності з дилатацією шлуночка і застоєм крові у великому колі кровообігу. Виражена дилатація правого шлуночка спричинює розвиток відносної недостатності тристулкового клапана, а висока легенева артеріальна гіпертензія — недостатність клапанів легеневої артерії.
Клінічна картина
1. Задишка — головна скарга. Вона виникає спочатку тільки під час фізичного навантаження, а потім, зі збільшенням стенозу, і в стані спокою, супроводжуючись кашлем. Задишка посилюється в положенні лежачи, через що хворий змушений перебувати в положенні напівсидячи або сидячи (ортопное). Вона зумовлена збільшенням роботи дихання внаслідок зменшення піддатливості легень через: а) венозний застій із транссудацією рідкої частини плазми крові з легеневих капілярів в інтерстиціальну тканину й альвеоли; б) прогресивного фіброзу стінок альвеол.
2. Напади ядухи. З’являються при вираженому мітральному стенозі і супроводжуються кашлем. У тяжких випадках виділяється рожеве пінисте мокротиння — розвивається набряк легень.
3. Кровохаркання. Рецидивне кровохаркання після задишки найчастіше є першою ознакою захворювання. Зумовлено розривом анастомозів між легеневими і бронховими венами внаслідок легеневої венозної гіпертензії, тому особливо виражено при значному підвищенні тиску в лівому передсерді за відсутності істотної артеріальної гіпертензії в малому колі кровообігу. Кровохаркання може спричинюватися також інфарктом легені, набряком легень і гострим бронхітом. У разі різкого підвищення легеневого судинного опору епізоди кровохаркання, як і набряку легень, значно зменшуються.
4. Слабкість і втомлюваність. Зазвичай різко виражені й зумовлені зниженим і фіксованим ХОС.
5. Перебої і серцебиття. Спочатку епізодичні, нападоподібні, потім постійні. Вони пов’язані переважно з фібриляцією передсердь. Спричинюють або збільшують задишку. Виникнення постійної форми фібриляції передсердь призводить до різкого погіршення загального стану і є поворотним пунктом у перебігу мітрального стенозу.
6. Скарги, характерні для правошлуночкової недостатності. З’являються у разі підвищення легеневого судинного опору. Хворі відзначають периферійні набряки, спочатку тільки під вечір, потім постійні, і відчуття тяжкості в надчеревній ділянці і правому підребер’ї.
Менш характерні порушення ковтання через різке збільшення лівого передсердя і біль у грудній клітці. Він носить характер неспецифічної кардіалгії або (рідше) стенокардії, що зумовлена вираженою гіпертрофією правого шлуночка.
Незважаючи на те що ревматичний генез вади спостерігається у переважної більшості хворих, лише в деяких з них в анамнезі можна встановити ознаки перенесеної гострої ревматичної гарячки. У цих випадках властиві мітральному стенозу скарги з’являються поступово, зазвичай через 10—20 років після "атаки" — цей час потрібен для формування гемодинамічно значущого звуження клапанного отвору. Трохи рідше початок захворювання буває гострим, зазвичай через виникнення фібриляції передсердь, його дебютом можуть бути також набряк легень і тромбоемболії. Хвороба досить швидко прогресує і спричинює інвалідизацію в середньому через 2—5 років. У хворих літнього віку, що живуть в економічно розвинених країнах, темпи прогресування хвороби повільніші.
Фізикальне дослідження
У стадії розгорнутих клінічних проявів захворювання під час огляду хворі займають вимушене положення ортопное. Спостерігають акроціаноз і ціаноз обличчя з характерним синюшним рум’янцем у ділянці скронь (fades mitralis). При високій легеневій гіпертензії може спостерігатися посилена пресистолічна пульсація шийних вен, яка при фібриляції передсердь і особливо розвитку відносної недостатності тристулкового клапана зникає і змінюється на систолічну (позитивний венний пульс).
Характерний pulsus diferens унаслідок здавлення лівої підключичної артерії розтягнутим лівим передсердям. Часто пульс малий (через низький ХОС) й аритмічний.
Під час огляду і пальпації грудної клітки верхівковий поштовх різко ослаблений або не визначається, тому що лівий шлуночок відтісняється гіпертрофо- ваним правим шлуночком дозаду. Пульсація правого шлуночка під час систоли добре помітна під мечоподібним відростком і посилюється на вдиху внаслідок збільшення наповнення шлуночка. Рідше вона відзначається в третьому-чет- вертому міжребрових проміжках біля лівого краю груднини. Характерне діасто- лічне тремтіння — "котяче муркотіння" — над верхівкою, що краще визначається в положенні лежачи на лівому боці після фізичного навантаження при затриманні дихання на видиху. Воно виникає як наслідок низькоамплітудних коливань крові під час проходження через звужений мітральний отвір.
Важливе діагностичне значення мають дані аускультації серця:
1. Посилений (ляский) І тон. Він зумовлений обмеженим наповненням кров’ю лівого шлуночка, унаслідок чого стулки мітрального клапана, що перебувають на значній відстані одна від одної, до початку систоли проходять більший шлях при змиканні і внаслідок гіперкінетичного скорочення шлуночка рухаються швидше. Неодмінною умовою посилення І тону є достатня рухливість стулок клапана; якщо через грубий фіброз і кальциноз вона втрачається, І тон утрачає свою звучність.
2. Клацання розкриття мітрального клапана (OS). Найкраще вислуховується над верхівкою серця або в четвертому міжребровому проміжку ліворуч біля краю груднини в положенні лежачи на лівому боці на видиху. Як і І ляский тон, зникає при втраті рухливості стулок клапана. Що коротший інтервал А2—OS, то більший стеноз.
3. Акцент II тону (Р2) над легеневою артерією. Виникає внаслідок легеневої гіпертензії. При цьому через подовження систоли правого шлуночка II тон часто розщеплений. При високій легеневій гіпертензії і дилатації стовбура легеневої артерії може визначатися систолічний тон вигнання крові в легеневу артерію.
4. Діастолічний шум. Спочатку вислуховується ізольований пресистоліч- ний шум, а при вираженішому стенозі — мезодіастолічний (за клацанням розкриття мітрального клапана) із пресистолічним посиленням. Його тривалість корелює з вираженістю стенозу, однак за низького ХОС внаслідок зниження кровотоку через клапанний отвір він зменшується. Шум досить тихий і низький і найкраще вислуховується над верхівкою серця після фізичного навантаження в положенні лежачи на лівому боці при затриманні дихання на видиху. У разі розвитку фібриляції передсердь пресистолічний компонент зникає. У деяких хворих діастолічний шум узагалі відсутній.
Мелодія серця за наявності супутніх для мітрального стенозу уражень включає такі шуми:
1. Пансистолічний шум відносної недостатності тристулкового клапана з епіцентром у четвертому міжребровому проміжку ліворуч біля краю груднини. Зумовлений дилатацією правого шлуночка у хворих з високою легеневою гіпертензією. Шум посилюється на вдиху (симптом Ріверо—Корвальйо). Його необхідно відрізняти від шуму мітральної недостатності. Проти істотної мітральної регургітації свідчать посилений І тон, клацання розкриття мітрального клапана і пресистолічний шум. Може супроводжуватися право- шлуночковим ритмом галопу, що також посилюється на вдиху.
2. Протодіастолічний шум відносної недостатності клапанів легеневої артерії вздовж лівого краю груднини — шум Стілла. Зумовлений дилатацією клапанного кільця внаслідок високої легеневої артеріальної гіпертензії. Необхідно відрізняти від шуму недостатності аортальних клапанів.
Діагностика
На ЕКГ визначаються: 1) ознака гіпертрофії лівого передсердя — P-mitrale (розширений двогорбий, так званий мітральний, зубець Р); 2) при розвитку легеневої гіпертензії — ознаки гіпертрофії правих шлуночка і передсердя; 3) часте ускладнення — фібриляція передсердь.
При рентгенологічному дослідженні у хворих з невеликим і помірним мітральним стенозом розміри серця не збільшені. Воно набуває характерної мітральної конфігурації (мал. 32) зі згладженою талією унаслідок: 1) збільшення лівого передсердя, що найкраще визначається в бічній проекції, де спричинює відхилення контрастовано- го стравоходу по дузі малого, а потім великого радіуса; 2) вибухання стовбуpa легеневої артерії у зв’язку з легеневою гіпертензією. При цьому визначаються посилення легеневого судинного малюнка лінії Керлі та інші ознаки легеневої венозної гіпертензії.
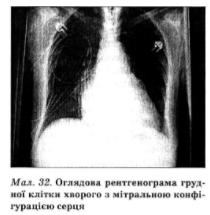
При вираженому мітральному стенозі приєднується збільшення всіх камер і судин, що розміщені перед звуженим клапанним отвором: правих шлуночка, передсердя і верхньої порожнистої вени. Легеневі поля набувають вигляду, характерного для артеріальної гіпертензії.
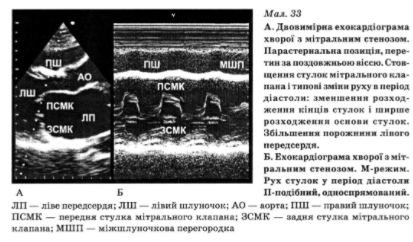
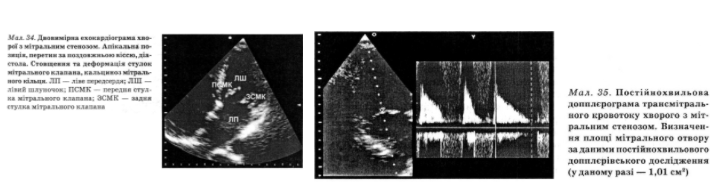
Ехокардіографія є найчутливішим і найспецифічнішим неінвазійним методом розпізнавання мітрального стенозу. У М-режимі характерний П-подібний та односпрямований рух передньої і задньої стулок зі зменшенням їхньої сепарації. При цьому дослідженні, а також двовимірному скануванні визначають помітне стовщення стулок, їхній фіброз, кальциноз і виражену деформацію клапанного апарата, збільшення діаметра лівого передсердя, у пізніх стадіях — також правих відділів серця при незмінених розмірах порожнини лівого шлуночка і фракції викиду (мал. 33, 34). Площа мітрального отвору зменшена.
Ехокардіографія Допплєра дає змогу виміряти градієнт тиску на мітраль- ному клапані й уточнити площу мітрального отвору, визначити тиск у легеневій артерії, наявність супутньої регургітації крові на мітральному, тристулковому клапанах і клапані легеневої артерії (мал. 35, 36).
Катетеризацію серця й ангіокардіографію використовують для оцінювання вираженості стенозу, легеневої гіпертензії і функції шлуночків тоді, коли це не вдається зробити за допомогою ехокардіографії Допплєра, а також для уточнення характеру супутніх уражень, зокрема мітральної регургітації, вад аортального клапана й атеросклерозу вінцевих артерій у хворих старших вікових груп.
Для "чистого" мітрального стенозу характерне підвищення середнього тиску в лівому передсерді і легеневих капілярах, систолічного і діастолічного тиску в легеневій артерії, легеневого судинного опору, систолічного, а також, у тяжких випадках, і кінцево-діастолічного тиску в правому шлуночку й особливо — наявність діастолічного градієнта тиску на моральному клапані.
Диференціальну діагностику проводять із низкою захворювань, які характеризуються подібними змінами під час аускультації серця, і розвитком легеневої гіпертензії при малозмінених розмірах серця:
1. З хронічним легеневим серцем. У разі поєднання високого легеневого судинного опору з низьким ХОС і нерухомістю стулок мітрального клапана може спостерігатися картина так званого німого мітрального стенозу, за якого немає ляского І тону, клацання і діастолічного шуму. У таких хворих на перший план виходить картина легеневої гіпертензії, що може призвести до помилкового діагнозу. Запідозрити діагноз вади допомагають ретельна аускультація в положенні хворого лежачи на лівому боці, виявлення дилатації лівого передсердя й ознак венозного застою в легенях при рентгенографії, а підтвердити його — ехокардіографії Допплєра.
2. З тиротоксикозом, для якого характерні гіперкінетичний синдром з посиленим І тоном, діастолічним шумом відносного мітрального стенозу внаслідок збільшення кровотоку через клапан і пароксизми фібриляції передсердь. Поставити правильний діагноз дає змогу виявлення інших клінічних, а також лабораторних ознак тиротоксикозу, з одного боку, і відсутність даних про гіпертрофію правого шлуночка, легеневу гіпертензію і зміни морфології мітрального клапана — з іншого.
3. Із вторинним ДМПП і правошлуночковою недостатністю. Розпізнати ці захворювання допомагають ретельний аналіз мелодії серця, оцінювання розмірів лівого передсердя при рентгенографії і характерні дані ехокардіографії Допплєра з розщепленням і акцентом Р2, фібриляція передсердь.
4. З міксомою лівого передсердя. Провисаючи в просвіт мітрального отвору, ця пухлина на ніжці частково обтурує його. Це зумовлює виникнення аускультативної картини, змін на ЕКГ і при рентгенографії грудної клітки, що подібні до таких при мітральному стенозі. Запідозрити міксому дають змогу часті знепритомнення, пов’язані з періодами припинення кровотоку через мітральний отвір, і мінливість мелодії серця залежно від положення тіла. Діагноз встановлюють за допомогою двовимірної ехокардіографії, за якої пухлина добре візуалізується (мал. 37).
5. З відносним мітральним стенозом із шумом Флінта у хворих з вираженою аортальною недостатністю. При цьому, однак, не характерні виражений ціаноз, І ляский тон і клацання розкриття мітрального клапана, а також гіпертрофія правого шлуночка на ЕКГ і фібриляція передсердь. Характер ураження клапанів уточнюють за допомогою ехокардіографії.
Діагноз мітрального стенозу встановлюють на підставі: 1) характерної мелодії серця (І ляский тон, клацання розкриття мітрального клапана, акцент II тону над легеневою артерією, мезодіастолічний шум із пресистоліч- ним посиленням) у поєднанні з: 2) гіпертрофією лівого передсердя і правого шлуночка на ЕКГ; 3) мітральною конфігурацією серця зі збільшенням лівого передсердя і стовбура легеневої артерії при рентгенологічному дослідженні. Діагноз підтверджують за допомогою ехокардіографії Допплєра. Кількісно оцінити вираженість мітрального стенозу дають змогу визначення градієнта діастолічного тиску на клапані і площі мітрального отвору.

Основні ускладнення мітрального стенозу:
1. Набряк легень. Як наслідок гострої лівопередсердної недостатності розвивається при різкому підвищенні гідростатичного тиску в легеневих капілярах у разі вираженого підвищення тиску в лівому передсерді — при фізичному й емоційному напруженні, укороченні діастоли у зв’язку з тахісистолічною формою фібриляції передсердь, вагітності. Після надійного формування "другого бар’єра" напади набряку легень припиняються.
2. Фібриляція передсердь. Зумовлена значною дилатацією лівого передсердя з морфологічними змінами в його міокарді (загибель кардіоміоцитів, фіброз). Фібриляція передсердь спочатку має характер пароксизмальної, потім стає постійною. Її виникнення супроводжується збільшенням задишки і правошлуночкової недостатності.
3. Артеріальна (прекапілярна, активна) легенева гіпертензія і правошлу- ночкова недостатність.
4. Тромбоемболії великого кола кровообігу (приблизно у 20% хворих), здебільшого судин мозку. їх джерелом є тромби, що утворюються в дилатованому лівому передсерді, особливо в його вушку. Найбільш схильні хворі з фібриляцією передсердь (пароксизмальною або постійною). Часто рецидивують.
5. Тромбоемболія гілок легеневої артерії. Спостерігається переважно в пізніх стадіях захворювання, при правошлуночковій недостатності, часто рецидивує. Джерелом тромбів є глибокі вени нижніх кінцівок, праве передсердя і шлуночок. Повторні тромбоемболії можуть збільшувати легеневу артеріальну гіпертензію і правошлуночкову недостатність.
6. Бронхолегеневі інфекції через застій крові в малому колі кровообігу.
7. Інфекційний ендокардит. Частіше зустрічається при комбінованій мітральній ваді, ніж при "чистому" стенозі.
Перебіг. Розвиток і прогресування порушення функціонального стану хворих через задишку, слабкість і серцебиття здебільшого (але не завжди!) пов’язані зі ступенем звуження мітрального отвору. Згідно з наказом № 54 МОЗ України від 2002 р., для оцінювання тяжкості мітрального стенозу і визначення показань до оперативного лікування слід користуватися класифікацією О.М. Бакулева й О.А. Дамир (1955), в якій автори виділяють 5 стадій вади:
I — стадія повної компенсації порушення кровообігу. Площа мітрального отвору перевищує 2,5 см2. Компенсація забезпечується відносно невеликим — до 10—15 мм рт. ст. — підвищенням тиску в лівому передсерді і посиленням його систоли. Симптомів немає, працездатність хворих збережена. Відзначають ознаки помірної гіпертрофії і дилатації лівого передсердя.
II — стадія субкомпенсації порушень кровообігу за рахунок посилення роботи правого шлуночка. Звуження мітрального отвору сягає 1,5—2 см2 ("перший бар’єр"). Для підтримання нормального серцевого викиду в стані спокою тиск у лівому передсерді підвищується до 20—30 мм рт. ст. Такого самого рівня сягає тиск у легеневих капілярах. У хворих з’являються задишка під час помірного фізичного навантаження, кровохаркання, напади серцевої астми і набряк легень. Працездатність хворих обмежена. Під час обстеження визначають ознаки пасивної (венозної) легеневій гіпертензії і гіпертрофії правого шлуночка.
III — стадія утворення "другого бар’єра" зі стійкою артеріальною легеневою гіпертензією і появою початкових ознак правошлуночкової недостатності, що, однак, відносно добре піддаються медикаментозній терапії. ХОС у стані спокою знижується. Хворі не переносять навіть легкого фізичного навантаження. Напади набряку легень зменшуються і зникають. Тривалість життя хворих зазвичай обмежена кількома роками.
IV — стадія виражених і стійких порушень кровообігу в малому і великому колі кровообігу з прогресивним погіршенням функції міокарда. Розміри мітрального отвору можуть не зменшуватися порівняно з попередніми стадіями. Легенева гіпертензія залишається на рівні III ступеня, але "закріплюється" органічними змінами. Поширення склерозу на легеневу паренхіму спричинює зменшення життєвої ємності легень. Важливою розпізнавальною ознакою цієї стадії є виникнення фібриляції передсердь. Правошлуноч- кова недостатність стає стійкою. Розвивається відносна недостатність тристулкового клапана і клапана легеневої артерії. Тривалість життя хворих обчислюється кількома роками або навіть місяцями.
V — термінальна дистрофічна стадія необоротних розладів кровообігу.
Темпи прогресування захворювання коливаються в широких межах. Якщо симптоматики немає, стан компенсації може тривати довгі роки — до 10 і навіть 20 років. За наявності симптомів серед хворих, які відмовляються від операції, 50% гинуть протягом 4—5 років. Хірургічне лікування значно поліпшує прогноз.
Лікування
Медикаментозна терапія за відсутності симптомів захворювання передбачає профілактику інфекційного ендокардиту, а за показаннями — також біцилінопрофілактику рецидивів ревматизму.
Рекомендують уникати значного фізичного навантаження. За наявності симптомів слід обмежити вживання солі і призначити сечогінні засоби. Однак у разі застосування їх необхідна обережність, щоб уникнути гіповолемії і зниження ХОС. Дигоксин показаний тільки при фібриляції передсердь для зменшення ЧСС.
При кровохарканні проводять заходи, спрямовані на зниження тиску в легеневих венах: спокій, положення напівсидячи, обмеження солі і сечогінні засоби. Хворим, які перенесли тромбоемболії великого або малого кола кровообігу, призначають антикоагулянти — спочатку гепарини, потім препарати непрямої дії протягом 1 року і більше — і вирішують питання про оперативне лікування.
У разі виникнення фібриляції передсердь у хворих із слабко вираженим мітральним стенозом, що не потребує хірургічного лікування, показана медикаментозна або електроімпульсна дефібриляція з попередньою антикоагу- лянтною терапією впродовж 3—4 тиж. Спроби відновлення синусового ритму приречені на невдачу і недоцільні у хворих з вираженим мітральним стенозом. У таких випадках трансторакальну деполяризацію виконують через кілька тижнів після операції. Для уповільнення ЧСС призначають дигоксин, а при недостатньому ефекті, крім того, (З-адреноблокатори у невеликих дозах. Усім таким хворим за відсутності протипоказань необхідно призначати також антикоагулянти непрямої дії для запобігання тромбоемболії.
Оскільки мітральний стеноз є механічною перешкодою для кровообігу, найефективнішим є хірургічне лікування. Для цього використовують мітраль- ну вальвулотомію (комісуротомію) або протезування мітрального клапана. Вибір методики операції залежить від морфологічних змін клапана за даними фізичного обстеження і ехокардіографії, віку хворого і технічних можливостей лікувального закладу.
Мітральна вальвулотомія показана хворим з "чистим", або мітральним, стенозом II, III і IV стадії, що переважає (за О.М. Бакулевим й О.А. Дамир) без кальцинозу клапана. Висока легенева гіпертензія сама собою не є протипоказанням. Вальвулотомія приводить до значного зменшення артеріальної легеневої гіпертензії і симптоматичного поліпшення. Поновлення або збереження симптомів після операції зумовлено неадекватною вальвулотомією, розвитком рестенозу мітрального отвору й ураженням інших клапанів, насамперед аортального, або міокардіальною недостатністю.
Мітральну вальвулотомію можна виконувати за "закритою" або "відкритою" методикою, а також шляхом здійснення черезшкірної балонної вальву- лопластики.
Протезування мітрального клапана показане хворим з мітральним стенозом III—IV стадії, критичним (менш як 1 см2) звуженням мітрального отвору за наявності значної супутньої мітральної регургітації, глибоким каль- цинозом, а також після проведення вальвулотомії із незадовільним результатом. Хірургічна летальність унаслідок протезування мітрального клапана становить 3—10% залежно від вираженості легеневої гіпертензії і правошлуночкової недостатності.
Використовують протези двох видів — механічні і біологічні. Усі хворі з імплантованим механічним клапаном повинні постійно вживати антикоагулянти непрямої дії для профілактики утворення тромбів на поверхні протеза і тромбоемболій. При імплантації біопротеза хворим із синусовим ритмом не потрібна антикоагулянтна терапія, але з часом стулки біопротеза можуть кальцифікуватися, перфоруватися і розриватися, тому в середньому через 10 років його потрібно заміняти. Біопротезам надають перевагу тоді, коли антикоагулянти протипоказані або небажані, наприклад, при запланованій вагітності, а також у хворих літнього віку із синусовим ритмом. Механічним клапанам віддають перевагу, якщо йдеться про хворих з фібриляцією передсердь.
Прогноз. Хоча хірургічна корекція вади не забезпечує повного лікування, вона істотно поліпшує прогноз. Найкращий ефект досягається внаслідок ранньої операції у хворих молодого віку без ознак ревматичного ураження міокарда і з незадавненим підвищенням легеневого судинного опору. Усунення мітрального стенозу призводить до більшого або меншого зворотного розвитку змін легеневих артеріол залежно від ефективності хірургічної корекції і давності легеневої гіпертензії.
Віддалені результати хірургічного лікування. У більшості хворих з відносно рухливими клапанами задовільний результат вальвулотомії зберігається протягом 5—10 років і навіть більше. Проте вальвулотомія є паліативною операцією. Рано або пізно в більшості хворих розвивається рестеноз, їхній стан погіршується і виникає питання про повторну операцію — зазвичай протезування клапана.
Десятилітня виживаність після заміни мітрального клапана, незалежно від того, який протез використано, становить близько 50%. Результати погіршуються у хворих з дисфункцією лівого шлуночка.
У віддалений термін можливі ускладнення, пов’язані з імплантованим протезом, — тромбоемболії внаслідок тромбогенності частини клапанів (близько 5% за рік), інфекційний ендокардит, порушення функції протеза, кровотечі, пов’язані з уживанням антикоагулянтів.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.