Мітральна недостатність
Клінічна картина
Хоча мітральна регургітація часто розвивається при гострому ревмокардиті, здебільшого вона спочатку невелика. Початок захворювання зазвичай поступовий. У більшості хворих немає скарг протягом багатьох років, іноді всього життя. Як і при мітральному стенозі, першими клінічними виявами захворювання можуть бути пароксизм фібриляції передсердь або набряк легень, пов’язаний з підвищеним фізичним навантаженням.
Основними скаргами є:
1) задишка, зумовлена венозним застоєм у легенях;
2) слабкість і втомлюваність унаслідок зниження ХОС.
Вираженість задишки варіює від незначної, що відзначається в разі підвищеного фізичного навантаження, до нестачі повітря в стані спокою. На відміну від мітрального стенозу, напади серцевої астми і набряк легень бувають дуже рідко. Нехарактерні також кровохаркання і системні тромбоемболії.
При об’єктивному дослідженні в пізніх стадіях спостерігається акроціаноз. Артеріальний пульс зазвичай не змінений або спостерігаються ознаки фібриляції передсердь. У задавнених випадках при розвитку дилатації правого шлуночка і відносної недостатності тристулкового клапана визначається позитивний венний пульс за рахунок систолічної хвилі v. Привертає увагу посилений і розлитий верхівковий поштовх, який під час дилатації лівого шлуночка зміщується назовні і донизу. Над верхівкою серця часто пальпується систолічне тремтіння. У хворих з легеневою гіпертензією може визначатися пульсація правого шлуночка в третьому-четвертому міжребрових проміжках біля лівого краю груднини й у надчеревній ділянці.
Під час аускультації серця і на фонокардіограмі виявляють характерні ознаки вади:
1. Пансистолічний шум. Є найяскравішим проявом мітральної недостатності. Здебільшого шум має епіцентр над верхівкою серця і проводиться в ліву пахвову ділянку і на спину.
Зрідка, у разі переважного ураження задньої мітральної стулки зворотний кровотік ударяє в стінку лівого передсердя поруч з коренем аорти, що зумовлює проведення шуму на основу серця. У подібних випадках його необхідно відрізняти від систолічного шуму стенозу устя аорти. Шум зазвичай голосний, посилюється в положенні лежачи на лівому боці і часто супроводжується систолічним тремтінням. Звучність шуму не завжди корелює з вираженістю регургітації, оскільки залежить також від скоротливості лівого шлуночка.
2. Ослаблення І тону аж до його зникнення через порушення змикання стулок клапана. Він часто маскується шумом.
3. III тон. Є важливою аускультативною ознакою мітральної недостатності, і його зникнення виключає значну регургітацію.
4. Акцент II тону над легеневою артерією, що свідчить про легеневу гіпертензію, і його розщеплення внаслідок раннього закриття аортального клапана за значного об’єму регургітації.
Правошлуночкова недостатність, що виявляється відповідними ознаками, розвивається відносно пізно.
Діагностика
Для ЕКГ при вираженій мітральній недостатності характерні такі ознаки:
1) гіпертрофія лівого передсердя — P-mitrale;
2) гіпертрофія лівого шлуночка.
Ці ознаки зазвичай помірні, а в деяких хворих їх немає.
Під час рентгенологічного дослідження виявляють збільшення серця — від незначного до значного — і його мітральну конфігурацію за рахунок дилатації лівих передсердя та шлуночка і відносно менш помітного збільшення стовбура легеневої артерії. Ліве передсердя може сягати величезних розмірів й утворювати правий контур тіні серця в прямій проекції. Спостерігаються також ознаки легеневої венозної гіпертензії, що переважно менш виражені порівняно з мітральним стенозом. У пізніх стадіях розширюються і праві відділи.
Проведення двовимірної ехокардіографії засвідчує дилатацію лівих передсердя і шлуночка різного ступеня вираженості і гіперкінетичні скорочення його стінок. Візуалізується неповне змикання передньої і задньої стулок мітрального клапана, їхнє стовщення, фіброз, рідше — кальциноз, і помірна гіпертрофія лівого шлуночка. Наявність зворотного кровотоку підтверджує допплєрівське дослідження (див. вклейку, мал. 38), що дає змогу також оцінити його величину.
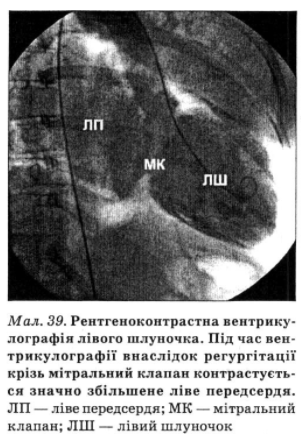
При катетеризації серця відзначається підвищення тиску в лівому передсерді і характерна зміна форми кривої зі збільшенням вираженості хвилі v. Часто спостерігають також підвищення кінцево-діастолічного тиску в лівому шлуночку, тиску в легеневих капілярах і легеневій артерії. Потрапляння контрастної речовини з лівого шлуночка в ліве передсердя при вентрикулографії підтверджує діагноз (мал. 39).
Диференціальна діагностика. Інтенсивний пансистолічний шум над верхівкою серця і біля лівого краю груднини в ділянці її нижньої частини характерний також для дефекту міжшлуночкової перегородки і недостатності тристулкового клапана. На відміну від мітральної недостатності систолічний шум у разі дефекту міжшлуночкової перегородки найголосніший у третьому—п’ятому міжребрових проміжках зліва і добре проводиться в ділянку правої половини грудної клітки, І тон збережений. Для недостатності тристулкового клапана, що часто супроводжує інші вади серця (наприклад, мітральний стеноз), на відміну від мітральної регургітації, характерні позитивний венний пульс, систолічна пульсація печінки, а також посилення шуму на вдиху (симптом Ріверо—Корвальо). Спостерігається гіпертрофія правого шлуночка, а також збільшення правих відділів серця на рентгенограмі.
Коли шум закінчується до закінчення систоли, що іноді відзначається при органічній мітральній недостатності, його необхідно диференціювати з "невинним" систолічним шумом і з шумом вигнання при клапанному і підклапанному стенозі устя аорти. "Невинний" систолічний шум не пов’язаний з І тоном, тихий і, як свідчать дані фонокардіографії, змінює свою форму і тривалість від одного серцевого циклу до іншого, не супроводжується ослабленням І тону, посиленням і зміщенням верхівкового поштовху, гіпертрофією лівого шлуночка і передсердя на ЕКГ та їхнім збільшенням при рентгенологічному й ехокардіографічному дослідженнях. У разі стенозу устя аорти, на відміну від мітральної недостатності, систолічний шум не пов’язаний з І тоном, епіцентр його міститься над основою серця або (при підклапанному звуженні) у третьому-четвертому міжребрових проміжках ліворуч біля краю груднини, хоча зрідка відзначається над верхівкою. Шум добре проводиться в яремну ямку і на судини шиї. На фонокардіограмі добре видно його характерну ромбоподібну форму. Уточнити діагноз допомагають різна форма тіні серця й особливо дані ехокардіографії.
Важким завданням є диференціальна діагностика "чистої" мітральної недостатності ревматичної етіології і відносної, зумовленої дилатацією лівого шлуночка. При відносній мітральній недостатності звучність і тривалість пансистолічного шуму можуть день у день змінюватися, вони зменшуються внаслідок регресу лівошлуночкової недостатності під впливом лікування, тоді як шум органічної мітральної недостатності при цьому стає голоснішим. На ехокардіограмі замість гіпердинамічного скорочення стінок лівого шлуночка спостерігається його дифузна гіпокінезія. Ці ознаки, однак, досить відносні, і надійного способу верифікації діагнозу не існує.
Загалом діагноз ревматичної мітральної недостатності ґрунтується на виявленні: 1) пансистолічного шуму з епіцентром над верхівкою, що проводиться в пахвову ділянку, супроводжується ослабленням І тону і III тоном, а також посиленням і зміщенням назовні і донизу верхівкового поштовху; 2) ознак гіпертрофії лівих шлуночка і передсердя на ЕКГ; 3) дилатації цих відділів при рентгенологічному і ехокардіографічному дослідженнях; 4) мітральної регургітації при ехокардіографії Допплєра. У незрозумілих випадках діагноз підтверджується за допомогою ангіокардіографії.
Ускладненнями ревматичної мітральної недостатності є:
1) лівошлуночкова, потім бівентрикулярна серцева недостатність;
2) фібриляція передсердь, спочатку пароксизмальна, потім постійна. Як і у хворих з мітральним стенозом, вона закономірно розвивається при значній дилатації лівого передсердя;
3) системні тромбоемболії, особливо при фібриляції передсердь та інфекційному ендокардиті. їхня частота менша, ніж у хворих з мітральним стенозом, хоча, за деякими даними, досягає 10—15%;
4) вторинний інфекційний ендокардит (до 20%).
Перебіг. Виділяють п’ять стадій вади, що відображують ступінь вираженості гемодинамічних порушень і показання до операції.
I стадія — компенсації. Мінімальний зворотний кровотік через лівий пе- редсердно-шлуночковий отвір практично не зумовлює порушень гемодинаміки. Клінічно це виявляється тільки невеликим систолічним шумом над верхівкою серця. При ехокардіографії — незначна регургітація на моральному клапані. Хірургічне лікування не показане.
II стадія — субкомпенсації. Зворотний кровотік у ліве передсердя збільшується, однак компенсація порушень кардіогемодинаміки, здійснювана гіпертрофованим лівим шлуночком, є ефективною і стійко зберігається. На відміну від мітрального стенозу, набряки легень спостерігаються дуже рідко. Фізична активність хворих незначно обмежена, оскільки можливість підвищення ХОС збережена, і задишка виникає тільки під час значного фізичного навантаження. Відзначається середньої інтенсивності систолічний шум над верхівкою. Рентгенологічно чітко визначаються збільшення лівих відділів серця і посилення пульсації в них. На ЕКГ — відхилення електричної осі серця вліво, у деяких випадках — ознаки перевантаження лівого шлуночка. При ехокардіографії — помірна регургітація на мітральному клапані. Хірургічне лікування не показане.
III стадія — лівошлуночкової декомпенсації. Характерна значна регургітація крові в ліве передсердя. Спостерігається дилатація лівого шлуночка. Періодично настає декомпенсація серцевої діяльності, що усувається медикаментозною терапією. Під час фізичного навантаження виникає задишка, але не така виражена, як при моральному стенозі. Грубий систолічний шум над верхівкою іррадіює у пахвову ділянку. Відзначається виражена пульсація грудної клітки в ділянці серця. На ЕКГ — ознаки гіпертрофії лівого шлуночка. Рентгенологічно визначаються значне збільшення лівих відділів серця і пульсація в них. "Другий бар’єр" здебільшого не виражений, унаслідок чого немає значного збільшення легеневої артерії. При ехокардіографії — виражена регургітація на мітральному клапані. Хірургічне лікування показане.
IV стадія — дистрофічна. Характеризується появою постійної правошлуночкової недостатності. Під час огляду спостерігається посилення верхівкового поштовху, пульсація венозних судин на шиї. Крім грубого систолічного шуму мітральної недостатності нерідко спостерігається шум відносної недостатності тристулкового клапана. На ЕКГ на тлі ознак гіпертрофії лівого або обох шлуночків — фібриляція передсердь та інші порушення ритму. Рентгенологічно серце значно розширене; визначається застій у малому колі кровообігу. Усі наведені порушення знаходять під час ехокардіографії. Можуть спостерігатися різного ступеня вираженості порушення функції печінки і нирок. Хірургічне лікування показане.
V стадія — термінальна. Відповідає III стадії хронічної серцевої недостатності. Хірургічне лікування не показане.
Лікування
Консервативне лікування полягає в обмеженні фізичного навантаження, антибіотикопрофілактиці рецидивів ревматизму за показаннями й інфекційного ендокардиту в усіх випадках, а також у медикаментозній терапії серцевої недостатності за наявності симптомів. Артеріолярні вазодилататори (інгібітори АПФ, гідралазин, нітрати, празозин), знижуючи загальний периферійний судинний опір, зменшують об’єм регургітації і збільшують ефективний ХОС. Лікування фібриляції передсердь і антикоагулянтну терапію проводять за тими самими принципами, що й при мітральному стенозі. Хворі, в яких немає симптомів, не потребують медикаментозної терапії, але повинні перебувати під лікарським спостереженням, оскільки мітральна недостатність може прогресувати.
Хірургічна корекція є лікуванням вибору при вираженій симптоматичній мітральній регургітації. Реконструктивні (комісуропластика, вальвулопластика) операції дають кращі функціональні результати, ніж протезування мітрального клапана. Останніми роками їх рекомендують виконувати до розвитку вираженої бівентрикулярної серцевої недостатності і фібриляції передсердь. Однак у разі ревматичної етіології вади через виражений фіброз та кальциноз стулок і комісур такі клапанозберігальні операції вдається виконувати нечасто. Після імплантації механічного клапана показане довічне вживання непрямих антикоагулянтів, при використанні біологічних клапанів у цьому немає потреби.
Хірургічна летальність значною мірою залежить від вираженості серцевої недостатності та функції міокарда і коливається від 2—3 до 10—15% у хворих зі зниженням фракції викиду лівого шлуночка. Неефективність або погіршення зазвичай пов’язані з погіршенням вихідної вираженої міокарді- альної недостатності.
Прогноз
Невелика і навіть помірна безсимптомна мітральна регургітація істотно не позначається на виживаності. Навіть у разі вираженої хронічної мітральної недостатності завдяки її відносно непоганій переносимості хірургічне лікування найчастіше можна відкласти до зрілого віку. Прогноз зазвичай погіршується лише в разі розвитку інфекційного ендокардиту.
Віддалені результати хірургічного лікування, як і найближчі, залежать від стану міокарда. Після протезування мітрального клапана щорічна летальність становить в середньому 4 %. Найчастіше причинами смерті є тромбоемболії, інфекційний ендокардит і дисфункція протеза клапана. Після пластики клапана віддалені результати значно кращі, однак 2—10% хворих у подальшому потребують повторної операції.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.