Хвороба Рейтера
Епідеміологія та етіологія
Хвороба Рейтера (синдром Рейтера, уретроокулосиновіальний синдром) — системне захворювання сполучної тканини, що розвивається внаслідок урогенної (хламідійної) або патогенної ентеробактеріальної інфекції в осіб з генетичною схильністю і проявляється запальним ураженням сечових і статевих органів з розвитком реактивного артриту, переважно великих суглобів нижніх кінцівок, кон’юнктивіту, а також частим ураженням внутрішніх органів. Хвороба Рейтера є класичним РеА урогенного або ентеробактеріального походження із системними позасуглобовими ураженнями. У деяких країнах частіше використовується термін "уретроокулосиновіальний синдром".
Епідеміологія. Хвороба Рейтера (ХР) належить до групи серонегативних спондилоартритів і є найчастішою формою запалення суглобів у чоловіків молодого віку, хоча нерідко трапляються випадки хронічного перебігу захворювання у дітей, підлітків і людей похилого віку обох статей. При цьому в більшої частини з них (близько 70%) виявляють антиген гістосумісності HLA-B27. Чоловіки старших вікових категорій і жінки хворіють значно рідше і переважно після ентероколіту.
Уперше хвороба була описана в 1916 р. німецьким військовим лікарем Гансом Рейтером у молодого офіцера, в якого через тиждень після перенесеної діареї виникли уретрит, артрит, кон’юнктивіт, що супроводжувалися високою температурою тіла.
Незалежно від Г. Рейтера, Н. Фіссенже і Е. Jlepya описали подібний симптомокомплекс у військовослужбовців французької армії під час епідемічних спалахів кишкових інфекцій.
Захворювання трапляється в більшості регіонів світу, причому в країнах Європи, Північної Африки і Азії переважають постентероколітичні форми, тоді як в Північній Америці і Великій Британії спостерігають переважно форми, пов’язані з урогенітальною інфекцією. В Україні відзначають обидві форми захворювання.
Етіологія. Урогенітальна форма найчастіше спричинюється хламідіями, інколи уреаплазмою і мікоплазмою. Хламідії передаються статевим шляхом, їх виявляють в епітелії сечівника, кон’юнктиви, цитоплазмі клітин синовіальної оболонки. Останнім часом обговорюється роль Chlamydia pneumoniae — надзвичайно поширеного внутрішньоклітинного мікроорганізму. Має значення спадкова схильність, маркером якої є антиген гістосумісності HLA-B27 (у 75— 95% хворих).
При кишковій формі хвороби Рейтера збудниками ентероколіту найчастіше є шигели, єрсинії, сальмонели і, ймовірно, деякі інші мікроорганізми, зокрема клебсієли і кампілобактерії. Учені припускають, що роль патогенних кишкових бактерій при постентероколітичній формі хвороби Рейтера зводиться до активізації латентної хламідійної інфекції. Крім того, в однієї і тієї ж людини в різні періоди життя можуть спостерігатися епізоди ХР, зумовлені як хламідійним уретритом, так і гострим ентероколітом.
Патогенез
Хламідійний уретрит виникає через 2—4 тиж. після випадкового статевого контакту. Проникнувши до сечових і статевих органів, хламідії розмножуються в епітеліальних клітинах сечівника, піхви, шийки матки, спричинюючи запальну реакцію. Інколи, особливо у жінок, інфікування не проявляється клінічно.
Установлено, що хламідії, виділені в деяких пацієнтів із хворобою Рейтера, мають антигенні і біологічні особливості, що відрізняють їх від збудників локалізованих форм урогенітальної та очної хламідійної інфекції. Цим можна пояснити той факт, що хвороба Рейтера відносно рідко трапляється за досить значної поширеності хламідіозу в популяції. Крім того, при урогенітальній формі захворювання в синовіальній рідині і синовіальній оболонці уражених суглобів нерідко виявляють аномальні форми хламідії у вигляді дрібних ретикулярних тілець, які неспроможні до активної репродукції, але стійкі до антибіотиків і можуть тривало персистувати в суглобових тканинах.
Широке визнання отримала точка зору, відповідно до якої збудники уретриту і кишкової інфекції через свої особливі біологічні та антигенні властивості мають здатність індукувати в генетично схильному макроорганізмі системний імунопатологічний процес. Це призводить до запальних змін слизових оболонок, синовіальної оболонки суглобів, шкіри та інших тканин, які спостерігають при хворобі Рейтера. Важливе значення в розвитку таких імунопатологічних порушень має пролонгована антигенна стимуляція організму внаслідок персистування збудників у первинному інфекційному вогнищі.
Важливу роль у патогенезі ХР приділяють дисбалансу прозапальних і протизапальних цитокинів. При ХР у синовіальній рідині і периферійній крові продукується надлишкова кількість цитокінів макрофагального походження (ФНП-а), IJI-1, IJ1-6 при зниженій секреції Т-клітинних цитокінів (ІЛ-4, у-інтерферон). Відповідно до сучасних уявлень, саме цитотоксичними ефектами прозапальних цитокінів, насамперед ФНП-а, зумовлені основні прояви захворювання, у тому числі хронічний синовіт.
У розвитку ХР виділяють 2 стадії:
• інфекційно-токсична стадія характеризується наявністю в сечівнику хламідій і формуванням інфекційної алергії;
• імунопатологічна стадія супроводжується розвитком імунокомплексної патології з ураженням синовіальної оболонки суглобів, кон’юнктиви, інших оболонок.
У реалізації генетично детермінованої схильності індивіда до розвитку хвороби Рейтера після інфекційних процесів у кишках і сечових та статевих шляхах важливого значення надають носійству антигену HLA-B27. Припускають, що наявність HLA-B27 зумовлює розвиток аномальної імунної реакції на патогенну кишкову і урогенітальну мікрофлору, що дає підстави віднести це захворювання до реактивних артритів.
Класифікація. У МКХ-10 ХР міститься в рубриці М 02.3.
Клінічна класифікація ХР, рекомендована робочою групою Асоціації ревматологів України (2004), передбачає виділення:
1) варіанта перебігу (гострий або хронічно-рецидивний);
2) ступеня активності (0 — відсутня, І — низька, II — помірна, III — висока);
3) клініко-морфологічної характеристики уражень:
• суглобів (асиметричний полі-, оліго- чи моноартрит — із зазначенням рентгенологічних змін і ступеня функціональної недостатності суглоба);
• сечової і статевої систем (уретрит, простатит, цистит, баланіт, ендо- цервіцит, аднексит, пієлонефрит);
• очей (ірит, увеїт, кон’юнктивіт, епісклерит);
• м’язово-зв’язкового апарату (ентезопатія, тендиніт, тендовагініт, м’язовий біль, біль у п’ятах, п’яткові шпори, бурсит);
• шкіри і слизових оболонок (бленорагічна кератодермія — "pustulosis palmoplantaris", гіперкератоз, дистрофія нігтів та періоніхіальні зміни, псоріазоподібна висипка, ерозії слизових оболонок твердого піднебіння, щік, язика, губ, везикулярна висипка на слизових оболонках зі схильністю до утворення виразок);
• серцево-судинної системи (міокардит, ендокардит, недостатність аортального клапана).
Клінічна картина
Розвитку урогенітальної форми хвороби Рейтера завжди передує статевий контакт з інфікованим партнером, який має хронічний запальний процес у сечових і статевих шляхах. Першим симптомом захворювання є уретрит (у жінок таким симптомом може бути ендоцервіцит), спричинений найчастіше хламідіями, рідше — гонококами і, можливо, деякими різновидами мі- коплазм. Протягом наступних 1—4 тиж. з’являються кон’юнктивіт (див. вклейку, мал. 136), артрит, а у частини хворих — і шкірний синдром. Виникнення урогенітальної форми хвороби Рейтера не залежить від вираженості урогенітальної інфекції, яка при хламідійному ураженні нерідко перебігає субклінічно. Особливістю даної форми захворювання є висока частота рецидивного і хронічного перебігу, що зумовлено формуванням у сечових і статевих шляхах вогнища хронічного запалення: у чоловіків — простатиту, у жінок — аднекситу.
У жінок перебіг ХР має певні особливості. Часто відзначають нервозність, емоційну лабільність, астенізацію, безсоння, шкірну висипку, яка швидко зникає. Інколи уретрит, цистит, сальпінгоофорит залишаються непоміченими, без виражених суб’єктивних й об’єктивних проявів, а на перший план виступає ураження суглобів та очей.
Зміни в порожнині малого таза виявляють у понад 80% безплідних жінок у віці понад 30 років, хворих на хламідіоз. Спайкові процеси діагностують у двох третин таких жінок; більше ніж у половини з них — кістозні утворення в яєчниках, у кожної п’ятої — міома матки, у кожної сьомої — фіброматозні вузли. У 20—25% жінок із хламідіозним ендоцервіцитом вагітність закінчується викиднем, а у 10% розвивається трубна вагітність. Крім того, рецидиви захворювання можуть бути пов’язані з відновленням статевих контактів з колишнім інфікованим партнером.
При хронічному перебігу захворювання нерідко ушкоджуються груднинно-ключичні, надплечово-ключичні і груднинно-реброві суглоби. Локалізація болю може часто змінюватись. У половини хворих буває ранкова скутість, загальна або місцева, переважно в пальцях рук.
Клінічний перебіг ХР у жінок у хронічній фазі не завжди має досить виражені риси. Генітальний хламідіоз приблизно у 2/3 жінок перебігає з маловираженою симптоматикою або безсимптомно. Уретрит — одна з головних ознак ХР — у жінок діагностують рідше, ніж інші урогенітальні симптоми. Частіше можна виявити цервіцит, вагініт і сальпінгоофорит. При кольпо- скопії шийка матки зазвичай розпушена, набрякла, нерідко ерозована, виділення слизово-гнійні. Про хламідійне походження ураження шийки матки часто свідчить наявність мікрофолікулів.
При кишковій формі захворювання тріада Рейтера розвивається зазвичай через 2—4 тиж. після початку ентероколіту, тобто в період, коли симптоми кишкової інфекції вже відсутні і збудник, що її спричинив, з фекалій не виділяється. Проте ознаки ХР, у тому числі уретрит, з’являються з початком діареї або невдовзі після її розвитку. В одних хворих усі симптоми тріади виникають одночасно, а в інших — послідовно протягом кількох днів або тижнів, причому першою ознакою ХР в таких випадках може бути будь-який із симптомів, у тому числі й уретрит.
Кільцеподібний баланіт, особливо рецидивний, що його нерідко спостерігають при локалізованій формі урогенітальної хламідійної інфекції, може на кілька місяців передувати розвиткові постентероколітичної форми ХР.
У 25% хворих на ХР суглобовий синдром характеризується гострим асиметричним артритом з ураженням суглобів нижніх кінцівок. Особливістю його є виражений ексудативний компонент запальної реакції (гіперемія, локальна гіпертермія, дефігурація).
Суглобова симптоматика зазвичай триває від 2 до 6 міс. і часто минає безслідно.
Симптоматика ураження периферійних суглобів виникає одночасно з урогенітальним запаленням або протягом 1—1,5 місяця від його початку. Перебіг ХР розцінюють як гострий за тривалості суглобової атаки до 6 міс., затяжний — коли активний суглобовий синдром триває впродовж 6—12 міс., як хронічний — понад 1 рік.
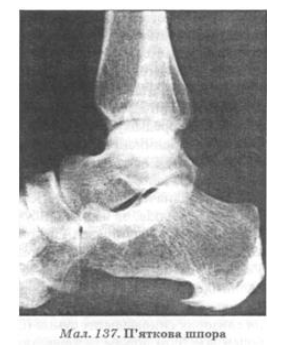
Насамперед уражаються міжфалангові і плесно-фалангові суглоби стоп, а залучення до патологічного процесу інших суглобів відбувається знизу вгору, з одного боку на інший (симптом сходів). Характерні утворення п’яткових шпор (мал. 137), ахілобурсит, підп’ятковий бурсит, періостит у місці прикріплення зв’язок до кісток, однобічний сакроілеїт і розвиток гіпертрофії м’язів нижніх кінцівок. Біль у суглобах посилюється вночі і вранці, шкіра над ними гіперемована, з’являється випіт. Артрит має стійкий, рецидивний характер і призводить до обмеження функції уражених суглобів. До патологічного процесу можуть залучатися суглоби верхніх кінцівок, хребта. Гострий сакроілеїт (рентгенонегативний) клінічно проявляється сильним, глибоким болем у крижовій ділянці, частіше він розвивається при хронічно-рецидивному варіанті хвороби. Синдрому Рейтера, як і іншим серонегативним спондилоартритам, притаманна ентезопатія з вираженим болем у місцях прикріплення сухожилок до кісток, переважно на п’ятах і підошвах.
Артрит часто супроводжує м’язова атрофія, яка швидко прогресує, — це вважають результатом нервово-трофічних порушень. При артриті стопи відзначають характерну сарделькоподібну дефігурація суглобів, а ураження першого пальця нагадує подагричний криз (псевдоподагричний артрит).
Суглобова атака зазвичай закінчується відносною клінічною ремісією, але надалі зберігається зв’язок ураження опорно-рухового апарату з тяжкістю запалення передміхурової залози і сім’яних пухирців, про що свідчать так званий тест навмисної провокації (загострення артриту після пальпації сім’яних пухирців) і випадки активізації суглобового синдрому після масажу передміхурової залози.
Велике значення мають ентезопатії — патологічні зміни місць прикріплення сухожилків, зв’язок і капсул суглобів до кісток, що клінічно проявляються болем у ділянці надп’яткового сухожилка і підошвового апоневрозу, клубових гребенів, великих вертелів стегнових кісток, груднинно-ребрових з’єднань, остистих відростків хребців, сідничих горбів. Характерним є посилення болючості при натягненнні сухожилків відповідного м’яза і припухлість прилеглих тканин. Супутником ентезопатії у пацієнтів із ХР є запалення слизових синовіальних сумок (бурсит), що може супроводжуватися різким болем або бути зовсім безболісним. При міофасціальному синдромі під час пальпації відзначають локальні, невеликих розмірів, різко болючі і щільні вузлики і тяжі.
ХР властивий розвиток як запальних, так і дегенеративних змін у хребті з поступовим анкілозуванням дуговідросчастих суглобів. Біль у хребті з’являється поволі, він тупий, часто відчувається глибоко в тазі, іррадіює в сідничні складки, по задній поверхні стегна і в напрямку до клубових гребенів. Спочатку больовий синдром має минущий характер, а в міру прогресування патологічного процесу стає постійним, посилюється в ранкові години, додається скутість у поперековому відділі. Болючість при пальпації остистих відростків хребців виявляють у 6—10% хворих. Міофасціальний синдром спостерігають у хворих без ураження хребта. Він пов’язаний із фізичним перевантаженням, виникає після тривалого перебування в одному положенні чи після охолодження м’язів, характеризується значною поширеністю і болючістю при пальпації м’язів.
Ураження очей при ХР є одним із ранніх ознак захворювання, частіше перебігає у вигляді симетричного кон’юнктивіту (до 90% випадків) і проявляється різями в очах, світлобоязню, блефароспазмом. Ці симптоми розвиваються після запалення сечових і статевих органів і можуть зникати протягом 2—3 днів (частіше через 2—3 тиж.). Часом діагностують ірит, іридоцикліт і кератит, значно рідше — хоріо’їдит, гіпопіон, гіфему, виразку рогівки, катаракту і навіть дифузне ураження ока, що призводить до втрати зору.
Кон’юнктивіт і кератокон’юнктивіт при ХР перебігають симетрично і мають негострозапальний характер, проявляються незначною гіперемією і набряком зі слизистими чи слизисто-гнійними виділеннями. Відзначають відчуття "смітинок в очах", інколи світлобоязнь, блефароспазм і сльозотечу. У таких випадках спорстерігають складчастість, бугристість перехідних складок, гіперемію сосочків, нечисленні фолікули, збільшення привушних лімфатичних вузлів. Увеїт на ранній стадії перебігу хвороби зазвичай захоплює передню частину судиннної оболонки очного яблука, що проявляється болем і почервонінням ока. Може змінитися форма зіниці і з’явитися випіт на передній поверхні райдужної оболонки. Ураження очей при ХР у більшості хворих закінчується сприятливо, але в разі поганої санації вогнища запалення в сечовій і статевій системі офтальмопатії, особливо пізні форми (ірит, іридоцикліт, увеїт), перебігають тяжко і часто мають рецидивний характер.
Уретрит перебігає як гостро, так і підгостро, проявляється дизуричними розладами і мізерними слизистими або слизисто-гнійними виділеннями.
Зміни з боку шкіри і слизових оболонок бувають у 50—70% хворих і з’являються, як правило, не раніше ніж через 1 міс. від перших ознак урогені- тального запалення. У 20—40% випадків уражається головка статевого члена (цирцинарний баланіт чи баланопостит), у 10—20% з’являється псоріазопо- дібна висипка на шкірі, у 5—10% — розвивається кератодермія долонь і підошов, а в 3—8% — афтозний стоматит у вигляді білуватих ділянок десквамації слизової оболонки. На щоках і губах з’являються еритематозні плями й ерозії, оточені віночком гіперемії, а м’яке піднебіння при цьому найчастіше стає набряклим і гіперемованим.
Кератодермія починається з висипання червоних плям на долонях, підошвах та інших ділянках тіла, що потім трансформуються в пустули, а пізніше — у конусоподібні утворення чи папули, укриті кірками бляшки. Поліморфну висипку часом важко відрізнити від пустульозного псоріазу, інколи вона має вигляд крапкового, вогнищевого або дифузного кератозу. При цьому утворення, що нагадують мозолі, проявляються почервонінням і лущенням на тлі помірної запальної інфільтрації дерми. Поширена кератодермія і псоріазоподібна висипка (дерматоз Рейтера) супроводжують найтяжчі форми ХР, коли також виникають оніходистрофія (зміна кольору, підвищена ламкість, шорсткість, горбистість нігтів), пароніхії і підошовний гіперкератоз зі стовщенням і ламкістю нігтьових пластинок.
В осіб молодого віку і дітей можливі безболісне збільшення лімфатичних вузлів, особливо пахвових, гіперплазія селезінки.
Ниркова патологія при ХР може проявлятися пієлонефритом, гломерулонефритом (мезангіопроліферативний, рідше мезангіокапілярний варіант ізтубулоінтерстиційним компонентом), а також амілоїдозом. Хламідійна інфекція може призводити до зниження функції клубочків, аж до розвитку термінальної ниркової недостатності. Chlamydia trachomatis є причиною гострого пієлонефриту в кожного четвертого обстеженого з такою патологією, а в 60% хворих із хронічним пієлонефритом відзначають наявність хламідійної агресії, причому захворювання в таких пацієнтів має тяжчий перебіг. Усі хворі на пієлонефрит з дизуричними розладами повинні бути обстежені на наявність ХР.
Серцево-судинну патологію в осіб із ХР виявляють рідко. На ранніх етапах розвитку хвороби можна виявити шум тертя перикарда, атріовентрикулярну блокаду І ступеня. На пізніх стадіях імовірний розвиток міокардиту, аортиту, який призводить до аортальної недостатності.
Гарячка і симптоми інтоксикації є безпосередньою реакцією організму на збудника. Патологічний процес у цей період, що відповідає інфекційно-токсичній (І) стадії ХР, перебігає за типом інфекційної алергії. Це підтверджується переважанням імунної реакції на хламідійний антиген, наявністю хламідій у сечовій і статевій системі й очах, а нейтрофільних лейкоцитів — у синовіальній рідині. Запалення в сечових і статевих органах є джерелом подальшої сенсибілізації організму. Персистивна інфекція може спонукати до виникнення автоімунної відповіді проти власних антигенів хазяїна, змінених у ході запального процесу. Так захворювання переходить у стадію імунного запалення (II). Підвищений рівень ЦІК, титрів протитканевих антитіл, відкладення імунних комплексів і комплементу в тканинах свідчать про імуно-комплексне тканинне ураження.
Рентгенологічне дослідження суглобів при ХР виявляє навколосуглобовий остеопороз, асиметричне звуження суглобових щілин, у разі тривалого перебігу — ерозійно-деструктивні зміни. Унаслідок періоститу на рентгенограмі визначають "пухкі" п’яткові шпори і локальний "пухнатий" періостит, асиметричний епіфізарний остеопороз, гроноподібні просвітління, ерозії п’яткових кісток, окремих дистальних епіфізів плеснових кісток і фаланг першого пальця стопи, періостальні реакції пальців рук. У разі тривалого перебігу хламідійного артриту розвиваються тяжкий вторинний остеоартроз, остеофітоз сідничих горбів, клубових і лобкових кісток, деформація міжвиросткових підвищень. Сакроілеїт у хворих на ХР характеризується субхондральним остеосклерозом, нечіткістю і нерівністю суглобових поверхонь, їх ерозіями, відсутністю замикальної пластинки. Рентгенографія різних відділів хребта дає змогу встановити ознаки остеохондрозу (зниження висоти дисків, суб-хондральний склероз, остеофітоз). Крім того, виявляють згладженість нормального ввігнутого переднього контуру хребців, осифікацію зовнішніх шарів міжхребцевих дисків і формування синдесмофітів (кісткових містків, що огинають міжхребцеві диски і з’єднують краї поверхонь тіл хребців, які розташовані вище і нижче), а також спондилодисцит (запалення міжхребцевих дисків). Залучення до патологічного процесу дуговідростчастих суглобів характеризується нечіткістю суглобових поверхонь, звуженням щілини з подальшим анкілозуванням.
Лабораторна діагностика. Загальний аналіз крові у більшості хворих не має відхилень від норми. При гострому перебігу захворювання можна виявити незначну гіперхромну анемію, помірний нейтрофільний лейкоцитоз, збільшену ШОЕ.
При біохімічному дослідженні крові у деяких пацієнтів, особливо в разі гострого перебігу ХР, виявляють підвищення рівня а2- і (3-глобулінів, сіалових кислот, серомукощу, фібрину, наявність СРП, у 60—70% — HLA-B27, при цьому РФ у сироватці крові частіше відсутній. Діагностично важливим є визначення антихламідійних антитіл і виявлення хламідій.
За відсутності виділень із сечівника наявність хламідійного уретриту вважають доведеною, якщо в зскрібку при мікроскопічному дослідженні є більше ніж 4 поліморфноядерні клітини в полі зору (хІООО) або понад 15 лейкоцитів у полі зору в осаді першої порції сечі (х400), зібраної через 4 год. після попереднього сечовипускання.
Секрет передміхурової залози після її масажу при ХР досліджують за допомогою поляризаційної мікроскопії (х160): ураховують наявність рідкокристалічних ліній і крапель, лецитинових зерен, голчастих, двопроменевозаломлювальних прямокутних і ромбоподібних кристалів, дендритів і сферолітів.
При електронномікроскопічному дослідженні в циліндричному і перехідному епітелії сечівника хворих на ХР виявляють нефагоцитивні клітини, так звані мікробні мішені.
Методом світлової мікроскопії хламідії у зскрібках епітелію сечівника, піхви, кон’юнктиви і синовіальної рідини виявляють не більше ніж у 20% випадків, що зумовлено здатністю збудника до утворення L-форм. Найдоцільнішим для діагностики хламідійного ураження сечової і статевої систем є використання культурального методу — виділення хламідій у культурі клітин L929 і McCoy (частота виявлення хламідій становить 70%).
Для діагностики ХР велике значення має імунофлуоресцентний аналіз, однак за низького вмісту антигену (інфекційних одиниць) чутливість методу різко знижується (до 60% і нижче). До того ж, псевдопозитивні результати дослідження можуть бути наслідком перехресних реакцій з родинними антигенами інших бактерій. Інформативними методами діагностики є також імунохроматографія і полімеразна ланцюгова реакція. Для обох методів як об’єкт дослідження може бути використана сеча хворих.
Імуноферментний аналіз є методом специфічного виявлення протихламідійних імуноглобулінів у крові пацієнтів із ХР, що не стільки свідчить про наявність цих мікроорганізмів в організмі, скільки віддзеркалює особливості реакції імунної системи на інфекційний агент.
Для діагностики хламідійного артриту проводять дослідження синовіальної рідини, колір якої стає світло-жовтим або солом’яним. Вона характеризується вираженим осадом, що складається з фібринових ниток, колагенових волокон, обривків хряща і синовіальної оболонки. Муциновий згусток набуває пухкості, в’язкість синовіальної рідини знижується, що при ХР залежить від низької кислотності середовища. Рівень цитозу в синовіальній рідині в середньому становить 8 • 103/мкл. Синовіоцитограма представлена переважно нейтрофілами, рідше лімфоцитами, мікрофагоцитами і цитофагоцитивними макрофагами ("клітинами Рейтера"). У синовіальній рідині можуть бути рагоцити — клітини із зернами великих включень, що містять імуноглобуліни, альбуміни, фібрин і ліпіди. Хламідійний реактивний артрит перебігає з підвищенням у синовіальній рідині вмісту білка і зі зменшенням концентрації глюкози, збільшенням активності альдолази, кислої фосфатази, катепсину D, (3-ацетилглюкозамінідази, еластази і колагенази.
Для діагностики інфекції Chlamydia trachomatis у чоловіків досліджують зскрібок із сечівника, а в жінок — додатково із каналу шийки матки; але частота виявлення збудника при цьому не перевищує 40%, що може бути пов’язано з пізнім початком обстеження, успішним лікуванням попереднього уретриту тощо.
За допомогою молекулярно-біологічних технологій (ПЛР) можливий аналіз структури ДНК хламідій при дослідженні матеріалу із сечівника, каналу шийки матки або сечі.
Серологічні методи варто використовувати лише як скринінгові тести; діагностичне значення має зростання титру антихламідійних IgM-антитіл при дослідженні парних сироваток. У разі підозри на постентероколітичну форму ХР потрібні проведення реакції аглютинації до відповідного збудника кишкової інфекції та виділення копрокультури (єрсиній, шигел або сальмонел).
Синовіальна рідина має запальний характер, у біоптатах синовіальної оболонки — неспецифічне запалення.
В аналізі сечі нерідко визначають лейкоцитурію, а при дослідженні секрету передміхурової залози — понад 10 лейкоцитів у полі зору і зменшення кількості лецитинових зерен. Білок у сечі наявний у 70% осіб із ХР. У виділеннях із сечівника виявляють хламідійну інфекцію.
При ХР виникають умови, які сприяють появі в сечі білка за рахунок підвищення його фільтрації крізь клубочковий капілярний фільтр, посилення в канальцях секреції і зниження реабсорбції. Мікробну флору в сечі визначають у кожного другого пацієнта із ХР, однак істинна бактеріурія (>100 тис. мікробних тіл в 1 мл) буває тільки в одного-двох із 10 обстежених хворих. Найчастіше виділяють кишкову паличку (у 30—40% випадків), епідермальний стафілокок (25—30%) і ентерокок (20—25%), рідше — іншу флору (золотистий стафілокок, ентерокок, протей, синьогнійну паличку, клебсієлу).
У разі підозри на ентероколітичну форму ХР за допомогою бактеріологічних і серологічних методів слід зробити дослідження на сальмонельозну, шигельозну, єрсиніозну інфекцію.
При дослідженні синовіальної рідини виявляють зміни запального типу: муциновий згусток пухкий, кількість лейкоцитів — 1—50 • 109/л, нейтрофіли — понад 70%; рівень комплементу в межах норми, РФ не визначається.
У разі розвитку при ХР спондилоартриту уражаються переважно грудний відділ і крижово-клубові суглоби, що порушує функцію хребта. Біль у грудному і шийному відділах у хворих виникає рідко.
Діагностика ХР не становить труднощів за наявності характерної тріади: уретриту, артриту, кон’юнктивіту. Проте названі класичні ознаки не завжди виявляють на початку хвороби, захворювання може перебігати атипово, а тріада з’являється згодом. При цьому основними діагностичними ознаками ХР є:
• розвиток захворювання в осіб молодого віку (до 30—40 років);
• наявність чіткого хронологічного зв’язку між урогенітальною або кишковою інфекціями і розвитком класичних симптомів хвороби;
• ознаки запального процесу в сечово-статевій сфері та ідентифікація збудника — хламідій;
• наявність гострого асиметричного артриту переважно суглобів нижніх кінцівок (колінних, надп’ятково-гомілкових, плесно-фалангових і міжфалангових), нерідко з ураженням зв’язково-сухожилкового апарату і синовіальних сумок (ахілобурсит, підп’ятковий бурсит, тендиніт);
• періартрит і періостит у ділянці п’яти;
• часте асиметричне залучення крижово-клубових з’єднань;
• характерні ураження слизових оболонок (баланіт, баланопостит, ерозійний стоматит, глосит);
• кератодермія долонь і стоп;
• носійство антигену гістосумісності HLA-B27;
• відносно доброякісний, хоча й торпідний перебіг процесу, нерідко з повним відновленням функції суглобів, але з рецидивами і хронізацією процесу в 1/3 хворих.
Використовують також клінічні критерії ХР (Willhens і співав., 1981):
Серонегативна асиметрична артропатія (переважно нижніх кінцівок) плюс один або кілька критеріїв, представлених нижче:
• уретрит/цервіцит,
• дизентерія,
• запальні зміни очей,
• ураження шкіри/слизових оболонок: баланіт, виразка ротової порожнини і кератодермія.
Потрібно виключити:
• анкілозивний спондиліт,
• псоріатичну артропатію,
• інші ревматичні захворювання.
Диференціальну діагностику ХР слід проводити насамперед із захворюваннями суглобів, що поєднуються зі спондилоартритом і асоціюються з антигеном HLA-B27.
Для периферійної форми хвороби Бехтерева найважливішою ознакою є двобічне ураження крижово-клубових з’єднань, тоді як при ХР сакроілеїт частіше буває однобічним, звапнування зв’язок хребта виявляють дуже рідко. Хворобі Бехтерева не передує урогенітальна або кишкова інфекція, а також не властиве ураження шкіри, слизових оболонок рота і статевих органів.
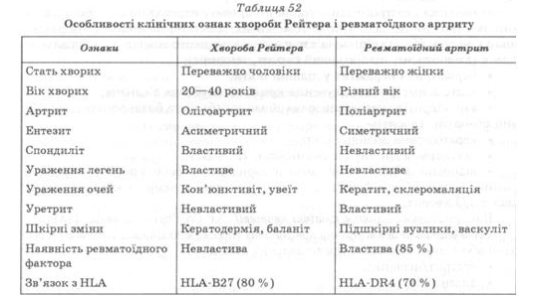
Певні диференціально-діагностичні труднощі можуть виникнути при відмежуванні ХР від ревматоїдного артриту, адже протягом тривалого часу ця хвороба розглядалась як одна із форм ревматоїдного артриту. На відміну від
ревматоїдного артриту, ХР у 10—15 разів частіше діагностують у чоловіків; при цьому уражаються очі, шкіра і слизові оболонки; виявляють однобічний або асиметричний сакроілеїт і обмежений спондиліт; не визначається РФ; висока частота виявлення HLA-B27 (при ревматоїдному артриті — 5—7%, при ХР — 75—95%). Ексудативні явища в уражених суглобах тривають довго і супроводжуються сильними болем; у разі ураження дрібних суглобів симетричності не відзначають (табл. 52).
При ураженні шкіри і нігтів слід виключити псоріатичний артрит, який починається поступово і характеризується порушенням дистальних міжфалангових суглобів кистей і стоп, одночасним артритом усіх трьох суглобів окремих пальців і дифузним припуханням їх ("пальці-сардельки"), а також схильністю до остеолізу кісток, які утворюють уражені суглоби, що не характерно для ХР.
У випадках виразкового ураження слизової оболонки порожнини рота і статевих органів у хворих із суглобовим синдромом потрібно диференціювати ХР і синдром Бехчета, при якому виразки надзвичайно болісні і мають овальні або неправильні контури, розмір від просяного зерна до сочевиці, та яскраво-рожевий неширокий віночок на периферії.
Гонококовий артрит зазвичай виникає протягом першого місяця перебігу гонореї, але може з’являтися і через кілька місяців на тлі хронічного гонорейного уретриту. Характеризується гострим початком, вираженим болем і ексудативними явищами в суглобі, утворенням контрактур і м’язових атрезій. Відзначають шкірні зміни у вигляді вузликових папул на червоній основі, везикул і пустул з гнійним або геморагічним вмістом. Локалізуються вони, як правило, у ділянці дистальних відділів кінцівок поблизу уражених суглобів і на спині. При гонококовому артриті не буває очних симптомів, кератодермії, не виявляють HLA-B27 (табл. 53).

Артрит при хворобі Уіппла на відміну від ХР з’являється вже в продромальний період і має мігрувальний характер, уражаються середні і великі суглоби. Пізніше до процесу залучається хребет, розвивається сакроілеїт. У розгорнутій стадії при хворобі Уіппла спостерігають гарячку, різке зниження маси тіла, втрату апетиту, прогресивне ураження тонкої кишки, діарею, стеаторею і синдром порушеного всмоктування.
Клініка гострого подагричного артриту характеризується раптовою появою сильного болю, почервоніння шкіри і набряку суглоба, найчастіше першого плесно-фалангового, що не характерно для ХР; можуть уражатися й інші суглоби, як правило, дрібні, за типом моно- або олігоартриту. При дослідженні крові в момент нападу (але нерідко і поза ним) виявляють збільшення вмісту сечової кислоти.
Крім того, при неповному синдромі Рейтера потрібно проводити диференціальну діагностику з ревматичною гарячкою: останній притаманний мігрувальний суглобовий синдром, наростання титрів ACJT-0 та інших проти- стрептококових антитіл. У 25—50% хворих після першого нападу відзначають залучення клапанного ендокарда — найчастіше уражається мітральний клапан і формується гемодинамічно значуща серцева вада (хронічна ревматична хвороба серця). При синдромі Рейтера може виникнути аортальна регургітація, але вона трапляється рідко і, як правило, буває латентною чи малосимптомною.
Перебіг і ускладнення
Варіанти перебігу ХР різноманітні. У 25% хворих виникає гострий напад з типовою тріадою симптомів, після чого настає багаторічна ремісія; але майже у половини пацієнтів захворювання починається гостро, а потім через багато місяців і років бувають рецидиви всієї тріади або окремих симптомів. Часом перебіг хвороби має атиповий характер: роками триває рецидивний уретрит або кон’юнктивіт, лише пізніше приєднується артрит.
Перебіг ХР може бути гострим, затяжним, хронічним і рецидивним.
Усі вісцеральні прояви значно зменшуються або зникають у період зниження активності патологічного процесу.
При гострому перебігу захворювання тривалість атаки — до 6 міс., при затяжному — до 12 міс., а хронічний перебіг характеризується збереженням ознак хвороби понад 12 міс. Хронічний перебіг найчастіше притаманний захворюванню з полісиндромними проявами, а також у разі збереження активного запального вогнища в сечових і статевих органах.
Залежно від збудника клінічний перебіг ХР має деякі особливості. Так, у хворих з уреазною інфекцією відзначають типовий початок суглобового синдрому, який включає талальгії, міалгії, ахілодинії. Суглобовий синдром у цієї категорії хворих характеризується поступовим початком і в більшості випадків не супроводжується гарячковою реакцією.
Сакроілеїт — часта ознака при ХР, але 100% поширення на крижово-клубові з’єднання характерне лише для хламідійно-уреазної асоціації. П’яткові шпори частіше формуються у хворих з уреазною інфекцією і в разі поєднання уреазної інфекції з хламідійною.
Кон’юнктивальний синдром частіше виявляють при ХР кишкового походження і рідше — у хворих з уреазною інфекцією. Шкірно-слизовий синдром найчастіше буває у хворих з хламідійною і хламідійно-уреазною інфекцією.
Лікувальна тактика визначається передусім характером перебігу захворювання. У разі гострого перебігу ХР хворі потребують стаціонарного лікування.
Рекомендується дотримання режиму без навантаження на уражені суглоби з проведенням (якомога раніше) лікувальної гімнастики і масажу для профілактики аміотрофій.
Раннє лікування захворювання на стадії "уретрит—кон’юнктивіт" дає змогу запобігти генералізації хвороби, уникнути розвитку тяжких ускладнень і переходу її в хронічну форму.
За наявності активної кишкової чи урогенітальної інфекції використовують антибіотики широкого спектра дії. При лікуванні урогенітальної форми ХР антибактеріальну терапію проводять максимальними добовими дозами протягом 4—6 тиж., застосовуючи на початку лікування переважно інфузійний метод уведення. Доцільно використовувати послідовно 2—3 антибіотики різних фармакологічних груп курсами по 15—20 днів кожний.
До антибіотиків, які застосовують для лікування хламідійної і мікоплазмової інфекцій при ХР, належать препарати трьох фармакологічних груп: тетрацикліни, фторхінолони і макроліди (див. вище).
Застосування пеніцилінів не показане через ймовірність перетворення внаслідок їхнього впливу хламідій на L-форми, які резистентні до антимікробної терапії.
Тривалість лікування антибактеріальними препаратами 1,5—2 міс. Одночасно доцільно призначити вітаміни, антикандидозні препарати.
Ефективність протимікробної терапії контролюється цитологічними, бактеріологічними та імунологічними методами. У разі розвитку дисбактеріозу призначають полібактерин або біфікол по 10 доз на добу протягом 14 днів.
З метою корекції імунного статусу призначають імуномодулятори (тимоген), індуктори інтерферону (циклоферон, неовір), ультрафіолетове опромінення крові, внутрішньовенну квантову терапію і адаптогени.
За наявності відповідної симптоматики здійснюють локальну санацію вогнища урогенітальної інфекції.
Для лікування уретриту проводять інстиляції в сечівник 20—25% розчину димексиду з метацикліном або доксицикліном (100 мг/мл). При простатиті і проставезикуліті найкращий ефект дає локальне використання кларит- роміцину (250 мг), який призначають у вигляді мікроклізм разом з ністатином, димексидом або хімотрипсином двічі на добу.
У разі кишкової форми ХР антибактеріальну терапію проводять залежно від тригерного агента. При єрсиніозній інфекції застосовують фторхінолони (ципрофлоксацин, офлоксацин) по 0,5 г 2 рази на добу і тетрацикліни (доксициклін) по 0,1—0,2 г 2 рази на добу; альтернативними препаратами є комбіновані сульфаніламіди (ко-тримоксазол) по 0,92 г 2 рази на добу, аміноглікозиди (гентаміцин) по 0,16—0,24 г на добу, цефалоспорини III покоління (цефтріаксон) по 2,0 г на добу.
Для санації вогнища шигельозної інфекції використовують ко-тримоксазол (0,92 г 2 рази на добу), перфлоксацин (0,4 г 2 рази на добу), фуразолідон (0,1 г 4 рази на добу). Етіотропне лікування сальмонельозу як причини розвитку ХР: левоміцетин у добовій дозі 2—3 г, ампіцилін (до 4 г на добу), амоксицилін (3 г на добу), ципрофлоксацин (по 0,5 г 2 рази на добу), бісептол (у загальнотерапевтичних дозах).
Добрий ефект досягається завдяки комбінованому використанню антибіотиків зі сполуками 5-аміносаліцилової кислоти і сульфаніламідних похідних — сульфасалазином, салазопіридазином, мукофальком (1500 мг на добу протягом 4—6 міс.). Потрібно відзначити, що ці препарати в осіб з ХР здатні зменшувати рухливість сперматозоїдів і зумовлювати морфологічні зміни в них, а також посилювати периферійну нейропатію. Нині для лікування хламідійної інфекції з успіхом застосовують протимікробний препарат флуренізид, що має антихламідійну та імуномодулювальну дію. Флуренізид призначають протягом 2 тиж. по 600 мг на добу.
При виражених запальних змінах у колінних і надп’ятково-гомілкових суглобах після евакуації ексудату внутрішньосуглобово вводять бетаметазон (дипроспан), гідрокортизон по 125 мг або кеналог по 40 мг.
У разі неефективності лікування НПЗП і внутрішньосуглобовим уведенням глюкокортикоїдів протягом 2—3 міс., що може проявлятися рецидивуванням артриту, залученням до патологічного процесу нових суглобів, збереженням гарячки, змінами гострофазових показників крові, показане пероральне призначення преднізолону в дозі 20—30 мг на добу. Після досягнення вираженого клінічного ефекту початкову дозу преднізолону знижують на 5 мг через кожні 7—10 днів.
Розглядається питання щодо доцільності призначення пацієнтам із ХР з розвитком деструктивних змін у суглобах біологічних агентів (інфліксимаб, етанерцепт та ін.).
До препаратів, які справляють протизапальну і імунокоригувальну дію, належить низькомолекулярний індуктор інтерферону циклоферон. При гострому процесі виконують 5, а при хронічному — 20 внутрішньом’язових ін’єкцій циклоферону (по 2 мл 12,5% розчину через день). Є схема лікування ХР, коли циклоферон уводять внутрішньом’язово двома-трьома курсами (по 1250 мг) з перервою в 1 тиж. Випускається також таблетований циклоферон, який застосовують по 300—600 мг (2—4 таблетки) через день, а потім по 300 мг один раз на 3 дні. При хламідійних уретритах в осіб із ХР циклоферон застосовують у виглядіі 5% лініменту, який уводять ендоуретрально (5 мл) 1 раз на добу (7—10 інстиляцій на курс лікування). Запальний процес у передміхуровій залозі потребує проведення систематичного масажу (10—15 процедур через день) і бужування сечівника. Лікування проводять на тлі використання ректальних свічок з баралгіном, спазмолітиками, димексидом, а також гарячими мікроклізмами з відваром ромашки. У хворих на баланопос- тит застосовують примочки і ванночки з розчином калію перманганату, змазування 1 % розчином метиленового синього, аерозоль "Оксикорт" і оксолінову мазь.
Як медикаментозні засоби, що справляють протизапальну, імунокоригувальну, антиоксидантну, гіполіпідемічну, протинабрякову і знеболювальну дію, при ХР використовують препарати системної ензимотерапії — вобензим, флогензим і вобемукос. Препарати вживають перорально три рази на добу за 30 хв до їди, запиваючи великою кількістю рідини (не менше ніж 200 мл). Вобензим призначають протягом 1—3 міс. по 5—7 драже за один раз (підтри- мувальна доза становить 9—12 драже на добу), а флогензим — по 2—3 драже (6—9 разів на добу). Вобензим потенціює інтерфероніндукувальні ефекти циклоферону, збільшує концентрацію антибіотиків у сечовій і статевій системі, поліпшує мікроциркуляцію в тканинах суглобів.
При затяжному перебігу ХР до терапії НПЗП додають амінохінолінові препарати: делагіл (0,25 г) або плаквеніл (0,2 г) по 1 таблетці проти ночі протягом 10—12 міс. За такого лікування необхідно періодично контролювати рівень лейкоцитів у крові (небезпека розвитку лейкопенії) і стану очного дна (розвиток дистрофічних змін сітківки).
При хронічному перебігу захворювання призначають кризанол по 2 мл 5% розчин внутрішньом’язово 1 раз на тиждень до досягнення стійкої ремісії (6—9 міс.). При цьому щотижня контролюють рівень лейкоцитів і тромбоцитів у крові і проводять аналізи сечі для виявлення можливої нефропатії (протеїнурія, еритроцитурія).
У разі неефективності такого лікування призначають цитостатики: аза- тіоприн (150 мг на добу) або хлорбутин (8—10 мг на добу). Однак при цьому є ймовірність розвитку серйозних ускладнень і тому лікування потрібно проводити в спеціалізованому стаціонарі. Останніми роками для пригнічення автоімунного запалення при ХР все ширше використовують цитостатичний препарат — антагоніст фолієвої кислоти — метотрексат (по 7,5 мг на тиждень), який порівняно з іншими препаратами рідше дає побічні ефекти.
У разі ураження очей до спостереження за хворими і їхнього лікування залучається окуліст. При кон’юнктивіті буває достатнім закрапування 20% розчину натрію альбуциду або 0,02% розчину фурациліну. Іридоцикліт потребує енергійніших заходів: застосування спеціальних крапель і мазей, що містять глюкокортикоїди; у тяжких випадках преднізолон або гідрокортизон уводять інтраокулярно.
Баланопостит і кератодермію на долонях і підошвах лікують компресами з мазі (флуцинару або лориндену С) і 20—40% розчином димексиду.
При торпідних і хронічних формах ХР і наявності ускладнень проводять стимуляцію неспецифічної реактивності організму, яка сприяє зворотному розвитку патологічних змін, що сталися, і прискоренню відновних процесів в уражених органах і тканинах. Призначають метилурацил по 0,5 г 4 рази на добу після їди (12—15 днів), екстракт елеутерококу по 30 крапель 3 рази на добу за півгодини до іди (10—12 днів). Рекомендується вітамін Е 30% по 1 мл внутрішньом’язово (20 днів), пелоїдодистилят, декамевіт, тималін, Т-активін, тимоген, вілозен.
До ефективних методів патогенетичного впливу при ХР належить кінезотерапія (лікування рухами), у тому числі гідрокінезотерапія — дозоване виконання комплексу вправ у басейні (наприклад, витягування хребта і кінцівок у воді, тракційна терапія). У комплексному лікуванні використовують загальний і місцевий масаж (локальний, регіонарний) — масажують стопи, колінні суглоби, хребет. Крім того, застосовують методи сегментарно-рефлекторного, точкового, періостального масажу і гідромасажу, а також сейсмотерапію (вібраційний масаж) і вакуумний апаратний масаж.
При хронічному перебігу артриту незалежно від етіології і патогенезу уражень суглобів унаслідок взаємодії інфекційних, біологічних, механічних та інших чинників порушується процес синтезу хондроцитів у матриксі суглобового хряща і в субхондральній ділянці. Тому при хронічних формах перебігу ХР паралельно з препаратами, які гальмують запальний процес у суглобах, рекомендують призначення хондропротекторів (глюкозамін, хопероїтин, хіалган, флексамін).
У разі потреби призначають седативні препарати і малі транквілізатори. Хворим протягом усього курсу лікування потрібно проводити психотерапію з установкою на одужання.
Фізіотерапевтичні методи лікування призначають після зниження активності запального процесу. З метою впливу на суглобовий синдром застосовують локальний ультрафонофорез гідрокортизону та анальгіну, тетрацикліну в димексиді, надалі — лідази, що має важливе значення в запобіганні інваліди- зації і реабілітації хворих.
У період затухання загострення та ремісії ХР застосовують імпульсну електротерапію (діадинамотерапія, короткоімпульснаелектроанальгезія, електростимуляція), лікування струмами низької частоти і напруги (інтерференц-, ампліпульстерапія, флуктуоризація), високої частоти і напруги (дарсонвалізація, струми надтональної частоти). Використовують також електричне поле (ультрависокочастотна терапія), магнітне поле (індуктотермія, магнітотерапія), надвисокочастотну терапію дециметровими і сантиметровими хвилями, а також високочастотними хвилями (міліметрові, мікрохвильова резонансна терапія), фотолікування (інфрачервоні і видимі промені, лазеро- і пайлертерапія).
Для реабілітації хворих із залишковими явищами простатиту і суглобовими ураженнями призначають лікувальні сірководневі і радонові ванни, грязелікування.
Санаторно-курортне лікування показане лише при хронічному перебігу і мінімальній активності захворювання.
Критеріями ефективності лікування пацієнтів із ХР є:
• нормалізація або зниження клінічних проявів захворювання;
• відсутність збудника у зскрібках/мазках, відсутність або зниження титру специфічних антихламідійних антитіл у реакціях ПЛР.
Заходи первинної профілактики: дотримання вимог гігієни, ретельне лікування уретриту, циститу, пієлонефриту, запалення жіночих статевих органів. Повторна профілактика захворювання включає тривале (протягом 3—5 років) застосування амінохінолінових препаратів, а також систематичний контроль і, якщо є потреба, — відповідне лікування урогенітальної інфекції, включаючи урогенітальне обстеження і лікування статевого партнера.
Питання працездатності при ХР вирішується залежно від вираженої активності і ступеня тяжкості патології. При гострому перебігу хворі залишаються непрацездатними на весь період порушень функції суглобів, при хронічному — ступінь працездатності визначається з урахуванням вираженості функціональної недостатності суглобів і ускладнень з боку внутрішніх органів.
Прогноз захворювання без рецидивування сприятливий, проте в 60—70% випадків ХР суглобові і позасуглобові прояви хвороби після проведеного лікування з’являються знову або набувають хронічного характеру. Близько 25% хворих стають інвалідами. У разі тривалого перебігу хвороби зростає частота органічних ускладнень, у тому числі недостатності аортальних клапанів і порушення ритму серця.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.