Хронічний коліт
Етіологія
Хронічний коліт — це хронічне поліетіологічне запально-дистрофічне захворювання кишок з ураженням товстої кишки, що характеризується порушенням її функцій (травної, всмоктувальної, секреторної і моторної) на тлі структурних змін слизової оболонки різного ступеня вираженості.
Ще наприкінці XIX ст. В.П. Образцов і О.О. Остроумов розмежували ентерит і коліт, виділивши їх хронічні форми. Однак зважаючи на схожість основних симптомів, часте поєднане ураження різних відділів кишок, інколи об’єднують ці два захворювання єдиним терміном "хронічний ентероколіт". У більшості країн такого діагнозу немає.
Згідно з даними статистики, хронічний коліт є досить поширеним захворюванням, питома вага якого становить близько половини всієї патології кишок.
Діагноз "хронічний коліт" як самостійна нозологічна форма повинен включати конкретний етіологічний чинник і морфологічне підтвердження змін слизової оболонки запального або запально-дистрофічного характеру. Саме нозологічна форма вважається одиницею номенклатури і класифікації хвороб.
Найчастіше причинами розвитку хронічного коліту є:
• збудники кишкових інфекцій (шигели, сальмонели, єрсинії, кампіло- бактерії, клостридії, протей та ін.);
• паразитарні (амебні, балантидіазні, лямбліозні, трихомонадні) та гельмінтні інвазії;
• захворювання інших органів травлення: хронічний гастрит із секреторною недостатністю, холецистит, хронічний ентерит з дискінезією кишок;
• кількісне і якісне порушення харчування — вживання недоброякісних продуктів, одноманітний раціон з переважанням вуглеводів, грубої клітковини і недостатнім вмістом білка, гіповітаміноз;
• вроджена або набута ферментопатія;
• дисбактеріоз;
• алергія (харчова, бактеріальна, медикаментозна);
• безконтрольне вживання деяких препаратів (проносних засобів, які містять антраглікозиди, антибіотики, саліцилати; препарати наперстянки тощо);
• ендогенна (при печінковій, нирковій недостатності) та екзогенна (солями важких металів, виробничими токсичними речовинами, медикаментозними та іншими засобами) інтоксикація;
• аномалії положення і будови товстої кишки (доліхосигма, мегасигма, дивертикульози, колоноптоз), спайкові процеси в черевній порожнині;
• йонізація (радіаційний коліт);
• порушення кровопостачання будь-якого відділу товстої кишки (найчастіше в ділянці вигину селезінки) або, рідше, усієї товстої кишки (ішемічний коліт).
Хронічні захворювання інших органів травлення з огляду на анатомічну близькість і функціональну єдність (шлунок, тонка кишка) або/і потрапляння секрету патологічно змінених сусідніх органів (жовчних шляхів, печінки, підшлункової залози) призводять до розвитку вторинного (ендогенного) коліту, який значною мірою зумовлений порушенням нейрорегу- ляції кишок (циклічні нуклеотиди, циклози, простагландини, гастроінтес- тинальні гормони).
Найчастіше діагностують постінфекційний (неспецифічний), аліментарний і вторинний хронічний коліт.
Патогенез
Унаслідок дії різних етіологічних чинників у кишках розвиваються патологічні процеси.
При ушкодженні кишкової стінки розвивається запальний процес слизової оболонки і нервового апарату кишок. У просвіті тонкої кишки збільшується кількість бактерій, число яких у нормі обмежене (гемолітичні ешерихії, патогенний стафілокок, гемолітичний стрептокок, протей та ін.), і зменшується кількість бактерій, які переважають у кишках у нормальних умовах (біфідо-бактерії, лактобактерії) — виникає дисбактеріоз, який впливає на склад жовчі, дегрануляцію та інактивацію панкреатичних ферментів. У поєднанні з ензимопатією, що розвивається, дисбіотична мікрофлора веде до порушення кишкового травлення і переважання процесів бродіння або гниття з утворенням помірної кількості органічних кислот і газу, виділяє токсин, який подразнює слизову оболонку і нервові закінчення в ній, що сприяє розвитку запалення і сенсибілізації організму до кишкової автомікрофлори. У разі тяжких уражень кишок можлива сенсибілізація до антигенів слизової оболонки, переважно товстої кишки: збільшується загальна кількість антитіл до антигенів кишки при зменшенні рівня захисних секреторних IgA. При цьому знижуються бактерицидні властивості клітинних елементів кишки і травних секретів.
Унаслідок описаних процесів порушується моторна функція кишок і кишкового травлення, спостерігається кишкова ексудація, у зв’язку з чим у просвіт кишки надходить велика кількість білка, розщеплення якого призводить до утворення токсичних субстанцій типу індолу і скатолу, які також ушкоджують слизову оболонку кишки. Усе це спричинює розвиток хронічного запалення слизової оболонки та її атрофії. Органічні кислоти, які утворюються в надмірній кількості, мають осмотичну активність і притягують до себе воду. Вона розріджує кишковий вміст і посилює перистальтику кишок, що служить однією з причин виникнення діареї.
До патологічного процесу може бути залучена як вся товста кишка (тотальний коліт), так і її відділи (правобічний коліт, лівобічний коліт, прокто-сиглюїдит, трансверзит). Хронічний коліт може поєднуватися із запальним ураженням тонкої кишки.
Класифікація. У МКХ-10 неспецифічні запальні захворювання кишок представлені в рубриках К50 — К52.
Неінфекційний ентерит і коліт:
К50 Хвороба Крона тонкої кишки
Хвороба Крона (регіонарний ентерит):
• дванадцятипалої кишки;
• клубової кишки;
• порожньої кишки.
К50.1 Хвороба Крона товстої кишки
Хвороба Крона (регіонарний ентерит):
• хвороба Крона;
• товстої кишки;
• прямої кишки.
К51 Виразковий коліт
51.0 Виразковий ентероколіт.
51.1 Виразковий ілеоколіт.
51.2 Виразковий проктит.
51.3 Виразковий ректосигмоїдит.
51.4 Псевдополіпоз ободової кишки.
51.5 Слизовий проктоколіт.
51.6 Інші форми.
К52 Інший неінфекційний гастроентерит і коліт
52.0 Радіаційний гастроентерит і коліт.
52.1 Токсичний гастроентерит і коліт.
52.2 Алергійний та аліментарний гастроентерит і коліт.
52.8 Інші форми.
У клінічній практиці використовують класифікацію хронічного коліту, запропоновану О.М. Ногаллєром і співавторами (1989).
Клінічна класифікація хронічного коліту
(О.М. Ногаллєр, К.Ю. Юлдашев, А.Г. Малигін, 1989; зі змінами)
1. Етіологія
Інфекційний.
Паразитарний.
Аліментарний.
Інтоксикаційний.
Ішемічний.
Радіаційний.
Алергійний.
Коліт змішаної етіології.
2. Переважна локалізація Тотальний (панколіт).
Сегментарний (тифліт, трансверзит, сигмоїдит, проктит).
3. Характер морфологічних змін Катаральний.
Ерозивний. Виразковий. Атрофічний. Змішаний.
4. За ступенем тяжкості Легка форма. Середньої тяжкості. Тяжка форма.
5. За перебігом захворювання Рецидивне.
Монотонне, безупинне. Інтермітивне.
6. Фази захворювання Загострення. Ремісія:
— часткова;
— повна.
7. Характер функціональних порушень Моторної функції:
— порушення за гіпомоторним типом;
— порушення за гіпермоторним типом.
— без порушення моторної функції. За типом кишкової диспепсії:
— з явищами бродильної диспепсії;
— з явищами змішаної диспепсії;
— з явищами гнильної диспепсії;
— без явищ кишкової диспепсії.
8. Наявність чи відсутність алергійного синдрому.
Клінічна картина
Загальними проявами хронічного коліту є біль у нижніх і бічних відділах живота, нестійкі випорожнення (пронос або закреп, зміна закрепу на пронос); здуття, бурчання, переливання в животі; можливі тенезми, імперативні позиви до випорожнення, відчуття неповного спорожнення кишок. Біль посилюється через 7—8 год після іди, іноді вночі або під ранок (симптом будильника), може зменшуватися після відходження газів, акту дефекації, накладання тепла на ділянку живота, уживання спазмолітичних і антихолінергічних засобів.
Локалізація болю залежить від поширеності процесу. При сигмоїдиті біль локалізується у лівій здухвинній ділянці, при ілеотифліті — у правій половині живота з іррадіацією в поперек.
У разі залучення до процесу регіонарних лімфатичних вузлів біль постійний, посилюється при швидкій ходьбі, трясці, а також після клізм. При соляриті біль пекучий, сверблячий, рідше тупий, локалізований біля пупка, іррадіює в спину і нижню частину живота.
В окремих хворих їжа викликає позив на дефекацію (шлунково-кишко- вий рефлекс). Біль може бути переймистим, типу кольки. Часто відзначають метеоризм і підвищене відходження газів. Проноси може спровокувати споживання жирної або надмірно холодної їжі, молока, продуктів зі значним вмістом клітковини.
Під час пальпації живота виявляють болючість по ходу всієї товстої кишки або її дистальних відділів, чергування спазмованих і атонічних сегментів товстої кишки, нерідко чути бурчання. Сигмоїдит проявляється болем у лівій здухвинній ділянці, віддає в спину, ілеотифліт — болем у правій половині живота, іррадіює в поперек.
Залежно від провідних етіологічних чинників і переважної локалізації патологічного процесу клінічна картина захворювання має певні особливості.
Лямбліозний коліт характеризується метеоризмом, моторно-евакуатор- ними порушеннями, діареєю, загальними проявами інтоксикації. У клінічній картині переважає діарея із жовтяничними випорожненнями, дискомфорт у животі. Часто ураження тонкої кишки поєднується із синдромом порушеного всмоктування. Затяжний і хронічний перебіг відзначають переважно у хворих з імунодефіцитом, зокрема на тлі гіпогаммаглобулінемії. Оскільки лямбліозний коліт не має специфічних симптомів, точний діагноз може бути встановлений тільки в разі виявлення лямблій у свіжому калі чи дуоденальному вмісті.
При аскаридозі в слизовій оболонці товстої кишки спостерігають запальні інфільтрати з великим вмістом еозинофілів. Клінічна картина аскаридозу виявляється диспепсичним, алергійним і астеноневротичним синдромами. Діагноз підтверджується бактеріологічно — виявленням яєць аскарид у фекаліях. Негативні результати лабораторного дослідження не виключають цього діагнозу і є показанням до використовування більш чутливих та інформативних методик (серологічні проби).
Грибкове ураження кишок переважно локалізується в прямій і сигмоподібній кишках. Серед збудників найпоширенішими є актиноміцети і кандиди.
Актиномікоз кишок характеризується виразково-гранульоматозним ураженням стінки кишок з розвитком щільних інфільтратів, утворенням абсцесів, нориць і рубців. Захворювання перебігає в хронічній і підгострій формі. Загальний стан може тривалий час залишатися цілком задовільним. Хворі скаржаться на біль у правій клубовій ділянці, що посилюється при фізичному напруженні. Під час пальпації живота знаходять нерухому, малоболісну пухлину в ділянці сліпої кишки. Із сліпої кишки променистий гриб може проникати в заочеревинну клітковину і лімфогенним шляхом поширюватися по клітковині, спричинюючи паранефрит, піддіафрагмовий абсцес або парапроктит.
Діагноз ґрунтується на гістологічному виявленні друз актиноміцету в уражених тканинах, гнійних відходжень виразок і нориць.
Ураження кишок дріжджеподібними грибами Candida albicans (канди- доз) виникає, як правило, при тяжких соматичних захворюваннях, наприклад при панмієлофтизі з агранулоцитозом, у хворих на лейкоз і з наявністю пухлин після цитостатичної, імуносупресивної або променевої терапії. Частіше хворіють діти та особи старечого віку.
Дріжджеподібні гриби спочатку ушкоджують слизову оболонку товстої кишки, утворюючи на ній псевдомембранозні нальоти, а надалі, у міру вторгнення в підслизову основу можлива фаза септицемії і сепсису з утворенням метастатичних вогнищ у внутрішніх органах. Хвороба проявляється болем у животі, порушеннями випорожнень, у калі часто є домішки крові і гною, підвищується температура тіла. При кандидозному сепсисі можуть уражуватися печінка, легені та інші паренхіматозні органи.
Установленню діагнозу допомагає ендоскопічне і гістологічне дослідження травного тракту. На слизовій оболонці можуть бути розростання у вигляді щільних нальотів жовтувато-коричневого кольору, щільно спаяні з поверхнею кишки. У міру прогресування захворювання ці ураження стають множинними, а на слизовій оболонці з’являються ділянки некрозу з геморагічними змінами довкола.
Гістологічно виявляють характерні грибкові ушкодження слизової оболонки з наявністю бластоспор і хламідоспор. Стіна кишки інфільтрована лімфоцитами, плазматичними клітинами і нейтрофільними гранулоцитами. Нерідко виявляють фібробластну проліферацію.
Часто спостерігають медикаментозний коліт, особливо після вживання антибактеріальних, протизапальних (індометацин, бруфен, ацетилсаліцилова кислота, кортикостероїди) і послабних препаратів. Нестерощні протизапальні засоби, інгібуючи продукцію простагландинів, зменшують синтез і секрецію слизу, тобто знижують цитопротективну функцію слизового бар’єра кишок. Це призводить до ушкодження мембран епітелію, посилення його десквамації, утворення дефектів слизової оболонки, некрозу.
Наслідки антибактеріальної терапії проявляються дисбіозом різного ступеня тяжкості, порушенням динамічної рівноваги мікробних асоціацій, зниженням вмісту лакто- і біфідобактерій, бактеріостатичних властивостей місцевого імунітету та імунологічної відповіді на харчові, бактеріальні антигени, автоантигени. Тривале застосування антибіотиків широкого спектра дії (амоксицилін, ампіцилін, кліндаміцин і цефалоспорин), рідше — макролідів, тетрациклінів і хінолінів призводить до ерадикації нормальної кишкової флори і збільшення титру клостридій, токсини яких спричинюють ушкодження стінки товстої кишки, передусім прямої і сигмоподібної, з утворенням лусочок жовтого кольору (псевдомембрани) — скупчень фібрину, слизу і клітин, які беруть участь у запаленні. Псевдомембранозний коліт проявляється діареєю, частіше середнього ступеня вираженості з домішкою крові, переймис- тим болем у животі, загальним нездужанням і невисокою лихоманкою. Під час пальпації живота часто визначають болючість, особливо в ділянці ободової кишки. У тяжких випадках може розвинутися блискавичний коліт, загрозливий для життя. У таких пацієнтів виникає виражений біль у животі, тахікардія, лихоманка і шоковий стан. Ободова кишка при цьому значно розтягнута і є великий ризик розвитку перфорації (розвивається токсичний мегаколон). Стовщення стінок кишки можна встановити за наявністю ознаки "відбитки великого пальця" на рентгенограмах живота. Кал містить надмірну кількість слизу. При тяжкому перебігу захворювання можливі дегідратація і електролітні розлади.
У разі тривалого застосування послабних засобів спостерігають побічні ефекти: алергійні реакції (висипи, синдром, що нагадує підгострий червоний вовчак), медикаментозну діарею з дегідратацією, гіпокаліємію, втрату натрію, порушення функцій тонкої кишки (синдром мальабсорбції, остеомаляція, ексудативна ентеропатія), меланоз товстої кишки, рак різних відділів травного тракту тощо. Тривале вживання послабних засобів може призвести до необоротних змін слизової оболонки кишок і виражених порушень їхніх функцій.
Радіаційний коліт розвивається після радіотерапії (рак шийки матки, яєчників, передміхурової залози, яєчок та ін.). Радіаційне опромінювання спричинює хромосомне ушкодження клітини, зумовлює ризик її злоякісної трансформації. При морфологічному дослідженні виявляють набряк підслизового шару, зміни слизового бар’єра, підвищену проникність слизової оболонки, облітераційний ендартерит, фібробластичну проліферацію.
Ушкодження кишки у віддалений період після променевої терапії пов’язано з розвитком ендартериту. Уражуються, як правило, усі шари кишкової стінки, включаючи серозну оболонку. При цьому судинні стінки гіалінізу- ються, в артеріях і венах утворюються тромби. Тромбози призводять до розвитку відносної ішемії або тканинної гіпоксії, що виявляється стовщенням, атрофією і звиразкуванням слизової оболонки стінки кишки. У тяжких випадках може розвинутися синдром псевдообструкції кишки.
Хворі скаржаться на кров’янисті випорожнення, діарею, закрепи (або одночасно на те й інше), а також на біль у животі або в ділянці прямої кишки. Найтяжчими ускладненнями є масивні кровотечі, розвиток виражених стриктур і утворення нориць між петлями кишки та іншими органами.
Судинні розлади (атеросклероз брижових судин, васкуліт, ангіїт, гіпертонічна хвороба) спричинюють недостатність кровотоку нижньої брижової і периферійних гілок верхньої брижової артерій. Найчастіше причиною ішемічного коліту є атеросклероз брижових судин.
У патогенезі ішемічного коліту провідними чинниками є зменшення перфузії стінки кишки, зумовлене низьким серцевим викидом, артеріальною гіпотензією, гемоконцентрацією, спазмом судин, які живлять орган. В умовах гіпоксії спостерігають дистрофічні, некротичні і атрофічні зміни слизової оболонки ішемізованого порожнистого органа і підслизового шару, а також нервових інтрамуральних сплетень.
Найчастіше уражається селезінковий кут товстої кишки, що зумовлене анатомічними особливостями кровопостачання товстої кишки.
При ішемічному коліті виділяють функціональну (зворотну) стадію, стадію виразкування і стенозивну стадію.
У слизовій оболонці виявляють набряк, розширення капілярів і стаз крові. У разі прогресування хвороби до цього приєднуються виразкування слизової оболонки, крововиливи у вигляді плям, некроз строми, мікротромбози. Приєднання вторинної інфекції може змінити морфологічну картину та еволюцію ішемічного коліту, який набуває рис атипового перебігу виразкового коліту. Головним клінічним виявом хвороби є больовий синдром. Біль локалізується в лівому підребер’ї, лівій клубовій ділянці. На початку хвороби він виникає досить рідко, тільки після споживання великої кількості їжі або фізичного навантаження і триває недовго. У разі прогресування процесу біль стає тривалим і посилюється настільки, що хворі бояться їсти (класичний симптом страху їжі), що неминуче призводить до схуднення. Періодично, особливо після нападу болю, у фекаліях з’являється домішка темної крові. Ендоскопічне дослідження лівих відділів товстої кишки дає змогу виявити наявність крововиливів у підслизовому шарі, темно-синіх вузликів, ерозій, а іноді й звиразкування. Гістологічно виявляють надлишок макрофагів і гемосидерин.
Лімфоцитний коліт характеризується хронічною діареєю на тлі нормальної ендоскопічної картини слизової оболонки товстої кишки. При мікроскопічному дослідженні виявляється збільшення числа інтраепітеліальних лімфоцитів, ушкодження поверхневого епітелію і посилення лімфоцитної інфільтрації власної пластинки.
Захворювання проявляється водянистими випорожненнями до 5 разів на добу. При цьому хворі скаржаться на нерізкий біль по всьому животу. Переважно хворіють особи середнього віку без чіткої залежності від статі.
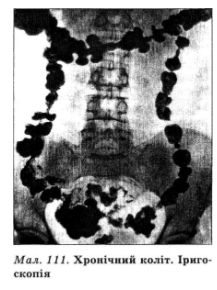
Діагностика хронічного коліту базується на анамнезі, клінічних даних і підтверджується ректосигмоїдоскопією, колоноскопією, іригоскопією, коп- рологічним і бактеріологічним дослідженням калу. При ендоскопічному дослідженні (див. вклейку, мал. 110) залежно від локалізації процесу частіше виявляють гіперемію, набряк і кровоточивість, рідше — ерозійні зміни, відкладення слизу або стоншення і блідість слизової оболонки при атрофічному процесі. Іноді візуально зміни не виявляються, що, проте, не виключає наявності мікроскопічного (лімфоцитного) коліту. Іригоскопія дає змогу визначити локалізацію запального процесу, характер зміни рельєфу слизової оболонки і дискінезію товстої кишки (мал. 111). Найхарактерніші рентгенологічні зміни — звуження просвіту товстої кишки і наявність безлічі гаустрацій, що виступають за кишковий контур, але ці зміни динамічні і мають нестійкий характер.
Під час копрологічного дослідження в калі знаходять слиз, лейкоцити, іноді еритроцити, багато йодофільної флори, внутрішньоклітинного крохмалю, неперетравленої клітковини, підвищений вміст нейтрального жиру, кристалів жирних кислот і неперетравлених м’язових волокон. У хворих на алергійний коліт у калі з’являються кристали Шарко—Лейдена. Посів калу дозволяє виявити дисбактеріоз різного характеру і ступеня: зменшення або зникнення біфідобактерій, зменшення кількості молочнокислих паличок, збільшення стафілококів, дріжджів, бактероїдів, появу умовно-патогенних ентеробактерій (протей, цитобактер, клебсієла, си- ньогнійна паличка тощо).
Біохімічне і загальне клінічне дослідження крові при виражених загостреннях виявляє гострофазові специфічні показники (збільшення ШОЕ, підвищення вмісту фібриногену і а2-глобулінів, поява С-реактивного протеїну).
Критерії діагнозу. За легкого перебігу відзначається нерізка болючість у нижніх ділянках живота, ендоскопічно — катаральні зміни товстої кишки; незначні зміни в копроцитограмі, мікрофлора калу в нормі або незначно змінена; рецидиви короткі і нечасті.
Хронічний коліт середнього ступеня тяжкості характеризується значним болем у ділянці пупка та в нижніх ділянках живота, під час пальпації часто виявляють спазмовану сигмоподібну і ободову кишку; рентгенологічне дослідження виявляє змінений рельєф слизової оболонки, а ендоскопічне — катаральні і субатрофічні зміни, анемію слизової оболонки. У калі — непе- ретравлена клітковина, слиз, помірно виражений дисбактеріоз. Загальний стан хворих може бути змінений незначно. Рецидиви 2—3 рази на рік.
Для тяжкого перебігу захворювання характерний постійний біль у животі, здуття, бурчання, спазмована товста кишка, зниження показників імунного захисту. При рентгенологічному і ендоскопічному дослідженнях — виражені запальні зміни слизової оболонки, при мікробіологічному дослідженні калу — виражений дисбактеріоз. Часті рецидиви. Для визначення ступеня тяжкості хронічного коліту можна використовувати критерії S.H. Danovitch.
Критерії для визначення тяжкості коліту (S.H. Danovitch, 1989)

Диференціальну діагностику проводять із синдромом подразненої кишки, целіакією, виразковим колітом, хворобою Крона, пухлиною товстої кишки. При синдромі подразненої кишки морфологічних змін, властивих хронічному невиразковому коліту, на світлооптичному рівні не знаходять. При целіакії виявляють поєднання кишкових симптомів із синдромом порушеного всмоктування. Для виразкового коліту характерний набряк, нерівність, зернистість і виражена ранимість слизової оболонки, псевдополіпоз, наявність виразок, відсутність гаустрацій. При хворобі Крона знаходять виразки різної величини і форми, стриктури; процес характеризується уривчастістю уражень з чіткими межами. Для раку товстої кишки характерні анемізація без інших явних причин, збільшення ШОЕ, наявність дефекту наповнення з нерівними контурами або кільцеподібного звуження просвіту кишки на якійсь ділянці при іригоскопії; у спірних випадках проводять колоноскопію з прицільною біопсією для гістологічного дослідження.
Проводячи диференціювання з туберкульозним ураженням кишок, слід враховувати не тільки місцеві симптоми, а й ознаки загальної інтоксикації (субфебрильна температура, пітливість, схуднення). Необхідно також провести рентгенологічне дослідження легень і пробу Манту.
При амілоїдозі кишок можливе одночасне ураження інших органів (нирки, печінка тощо), що може допомогти при діагностиці. Розвиток амілоїдозу відзначають також при бронхоектазах, остеомієліті, туберкульозі, гумозному сифілісі.
При диференціюванні з хронічним панкреатитом, який супроводжується порушенням екскреторної функції підшлункової залози, важливим моментом є незначний біль у лівій половині надчеревної ділянки без характерної іррадіації або його відсутність, а також безболісна пальпація підшлункової залози у пацієнтів із хронічним колітом. Слід також враховувати результати функціонального дослідження підшлункової залози.
Під час проведення диференціальної діагностики слід мати на увазі і деякі гострі кишкові інфекції, що схильні до загострення і рецидивів, а у деяких хворих можуть перебігати у вигляді стертих, затяжних і навіть хронічних форм хвороби (єрсиніоз і ешерихіоз). Для гастроінтестинальної форми єрсиніозу, що спостерігається у понад 80% хворих, характерний біль у животі, часті рідкі випорожнення, лихоманка, явища інтоксикації, можливі нудота і блювання. Для підтвердження діагнозу єрсиніозу слід провести бактеріологічне і серологічне дослідження.
Ешерихіоз — гостра кишкова інфекція, спричинена різними серологічними групами ентеропатогенних Е.соїі — діагностується на основі ознак ураження травного тракту (біль у животі, часті рідкі випорожнення, нудота, блювання) і симптомів інтоксикації, а також результатів бактеріологічного дослідження в ранній термін і до початку застосування антибіотиків.
Лікування хворих на хронічний коліт базується на таких принципах:
1) вплив на етіологічні чинники та різні патогенетичні ланки хвороби;
2) корекція метаболічних порушень;
3) нормалізація моторно-евакуаторної функції кишок;
4) усунення дисбактеріозу;
5) локальне протизапальне лікування;
6) корекція порушених функцій інших органів і систем.
Хворим на коліт з переважанням проносів обмежують вуглеводи, виключають молоко і молочнокислі продукти, хлібний квас, білокачанну капусту, редис, боби, житній хліб, холодні страви. До раціону вводять слизисті супи, протерті каші, киселі, чорницю, черемху, груші, айву, міцний чай. Овочі і фрукти дають відвареними і протертими. Хворим з хронічним закрепом показана дієта, що містить продукти, багаті на харчові волокна і такі, що мають послабну дію (хліб з висівками, овочеві вінегрети, гречана каша з молоком, одноденний кефір, кисле молоко, сирі соки з ягід і овочів, сирий протертий буряк і морква з додаванням пшеничних висівок).
Із медикаментозних засобів за відсутності дисбактеріозу препаратами вибору є похідні 5-аміносаліцілової кислоти — сульфасалазин (2 г на день), салазопиридазин (1 г на день), месалазин (1,5 г на день) протягом 3—6 тиж (останній має переваги з огляду на значно меншу частоту побічних ефектів). За наявності діареї доцільно призначити лоперамід (імодіум) по 0,002 г 2—3 рази на день, реасек (10 мг на перший прийом, у подальшому — 5—7,5 мг на день), настої з вільхових шишок (4:200; по 1/3 склянки 3 рази на день), листя шавлії (10:200; по 1 столовій ложці 3 рази на день), кори дуба (10:200; по 1 столовій ложці 3 рази на день), спориш (20:200; по 1/2 склянки 3 рази на день) та ін. У деяких випадках показаний преднізолон 20 мг на день до настання ефекту зі зниженням добової дози на 5 мг кожні 7 днів. У разі стійкої діареї додатково призначають обволікальні, терпкі препарати, сорбенти: солі вісмуту, смекту, поліфепан, білігнін, фосфалюгель, альмагель. Смекта має високі адсорбівні і мукопротективні властивості, сприяє відновленню структури епітелію кишки. Доза — 3 пакетики на день після їди, розчиняють в 1/2 склянки води. Нормалізації моторно-евакуаторної функції кишок у хворих на хронічний коліт з діареєю сприяють антихолінергічні засоби: атропін, хлорозил, метацин та ін. При закрепах досить ефективні прокінетики — координакс (цизаприд), що поновлює пропульсивну функцію кишок, у дозі 10 мг 3 рази на день перед їдою протягом 2—4 тиж. Біль у животі, метеоризм надійно купірують спазмолітики нового покоління — спазмомен, дицетел (отилонію бромід). Препарати знижують збудливість і скоротливість кишок за рахунок гальмування і роз’єднання електромеханічних процесів, опосередкованих йонами кальцію, блокують ацетилхолінові рецептори, що забезпечує зменшення амплітуди і частоти скорочень кишки. Спаз- момен призначають по 40 мг 3 рази на день до "іди упродовж 2—3 тиж. Надійну послабну дію справляє форлакс — макроголь, який збільшує вміст рідини в хімусі, розм’якшуючи його, стимулює перистальтику. Доза препарату — 1—2 пакетики на день. При метеоризмі з успіхом застосовують симетикон (еспумізан) і диметикон — по 1—2 капсули всередину 3 рази на день. Еспу- мізан знижує поверхневий натяг пухирців газу в хімусі і таким чином сприяє його елімінації, зменшуючи метеоризм. Показані препарати крушини, жостер, ревінь, травнева кропива, квіти ромашки.
При лікуванні інфекційного коліту слід ураховувати, що за останні роки встановлено наявність штамів-мутантів із зміною патогенності і чутливості до антибіотиків. Ці мутанти проявляють резистентність до стандартної антибактеріальної терапії, наприклад до препаратів пеніцилінів, амоксициліну, тетрацикліну, цефалоспоринів, бісептолу. Це зумовлено виробленням деякими резистентними бактеріями екзоферментів — [3-лактамаз, які руйнують (3-лактамне кільце пеніциліну і цефалоспоринів. Тому використання антисептиків (інтетрикс, ентерол, ерсефурил, ніфуроксазид) з мінімальною бактерицидною концентрацією і широким спектром антимікробної дії дає високий терапевтичний ефект. Інтетрикс відновлює мікробний баланс сапрофітної флори, у тому числі і при протейному дисбіозі. Доза препарату при інфекційному коліті по 2 капсули 3 рази на день упродовж 5—7 днів, при дисбіозі по 1 капсулі (0,2 г) 4 рази на день упродовж 7—10 днів. Ерсефурил, ніфуроксазид — похідні нітрофурану — призначають по 1 капсулі (0,2 г), 4 рази на день протягом 5—7 днів. Істотне місце у лікувальному комплексі при інфекційному коліті займають фурадонін, фуразолідон. їх призначають у дозі 0,1—0,15 г 4 рази на день упродовж 5—10 днів. Препарати вживають після їди, запиваючи водою. З успіхом застосовують бісептол (бактрим) по 2 таблетки (480 мг) 2 рази на день упродовж 5—10 днів. Високу протимікробну дію мають трихопол, сульфаніламідні препарати.
Хворим із кишковим дисбактеріозом призначають антибактеріальні препарати.
У разі дисбактеріозу, зумовленого патологічними штамами ешерихій, ефективні стрептоміцин усередину по 500 000 ОД 2 рази на день; ентероседив — комбінований препарат, що містить стрептоміцин, бацитрацин, пектин, каолін, — по 1 таблетці 2—3 рази на день упродовж 7 днів; ніфуроксазид по 1 капсулі 4 рази на день; інтетрикс по 4—6 капсул на день упродовж 7—10 днів; допендал-М (містить фуразолідон і метронідазол) по 1 таблетці 3 рази на день; сульфаніламідні препарати (сульгін або фталазол по 1 г 3—4 рази на день), фуразолідон (по 0,05 г 4 рази на день).
Ентерококовий дисбактеріоз піддається терапії еритроміцином (0,25 г 4 рази надень), азитроміцином (1 таблетка надень), сульфаніламідами (сульгін або фталазол), фуразолідоном, левоміцетином (0,25—0,5 г 4 рази на день). Тривалість курсу для кожного препарату — 7 днів, проводять 2—3 курси.
Протейний дисбактеріоз з успіхом лікують фуразолідоном (0,05 г 4 рази на день), неграмом (0,5 г 4 рази на день), бісептолом (0,5 г 2 рази на день), протейним бактеріофагом по 30 мл 2 рази на день упродовж 2 тиж.
При кандидозному дисбактеріозі використовують ністатин по 500 000 ОД 4 рази на день, леворин по 500 000 ОД 2-4 рази на день, нітроксолін по 0,1 г 4 рази на день.
Асоційований дисбактеріоз потребує поєднаного застосування ліків у вигляді курсів антибактеріальної терапії в комбінації з бактеріофагами. З еубіотиків, які мають широкий антибактеріальний, антипаразитарний і протигрибковий спектр дії і не впливають на нормальну кишкову мікрофлору, застосовують ентеросептол, інтестопан, мексаформ, інтетрикс, ентероседив та ін. Призначають препарати по 1—2 таблетки 3—4 рази на день, курс лікування — 5—7 днів.
При стафілококовому дисбактеріозі і дисбактеріозі, зумовленому си- ньогнійною паличкою, а іноді при ентерококовому і протейному дисбактеріозі використовують антибіотики (напівсинтетичні пеніциліни, еритроміцин, азитроміцин, рокситроміцин, кларитроміцин та ін.).
Разом з антибактеріальними препаратами застосовують також специфічні бактеріофаги — протейний, стафілококовий, синьогнійний, коліпротейний. їх призначають по 20-30 мл за 1 год до їди 2—3 рази на день упродовж 2 тиж. Проводять 2—3 курси з перервами 3 дні.
Для відновлення кишкового еубіозу застосовують біологічні засоби, виготовлені з живих штамів звичайної мікрофлори кишок. При різкому зменшенні біфідобактерій показаний біфідобактерин. У разі зниження кишкової палички використовують колібактерин або ентерол. Лактобактерин показаний більшості пацієнтів немолодого віку. Препарати призначають після антибактеріального лікування по 5 доз, розведених у теплій воді, за 30 хв до їди 1—2 рази на день упродовж 4—6 тиж.
Ферментні препарати сприяють нормалізації процесів травлення і всмоктування. Вони показані при всіх захворюваннях, які супроводжуються порушенням цих процесів, а також при кишковому дисбактеріозі, для якого характерний дефіцит травних ферментів, що виникає через порушення, пов’язані з мікробною контамінацією тонкої кишки. Застосовують препарати панкреатину (панкреатин, панцитрат, креон, мезим форте, панкурмен, трифермент та ін.) і комбіновані засоби, що містять окрім ферментів підшлункової залози жовчні кислоти, геміцелюлозу (фестал, дигестал, полізим, катазим форте та ін.), а також екстракт слизової оболонки шлунка й амінокислоти (панзинорм форте). Ферментні препарати призначають при загостренні курсами по 2—4 таблетки 3 рази на день під час їди. З метою стимуляції мембран кишкового епітелію застосовують есенціале по 2 капсули 3 рази на день упродовж 4 тиж.
За наявності проносів рекомендуються терпкі, обволікальні і адсорбівні засоби (танальбін, кальцію карбонат, вісмут, дерматол, каолін). Схожий ефект дають відвари плодів чорниці, черемхи, плодів вільхи, кореневищ ракових шийок (рос. змійовик), перстачу, родовика (сухозлотниці). При метеоризмі показаний карболен, відвар квітів ромашки, листя м’яти, кропу. За наявності спазмів, посиленої моторики використовують спазмолітики (бускопан, спазмомен, папаверин, но-шпа), холінолітики (гастроцепін, реасек, ломотил та ін.), лоперамід (імодіум).
Застосовують також прокінетики: метоклопрамід (церукал, реглан), дом- перидон (мотиліум), цизаприд (координакс), свічки (з ромашкою, новокаїном, бальзамом Шостаковського), мікроклізми з ромашкою, оліями, 4-аміно- саліциловою кислотою.
При лікуванні ішемічного коліту, особливо в разі прогресування захворювання і виразкування, головна роль відводиться ангіопротекторам і антиагрегантам. Доцільним є застосування продектину в дозі 0,25 г 3—4 рази на день, тренталу 0,2 г 3 рази на день, курантилу 0,025—0,05 г на день, ацетилсаліцилової кислоти, індометацину та інших препаратів, які пригнічують агрегаційну функцію тромбоцитів. Нормалізації судинної ланки сприяє дицинон. Для поліпшення мікроциркуляції призначають також похідні нікотинової кислоти (компламін, теонікол), антиоксиданти (предуктал, вітамін Е, ейканол), антисклеротичну терапію (ліпостабіл). Відсутність ефекту від медикаментозної терапії в разі прогресування хвороби є показанням до хірургічної корекції порушеного кровотоку.
При коліті, зумовленому паразитарною і глистяною інвазією, рекомендуються метронідазол (трихопол), левамізол, фуразолідон, мебендозол.
Ятрогенні коліти усувають, виключаючи провокаційні чинники.
Лікування псевдомембранозного коліту проводять ванкоміцином, який призначають всередину по 500 мг 3—4 рази на день упродовж 7—10 днів, трихополом внутрішньовенно або в таблетках по 250 мг 4 рази на день, при тяжких клінічних проявах показана комбінація ванкоміцину і трихополу.
Фізіотерапію хворим на хронічний коліт призначають з урахуванням фази захворювання, стану моторно-евакуаторної функції, типу дискінезії кишок, а також переважної клінічної симптоматики і супутніх захворювань. Фізіотерапевтичні процедури призначають після стихання явищ вираженого загострення. Вони особливо ефективні у лікуванні хворих на хронічний коліт з вираженим больовим синдромом, який спостерігають при ускладненні соля- ритом, неспецифічним мезаденітом і наявності спайок у черевній порожнині. Теплові процедури сприяють зменшенню запальних змін у кишках, благотворно впливають на процеси всмоктування в кишках. Рекомендують такі види фізіотерапії:
• напівспиртові зігрівальні компреси на ділянку проекції кишок, що допомагає усунути біль, нормалізувати моторну функцію кишок;
• протизапальну й антиспастичну дію мають аплікації парафіну, озокериту температури 46—48 °С щодня по 30—40 хв, 12—15 процедур на курс лікування, електрофорез анестезину або дикаїну на живіт, переважно на навколопупкову ділянку, по 20—30 хв, 10—15 процедур на курс лікування;
• ДМХ-терапія на живіт, індуктотермія, діадинамічні струми Бернара, електричне поле УВЧ;
• у період ремісії захворювання показане грязелікування: грязьові аплікації на живіт призначаються сегментарно через день, курс лікування — 8—10 процедур.
Можна також рекомендувати торфолікування у вигляді аплікацій торфо- грязі на живіт (товщина шару 5—10 см, температура грязі — 40—42 °С, тривалість процедури — 15—20 хв, курс лікування — 10—12 процедур, через день); крім того, у вигляді діатермоторфолікування, індуктотермоторфолікування, гальваноторфолікування.
Застосовують також аплікації озокериту на ділянку живота або у вигляді трусів (тривалість процедури — 30—40 хв, курс лікування — 10—12 аплікацій, через день), аналогічно застосовують аплікації парафіну.
Протипоказаннями для грязе- і торфолікування є: різко виражене загострення хронічного коліту, гемороїдальні кровотечі, фіброміома матки, аденома передміхуровії залози, поліпоз і дивертикульоз кишок. Як протизапальний захід у період загострення можна призначити електрофорез кальцію хлориду, а в разі вираженого больового синдрому — електрофорез новокаїну.
Поза періодом загострення рекомендують бальнеотерапію, субаквальні ванни (промивання товстої кишки), лікувальну фізкультуру, масаж живота.
Лікувальну фізкультуру призначають після зупинення діареї, тому що фізична активність стимулює рухову активність травного тракту. Показані вправи для тіла: повертання, нахили, вправи, що зміцнюють черевний прес, стимулюють діафрагмове дихання, дихальні вправи. Після стихання кишкових симптомів рекомендують ходіння, вправи з помірним навантаженням на м’язи живота та посиленим — на кінцівки.
При лікуванні хронічного коліту з переважним ураженням прямої і сигмоподібної ободової кишок можна проводити місцеве лікування у вигляді мікроклізм, лікувальних клізм, а також внутрішньоректальних свічок.
Олійні бальзамічні мікроклізми з олії обліпихи, шипшини, риб’ячого жиру зменшують вираженість запалення і подразнення слизової оболонки, сприяють відновленню епітелію; як загоювальний засіб призначають мікроклізми з желе солкосерилу.
На санаторно-курортне лікування направляють хворих на хронічний коліт легкого і середнього ступеня тяжкості у фазі ремісії за умови, що хворі не виділяють дизентерійних паличок, гельмінтів. Санаторно-курортне лікування протипоказане хворим у фазі загострення хвороби з вираженим виснаженням.
Рекомендують курорти: Березовські Мінеральні Води, Миргород, Мор- шин, Трускавець, Єсентуки, Боржомі. Загальними лікувальними чинниками на курортах є мінеральні води, бальнеолікування, фізіотерапія, лікувальне харчування, ЛФК, фітотерапія.
Мінеральні води назначаються хворим на хронічний коліт з урахуванням загального стану, супутніх захворювань органів травлення, секреторної функції шлунка, моторно-евакуаторної функції кишок, жовчного міхура.
При хронічному коліті із закрепами призначають води високо- і серед- ньомінералізовані, які містять йони магнію, сульфати, з великим вмістом газів. Вони стимулюють перистальтику кишок. Це єсентуки № 17, баталінська, арзні, слов’янська, смирновська. Такі води п’ють по 1 склянці 3 рази на день, а високомінералізовану воду баталінську — по 1/2 склянки 3 рази на день. Зазвичай призначають воду кімнатної температури (близько 20 °С).
Хворим на хронічний коліт з проносами рекомендують маломінералізо- вані води, багаті на кальцій, йони гідрокарбонату, зі слабкою концентрацією вуглекислого газу; єсентуки № 4, 20, березовську. Ці води призначають у невеликій кількості — по 1/4 — 1/2 склянки 3 рази на день (3—4 мл води на 1 кг маси тіла хворого). Температура води — 40—45 °С. У разі посилення проносів зменшують кількість вживаної води, роблять перерву на 1—2 доби чи взагалі відміняють.
Час уживання води відносно їди залежить від стану шлункової секреції та кислототвірної функції шлунка: при зниженій секреції і кислотності шлункового соку воду призначають за 20 хв до їди, при нормальній — за 40 хв, при підвищеній — за 1—1,5 години.
У період загострення хронічного коліту лікування мінеральними водами протипоказане.
Хворі на хронічний коліт повинні перебувати на диспансерному обліку. Диспансерне спостерігання в амбулаторно-поліклінічних умовах включає такі обов’язкові заходи:
• огляд терапевта — 2 рази на рік;
• консультація гастроентеролога — 1 раз на рік;
• гастроентерологічне обстеження (щорічно): ФЕГДС, УЗД органів черевної порожнини, дослідження секреторної функції шлунка, всмоктувальної функції кишок, стан білкового, ліпідного, вуглеводного, мінерального обміну, копроцитограма, функціональний стан печінки, бактеріологічне дослідження калу, за наявності показань — ректороманоскопія і колоноскопія з біопсією або без неї.
Профілактика хронічного коліту має спрямовуватися на максимальне виявлення наявних чинників ризику з урахуванням їх взаємозв’язку і проведення лікувально-профілактичних заходів, які повинні бути масовими і водночас передбачати індивідуальний підхід, носити профілактичний характер. До них належать: заходи щодо корекції харчування, профілактики екзогенних інтоксикацій, нормалізації функції ЦНС і рухового режиму, профілактики поліпрагмазії та алергійних реакцій.
До комплексу заходів щодо вторинної профілактики хронічного коліту входять:
• лікувально-охоронний режим, який включає дотримування раціонального режиму праці та відпочинку, оптимальний руховий режим, проведення ранкової гімнастики, водних процедур, вечірні прогулянки на свіжому повітрі;
• лікувальне харчування (див. вище);
• кліматолікування (аеротерапія, сонячні ванни, водні процедури);
• фізіотерапевтичні методи, спрямовані на відновлення компенсаторних і регуляторних механізмів ушкодженого відділу кишок, призначаються залежно від характеру захворювання;
• у разі гіперкінетичної дискінезії кишок рекомендують електрофорез спазмолітиків на ділянку живота, а при зниженні тонусу м’язів — діадинамічні струми Бернара, ампліпульс, гальванізацію ділянки живота, електрогімнас- тику за допомогою імпульсного струму;
• застосування мінеральних вод з метою зменшення запального процесу в товстій кишці, поліпшення всмоктувальної, моторної, секреторної і видільної функцій кишок (див. вище);
• санаторно-курортне лікування в період ремісії для хворих на хронічний коліт легкого і середнього ступеня тяжкості.
Прогноз у разі своєчасного лікування і дотримання рекомендованого режиму сприятливий — у хворих зберігається тривала ремісія.
Хворі з легкою формою хронічного коліту в більшості випадків працездатні. їм протипоказана праця, яка виключає можливість правильної організації праці, дієтичного режиму (наприклад, робота в експедиціях, часті відрядження тощо), робота зі свинцем, солями тяжких металів. Необхідні обмеження в праці здійснюють через МСЕК.
Хворим на хронічний коліт середнього ступеня тяжкості протипоказана праця зі значним фізичним напруженням. Вони можуть виконувати непостійну помірну і легку фізичну роботу, більшість видів розумової праці. В окремих випадках при зміні професії виникає потреба визначити інвалідність III групи.
У разі тяжкого перебігу хронічного коліту працездатність може бути втрачена повністю. Таким хворим показана тільки надомна робота, їх визначають як інвалідів II групи.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.