Хронічний гепатит
Епідеміологія та етіологія
Хронічний гепатит — хронічне поліетіологічне дифузне запальне захворювання, зумовлене первинним ураженням клітин печінки, що триває без поліпшення понад 6 міс, з наявністю фіброзу різного ступеня вираженості і переважно збереженою часточковою структурою печінки.
Епідеміологія. Хронічний гепатит є досить поширеним захворюванням: на нього страждає 4—6% всього населення. За даними ВООЗ, у світі нараховують понад 2 млрд людей, які мають ознаки поточного або завершеного інфікування вірусом гепатиту В, у тому числі близько 400 млн хронічних носіїв вірусу, та понад 170 млн хворих на хронічний гепатит С. Вірус гепатиту С становить до 90% усіх посттрансфузійних гепатитів і найчастіше (у 50—70% випадків) переходить у хронічну форму.
Суперінфекція дельта-вірусом зумовлює більш тяжкий перебіг гострого гепатиту В, переводячи його в хронічну активну форму приблизно у 80% випадків.
Медикаментозний гепатит становить до 5% від загальної кількості гепатиту.
Етіологія. Найчастіше етіологічними чинниками розвитку хронічного гепатиту є перенесені гострі інфекційні і паразитарні ураження тканини печінки, включаючи гострі вірусні гепатити В, С і D, контакт з токсичними речовинами, у тому числі алкоголем, медикаментами; захворювання інших органів травного тракту, системи крові, органів кровообігу, дія йонізуючої радіації. У зв’язку з цим хронічний гепатит розглядають як поліетіологічне захворювання. Хронічний гепатит вірусної етіології зустрічається в 70—80% випадків і є найбільш поширеною формою хронічних запальних захворювань печінки.
Етіологічні чинники хронічного гепатиту
1. Інфекційні агенти:
1) віруси:
• гепатиту В, С, G, TTV,
• простого герпесу,
• цитомегаловірус;
2) бактерії:
• бруцели,
• бліда трепонема;
3) найпростіші:
• токсоплазма,
• ехінокок,
• шистосома.
2. Токсичні агенти:
1) алкоголь;
2) медикаменти:
• індометацин, ібупрофен, ацетилсаліцилова кислота, фенацетин,
• тетрациклін,
• ізоніазид,
•алопуринол,
• метилдофа, дифенін,
• метотрексат,
• фенобарбітал,
• пероральні контрацептиви;
3) немедикаментозні ксенобіотики:
• рослинні токсини,
• гербіциди, пестициди,
• синтетичні речовини;
4) радіація.
3. Автомічні порушення.
4. Спадкові чинники і метаболічні порушення:
• гемохроматоз,
• хвороба Гоше,
• хвороба Вільсона — Коновалова,
• дефіцит о^-антитрипсину.
В останні роки з’явилися повідомлення про вірус гепатиту G — РНК-уміс- ний вірус із родини флавеновірусів — і вірус гепатиту TTV (Transfugion
Transmission Virus), які передаються парентеральним шляхом і сприяють переходу гепатиту в хронічну форму.
Патогенез
У механізмах розвитку вірусних уражень печінки, що найчастіше трапляються, особливої уваги надають двом чинникам — вірусній реплікації та імунній відповіді організму хворого, — контрольованим генетичним чинником: 1) в осередках деструкції печінки виявляють переважно Т-лімфоцитну і плазмоцитну інфільтрацію; 2) у високому титрі визначають циркулюючі протипечінкові антитіла — антиядерні, антинепосмугованом’язові, антимітохондральні, а також автоантитіла, фіксовані в тканині печінки; 3) персистовані HBsAg у сироватці і HBcAg у гепатоцитах після перенесеного гострого гепатиту В; 4) достатньо часте поєднання активного хронічного гепатиту з іншими автоімунними захворюваннями — тироїдином, виразковим колітом, цукровим діабетом, проліферативним гломерулонефритом та ін.; 5) при хронічних активних гепатитах частота антигенів гістосумісності HLA- В1 і В8, DRw3, DRw4 значно вища; 6) найбільш ефективні при хронічному активному гепатиті, як і при інших імунозалежних захворюваннях, кортикостероїди.
Перенесення гострого вірусного гепатиту В у маніфестній формі завершується переходом у первинно-хронічний гепатит приблизно в 5—15% ре- конвалесцентів. Вірус гепатиту В не має прямого гепатотоксичного ефекту, ушкоджувальна дія на печінку зумовлена імунокомпетентними клітинами, які розпізнають антигени вірусу гепатиту В. Реплікація вірусного гепатиту В може відбуватися в печінці, інших органах, у клітинах периферійної крові протягом довгого часу після одужання від гострого гепатиту В. Частота формування хронічного вірусного гепатиту В (ХВГВ) залежить від таких чинників ризику:
• зараження вірусом гепатиту В внутрішньоутробно, коли в 95% дітей наявна хронічна інфекція;
• неадекватний стан або недосконалість імунної системи, особливо в дітей, наявність імунодефіцитних станів;
• перенесення інфекції в легкій, безжовтяничній формі, у вигляді носійства вірусу або, навпаки, у тяжкій формі;
• повторне інфікування цим самим вірусом або суперінфекція іншим вірусом;
• наявність супутніх захворювань, вплив алкоголю або лікування кортикостероїдами, імунодепресантами та іншими препаратами.
Частина цих чинників може призвести до прогресування вже наявного хронічного процесу.
Про вірусну етіологію хронічного гепатиту свідчить виявлення морфологічних маркерів вірусного гепатиту В і С у сироватці крові хворих, інших секретах і екскретах організму, у тканині печінки. До них насамперед належить поверхневий антиген (HBsAg) вірусу, антиген вірулентності (HBeAg), визначувані в сироватці крові, HBcAg, наявний у гепатоцитах анти- НВе, анти-НВс і ДНК вірусу.
Морфологічні маркери хронічного вірусного гепатиту В і С
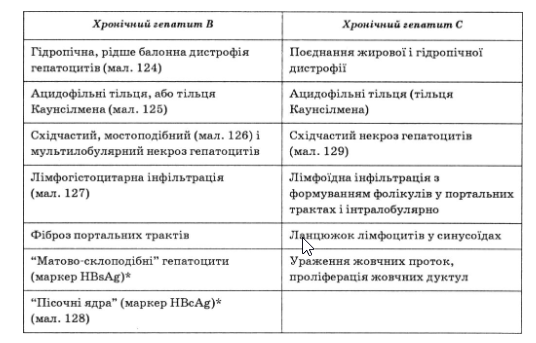
Основною мішенню імунної агресії є HBcAg, HBeAg, а також печінкові автоантигени, проти яких спрямована цитотоксичність Т-лімфоцитів і анти- тілозалежна клітинна цитотоксичність хворого. Різке посилення імунної відповіді на реплікаційний вірус призводить не тільки до масивного ураження паренхіми печінки, а й до можливої мутації генома вірусу.

Мутантні віруси змінюють склад сироваткових антигенів, що підтримує реплікацію, а, отже, і деструкцію гепато- цитів протягом тривалого часу. Реплікація вірусу може відбуватися не тільки в печінці, а й у мононуклеарних клітинах, клітинах статевих і слинних залоз, щитоподібній залозі, які також стають мішенями імунологічної агресії.
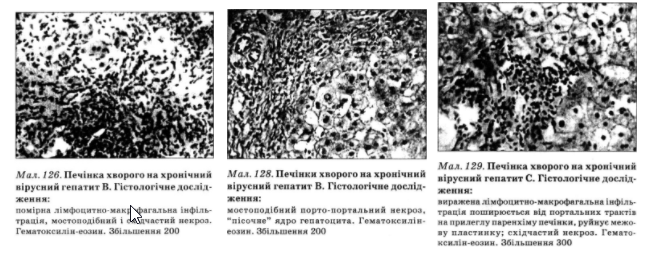
Порівняльна характеристика клінічного перебігу хронічного гепатиту В в реплікаційній та інтеграційній фазах
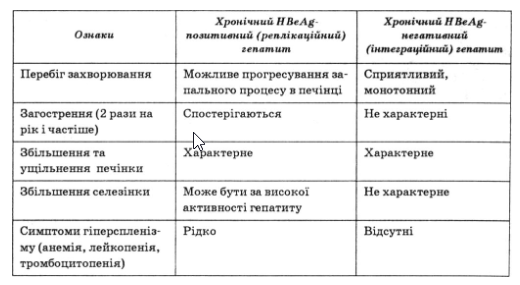
З реплікативною фазою розвитку хронічної вірусної інфекції пов’язані активність і прогресування патологічного процесу при гепатитах.
Під час переходу вірусу гепатиту В в інтеграційну фазу розвитку активність запального процесу зменшується.
Патогенез розвитку хронічного вірусного гепатиту D (XBTD) схожий на такий при ХВГВ.
Вірусний гепатит С передається виключно парентеральним шляхом. У 15—40% хворих, інфікованих цим вірусом, відзначають перинатальний, внут- рішньоутробний і статевий шляхи передачі вірусу. Потенційними джерелами поширення інфекції в РНК HCV-позитивних пацієнтів можуть бути біологічні рідини людського організму (слина, сеча, асцитична рідина).
Особливістю патогенезу хронічного вірусного гепатиту С (ХВГС) є те, що виживання вірусу шляхом інтеграції з геномом інфікованих гепатоцитів, на відміну від гепатиту В, не відбувається, оскільки життєвий цикл HCV не включає проміжної ДНК. Прийнято вважати, що HCV, на відміну від HBV, має пряму цитопатичну дію, викликаючи цитоліз і, відповідно, кліренс інфікованих гепатоцитів. Антигени HCV мають істотно меншу імуногенність і не індукують виражених імунопатологічних реакцій. Гуморальна імунна відповідь при гепатиті С також виражена слабше, ніж при гепатиті В.
HDV (дельта-вірус, дефектний вірус), діючи разом з вірусом гепатиту В (ко- і суперінфекція), спричинює як гострі, так і хронічні процеси і призводить до хронізації. Найбільш несприятливим є "нашарування" дельта-вірусу (D) на гострий вірусний гепатит В або хронічне носійство HBsAg, що призводить до обтяження або прогресування інфекції і закінчується швидкою хронізацією захворювання в 90—95% хворих. Виходячи з цього, території з високим рівнем захворюваності і носійства вірусу гепатиту В можна вважати зонами з високою поширеністю хронічної мікст-інфекції. У разі "нашарування" HDV цироз печінки розвивається в середньому на 10 років раніше, ніж при моноінфекції HVB, що і визначає поганий прогноз захворювання.
Контроль за вірусним гепатитом В у деяких країнах сприяв зменшенню резервуара інфекції і, отже, поширеності дельта-вірусу, оскільки припинення реплікації вірусу гепатиту В веде за собою також елімінацію дельта-агента з організму людини.
При хронічних токсичних гепатитах, включаючи алкогольні і медикаментозні, токсичні агенти завдають прямої ушкоджувальної дії на печінкові клітини.
Розвиток автоімунного гепатиту пов’язаний з пригніченням Т-супресор- ної популяції лімфоцитів і з’явою в крові антитіл до ядер, мітохондрій, непосмугованих м’язів і специфічного ліпопротеїду гепатоцитів. Останні стимулюють цитоліз гепатоцитів лімфоцитами-кілерами печінки, який має три морфологічні різновиди:
• периполез — зіткнення лімфоцита з гепатоцитом, що може супроводжуватися лізисом мембрани гепатоцита;
• інвагінація — занурення ділянки плазмолеми в цитоплазму гепатоцита з наявністю лімфоцита в інвагінаті;
• емпериполез — пенетрація лімфоцитом плазмолеми і вкорінення в цитоплазму гепатоцита з наступним лізисом його.
Наслідком цих змін стають вогнища лізису гепатоцитів в агрегатах лімфоцитів, які мають характерний вигляд (активні лімфоцити): великі нерівні ядра з великим ядерцем. Значне число елементів зернистої цитоплазматичної сітки, багато рибосом і полісом. Плазмолема утворює численні вирости.
Класифікація
У 1994 р. на Всесвітньому конгресі гастроентерологів (Лос- Анджелес) був запропонований проект класифікації хронічних гепатитів, яка узгоджується з Міжнародною класифікацією хвороб (МКХ-10). В основу запропонованої класифікації покладені три основні критерії: етіологія, ступінь активності печінкового процесу і стадія захворювання.
Класифікація хронічних гепатитів
(Лос-Анджелес, 1994; з доповненнями)
1. Етіологічні форми хронічного гепатиту (В 18):
• хронічний вірусний гепатит В (В 18.1);
• хронічний вірусний гепатит D (В 1.0);
• хронічний вірусний гепатит С (В 18.2);
• хронічний гепатит, зумовлений неідентифікованим типом вірусу (В 19);
• автоімунний гепатит — тип 1, тип 2, тип З (К73.8);
• медикаментозний гепатит (К71.0);
• токсичний гепатит (К71.0);
• алкогольний гепатит (К71.1);
• невідомої етіології (криптогенний) гепатит (К73.9).
2. Ступені активності печінкового процесу (за даними клініко-лабора- торного і морфологічного обстеження):
• мінімальна;
• слабко виражена;
• помірна;
• виражена.
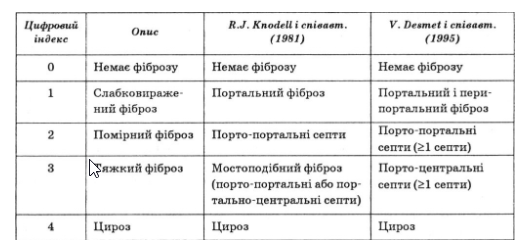
3. Стадії хронічного гепатиту.
За ступенем вираженості фіброзу:
0 — фіброз відсутній;
1 — слабко виражений перипортальний фіброз;
2 — помірний фіброз із порто-портальними септами;
3 — виражений фіброз із порто-центральними септами;
4 — розвиток цирозу печінки (розглядають як кінцеву і незворотну стадію хронічного гепатиту з можливим розвитком гепатоцелюлярної карциноми).
З проявами портальної гіпертензії:
а) без клінічно вираженого асциту;
б) асцит, що усувається медикаментами;
в) ригідний асцит.
З проявами ознак печінкової недостатності.
Клінічні варіанти перебігу хронічного гепатиту. Клінічні прояви хронічного гепатиту залежать від етіологічного чинника, що спричинив гепатит, ступеня активності запального процесу в тканині печінки і стадії захворювання.
При ХВГВ з мінімальною активністю в більшості хворих клінічні симптоми відсутні. За їх наявності найхарактернішими є відчуття важкості або тупого болю в правому підребер’ї, які поєднуються з диспепсичними ознаками у вигляді нудоти, відрижки, гіркоти в роті. Часто наявний астеновегета- тивний синдром — швидка стомлюваність, дратівливість, порушення сну. У більшості хворих визначають незначну гепатомегалію. При цьому печінка ущільнена, з рівною поверхнею і закругленим краєм.
При біохімічному дослідженні крові можна виявити підвищення активності амінотрансфераз (не більше ніж у 3 рази), невелику гіпербілірубінемію. Зміни біохімічних показників незначні і непостійні.
При ультразвуковому дослідженні печінки виявляють помірну гепатомегалію, а при гістологічному дослідженні біоптатів печінки — мінімальну або помірну активність хронічного гепатиту.
Хронічні гепатити класифікують залежно від значення індексу гістологічної активності (ІГА): мінімальний (1—3 бали), слабковиражений (4-8 балів), помірний (9-12 балів), важкий (13-18 балів).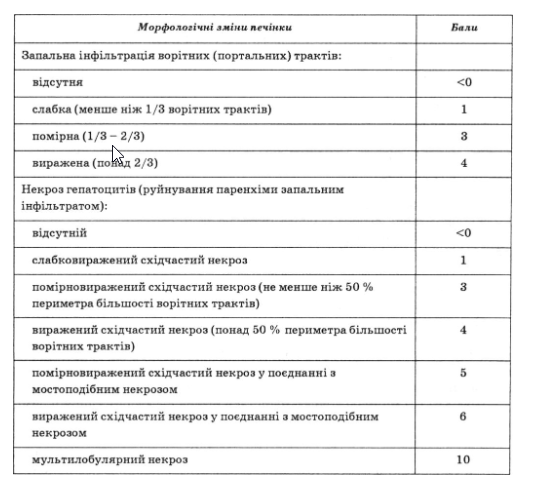
Оцінювальна шкала:
1—3 бали — хронічний гепатит з мінімальною активністю; 4—8 балів — слабковиражений хронічний гепатит; 9—12 балів — помірний хронічний гепатит; 13—18 балів — тяжкий хронічний гепатит.
При цьому фіброз печінкової тканини відсутній або є початкові ознаки його; індекс Desmet — від 0 до 2.
Система визначення стадій хронічного гепатиту
У хворих на ХВГВ помірної активності клінічна картина характеризується астеновегетативним синдромом (слабкість, стомлюваність, нервозність), зниженням маси тіла, транзиторною жовтяницею, геморагіями, болем у правому підребер’ї, диспепсичними розладами (здуття живота, флатуленція, нестійкі випорожнення). При об’єктивному огляді практично в усіх хворих знаходять гепатомегалію, пальпаторну болючість печінки, у четвертини хворих — спленомегалію. У деяких випадках виявляють шкірні печінкові знаки — судинні зірочки, пальмарну еритему, позапечінкові прояви — артрит, васкуліт, лімфаденопатія.
У біохімічних пробах печінки відзначають підвищення активності АсАТ і АлАТ у 3—5 разів більше за норму, диспротеїнемію за рахунок зменшення вмісту альбумінів і збільшення глобулінів, підвищення величини тимолової проби. При ультразвуковому дослідженні печінки визначають помірну гепа- тоспленомегалію. При гістологічному дослідженні біоптатів печінки визначають помірну активність запального процесу. При цьому є початкові ознаки фіброзу печінкової тканини (індекс Desmet — від 0 до 2).
Для хворих на ХВГВ з високою активністю характерна лихоманка, ікте- ричність склер або жовтяниця різної інтенсивності, можливий шкірний свербіж, ознаки геморагічного діатезу, печінкові знаки у вигляді пальмарної еритеми і телеангіоектазії, біль у правому підребер’ї. При пальпації печінка збільшена, болісна, помірно щільна, з гладенькою поверхнею, загостреним, рідше нерівним, фестончастим краєм. У більшості хворих виявляють спленомегалію. Часто трапляються системні вияви хронічного вірусного гепатиту - вузлувата еритема, аденопатія, артралгії, плеврит, перикардит, міокардит, гломерулонефрит, тироїдит, геморагічний васкуліт, фіброзивний альвеоліт, автоімунна гемолітична анемія.
При біохімічному дослідженні крові реєструють підвищення активності амінотрансфераз (у 5 разів і більше), гіпоальбумінемію і гіпергаммаглобулінемію, підвищення рівня Ig А, М, G, зниження активності холінестерази, гіпербілірубінемію, що перевищує норму в 2 рази і більше.
При ультразвуковому дослідженні печінки спостерігають збільшення і акустичну неоднорідність органа, дистальне згасання звукового сигналу, спле- номегалію. Можливі початкові ознаки портальної гіпертензії (розширення ворітної вени). При гістологічному дослідженні біоптату печінки визначають східчастий, мостоподібний і мультилобулярний некроз, межова пластинка зруйнована, запальні інфільтрати з переважанням лімфоцитів, які разом з фіброзними тяжами поширюються в паренхіму печінки, є ознаки фіброзу різного ступеня вираженості (індекс Desmet — від 1 до 3 балів).
Клінічні прояви гепатиту С досить варіабельні — від латентних до тяжких форм, які швидко прогресують і нагадують клінічну картину хронічного автоімунного гепатиту. Латентний перебіг захворювання є несприятливим, оскільки може протягом 20—30 років прогресувати з розвитком цирозу печінки і гепатоцелюлярної карциноми.
Хронічний гепатит С нерідко дебютує гіперферментемією із суб’єктивними і об’єктивними проявами хвороби. У маніфестний період характерні ознаки астенії. Хворі часто пред’являють скарги на швидку стомлюваність, слабкість, нездужання, прогресивне зниження працездатності, порушення сну, для них характерні порушення апетиту, схуднення. Об’єктивними ознаками патологічного процесу є збільшення та ущільнення печінки, нерідко в поєднанні зі збільшенням селезінки. Захворювання перебігає переважно без жовтяниці, іноді відзначають повторний субфебрилітет. Спостерігають наростання активності АлАТ, збільшення активності ГГТП, лужної фосфатази, рівня гаммаглобулінів, активності запального процесу в печінці за ІГА (Knodell, 1981), яке корелює з віремією.
У фазу ремісії активність АлАТ знижується, проте не досягає нормального рівня. Спостерігають численні позапечінкові прояви (васкуліт, мембранозно-проліферативний гломерулонефрит, кріоглобулінемія, поліміозит, пневмофіброз, плоский лишай, синдром Шегрена, пізня шкірна порфірія, а також увеїт, кератит, тромбоцитопенія і аплазія кісткового мозку з розвитком апластичної анемії).
Хронічний гепатит D є наслідком гострого гепатиту D, що перебігає у вигляді суперінфекції в хронічних носіїв маркерів HBV. Його хронізацію спостерігають у 70—90% хворих HBV. Реплікація вірусу гепатиту D відбувається тільки за наявності вірусу гепатиту В. Дельта-вірус пригнічує реплікацію HBV, має цитопатогенний ефект до гепатоцитів, безперервно підтримує активність і прогресування патологічного процесу в печінці. Захворювання перебігає неоднозначно — від клінічно латентних варіантів, встановлених при індикації маркерів HDV, до маніфестних, нерідко з перебігом, який швидко прогресує. Наявність або відсутність клінічних проявів захворювання залежить від активності процесу. У гіперендемічних регіонах переважає поєднане латентне носійство HBV і HDV, тоді як серед наркоманів з більш активною циркуляцією HDV частіше реєструють клінічно маніфестну форму інфекції, що характеризується прогресивним перебігом. У початковій стадії переважають суб’єктивні розлади — швидка стомлюваність, слабкість, зниження працездатності, статевої активності, розлади менструального циклу, диспепсичні порушення — погіршення апетиту, зменшення толерантності до харчових навантажень, відчуття важкості у правому підребер’ї, безпричинне схуднення, свербіж шкіри. Під час об’єктивного дослідження виявляють збільшену печінку, спленомегалію. Спостерігають виражену цирозогенність — рано з’являється набряково-асцитичний синдром — вільна рідина в черевній порожнині, позапечінкові знаки — судинні зірочки, пальмарна еритема, нігті у вигляді годинникових скелець, лаковані губи. Нерідко у хворих виявляють системні прояви, включаючи синдром Шегрена.
Захворювання перебігає хвилеподібно з частими загостреннями і неповними ремісіями. Загострення супроводжуються короткими 2—3-денними підвищеннями температури з нудотою, наростанням жовтяниці, підвищенням активності АлАТ, АсАТ.
Дельта-антиген знаходять тільки при гострому гепатиті, при хронічному процесі в крові з’являються антитіла до HDV — анти-HDV IgG, IgM.
При мікст-інфекції реплікація ДНК-вірусу гепатиту В інгібує реплікацію РНК вірусу гепатиту С у хворих на хронічний вірусний гепатит В і С, але підвищує тяжкість гістологічних ушкоджень печінки зі збільшенням частоти тяжкого фіброзу і подальшим формуванням цирозу печінки.
На автоімунний гепатит хворіють переважно жінки молодого віку. Сутність патологічного процесу зводиться до порушення імунорегуляції. У хворих, як правило, спостерігають зниження Т-супресорної субпопуляції лімфоцитів, пізніше — у крові і тканинах з’являються антиядерні антитіла до непосмугованих м’язів, до специфічного ліпопроте’щу печінки. Часте виявлення LE-клітин з наявністю виражених системних (позапечінкових) уражень, властивих системному червоному вовчаку, дало підставу назвати це захворювання люпощним гепатитом.
Приблизно в третині випадків захворювання починається раптово і клінічно не відрізняється від гострого гепатиту, який не завершується навіть через кілька місяців від початку патологічного процесу. У частини пацієнтів захворювання виникає непомітно, з’являються важкість у правому підребер’ї, нездужання, першими симптомами можуть бути позапечінкові системні вияви. Для автоімунного гепатиту характерне поєднання ураження печінки, позапечінкових проявів і ознак імунних розладів. Найчастіше спостерігають жовтяницю, гепатомегалію і спленомегалію. У жінок часто буває аменорея. У понад 1/4 хворих виявляють артралгії, шкірну висипку, неспецифічний виразковий коліт, гломерулонефрит, перикардит, міокардит, тироїдит, трофічні виразки. У 5—10 разів підвищується активність амінотрансфераз, з’являється диспротеїнемія, гіпергаммаглобулінемія, зміна осадкових проб, виявляють LE-клітини.
У клінічному аналізі крові характерна наявність анемії, лейкопенії, тромбоцитопенії, стійке збільшення ШОЕ. Імунологічне дослідження крові дозволяє виявити антинуклеарні автоантитіла до Sm-ядерного антигену (ANA), автоантитіла до антигенів непосмугованих м’язів (SMA), специфічного ліпоп- роте’їду печінки (SLA), антигену мікросом печінки і нирок (LKM-1). Визначають також циркулюючі імунні комплекси, збільшення вмісту в крові переважно IgG і IgM, підвищення Т-хелперної і зменшення Т-супресорної популяції лімфоцитів.
На підставі виявлення в сироватці крові антитіл до ядерних компонентів (антинуклеарні антитіла — ANA), антигену мікросом печінки і нирок 1-го типу (LKM-1), розчинного печінкового антигену (SLA) виділяють, відповідно, АІГ 1, 2-го і 3-го типів.
Для 1-го типу характерна наявність ANA або SMA-антитіл до актину, захворювання становить 85% усіх випадків автоіммунного гепатиту. Трапляється у 8 разів частіше в жінок, уражає переважно осіб старшого віку. До цього типу належить і класичний "люпоїдний" гепатит у дівчат. Захворювання характеризується менш частими позапечінковими виявами і добрим прогнозом. Для 2-го типу характерне поєднання сироваткових анти-LKM-l, спрямованих проти цитохрому Р450. Захворювання становить не більше ніж 15% усіх випадків автоімунного гепатиту. Частіше діагностують (до 50—75%) у дівчаток від 2 до 14 років, характерні системні вияви. Третій тип окреслений менш чітко порівняно з двома попередніми, у хворих знаходять антитіла до SLA, при цьому, як правило, ANA і анти-LKM відсутні; спостерігають у жінок молодого віку.
Хронічний токсичний (медикаментозний) гепатит — запальне захворювання печінки, зумовлене побічною дією медикаментозного препарату, в основі якого можуть лежати прямий токсичний вплив препарату, його метаболітів або реакція ідіосинкразії до препарату та його метаболітів. Реакція ідіосинкразії виявляється метаболічними розладами або імуноалергійною відповіддю. Захворювання частіше розвивається в похилому віці. У таких хворих є вказівки на тривалі безперервні курси медикаментозної терапії, на поєднане використання різних препаратів, непереносимість деяких ліків. До гепатотоксичних препаратів відносять саліцилати, тетрациклін, антиметаболіти (6-меркаптопурин, метотрексат, уретан), оксифенісантин, метилдофа (допегіт), триметоприм, тубазид, рифампіцин. Для хронічного медикаментозного гепатиту характерні абдомінально-больовий синдром, диспепсія, ге- патомегалія без збільшення селезінки, гіперглобулінемія, цитоліз, часто до патологічного процесу залучаються жовчні шляхи, що проявляється дискіне- зіями і синдромом жовтяниці, у тому числі паренхіматозної.
Хронічний гепатит, спричинений уживанням метилдофи, нітрофуранів, часто супроводжується гіперглобулінемією, появою автоантитіл і за клінічним перебігом нагадує автоіммуннпй гепатит. При автоімунному варіанті медикаментозного гепатиту запальний процес у печінці швидко зникає після відміни гепатотропних препаратів. Продовження вживання ліків призводить до прогресування гепатиту у фіброз або цироз печінки, розвитку печінкової недостатності, наявності автоантитіл ANA, LKM-1. Морфологічні прояви медикаментозного гепатиту різноманітні — фокальний некроз гепатоцитів, гранульоматоз, мононуклеарно-еозинофільна інфільтрація, холестаз.
Терапія імунодепресантами хворих на медикаментозний гепатит призводить до поглиблення захворювання, що свідчить про потребу здійснювати ретельний аналіз етіологічних чинників у хворих на хронічні захворювання печінки.
Морфологічні ознаки хронічного токсичного гепатиту: дистрофія гепатоцитів, виражена інфільтрація ворітних трактів з порушенням межової пластинки і розвитком перипортального некрозу. Може розвиватися мостопо- дібний і мультилобулярний некроз, характерний "плямистий" некроз усередині часточок. Запальний інфільтрат тканини печінки складається з лімфоцитів, плазматичних клітин, макрофагів, еозинофілів. Іноді у ворітних трактах утворюються фолікули зі скупчень лімфоїдних клітин.
Хронічний алкогольний гепатит представлений у розділі "Алкогольна хвороба печінки".
Неалкогольний стеатогепатит. Термін "неалкогольний стеатогепатит (НАСГ)" був уперше застосований у 1980 p. Н. Ludvig і співавторами, які, описуючи клінічні особливості ураження печінки неалкогольної етіології, виявили ключові патоморфологічні ознаки, властиві алкогольній хворобі печінки. Враховуючи ймовірність прогресування НАСГ до стадії декомпенсованого цирозу, стеатогепатит необхідно розглядати як вірогідну причину порушення функції печінки нез’ясованої етіології.
Чинниками ризику розвитку НАСГ є дія лікарських препаратів і токсинів (антибіотиків — тетрацикліну, пуроміцину, блеоміцину), цитостатичних препаратів (метотрексату, азауридину), інших препаратів (аміодарону, пергексиліну, тамоксифену, естрогену, глюкокортикоїдів, гідралазину); вроджені розлади метаболізму (беталіпопротеїнемія, хвороба Вебера — Кріщена, тирозинемія, хвороба Вільсона); набуті розлади метаболізму (цукровий діабет, ілеоєюнальний анастомоз, ожиріння, зміна ліпідного спектра сироватки, голодування і виснаження, тотальне парентеральне харчування). Захворювання переважно виявляють у жінок віком 40—60 років. У 70—100% хворих спостерігають ожиріння, у 35—70% хворих — цукровий діабет.
Як основний механізм розвитку НАСГ розглядають накопичення в печінці вільних жирних кислот, тригліцеридів, активацію ПОЛ у печінці, що призводить до накопичення токсичних проміжних продуктів, які стимулюють розвиток запалення в печінці, а також накопичення в ній жиру.
Клінічні прояви НАСГ. Захворювання нерідко має безсимптомний перебіг. Неспецифічні симптоми (загальна слабкість, нездужання, дискомфорт у верхньому правому квадранті живота) часто відсутні. У деяких хворих ознакою є гепатомегалія або спленомегалія. При лабораторному дослідженні найчастіше виявляють підвищення активності АлАТ і АсАТ у сироватці крові у 2—3 рази. Співвідношення цих показників не дозволяє провести межу між алкогольним і неалкогольним ураженням печінки. Підвищення активності лужної фосфатази і гаммаглутамінтранс- пептидази при НАСГ також виявляють досить часто. Гіпербілірубінемію, збільшення протромбінового часу і гіпоаль- бумінемію спостерігають лише в деяких хворих. Зміни ліпідного спектра крові і підвищення вмісту глюкози крові достатньо характерні для НАСГ, їх виявляють у 23—73% хворих.
Ультразвукове дослідження печінки (мал. 130) виявляє гіперехогенність тканини печінки внаслідок дифузної інфільтрації печінки. Характерними ознаками НАСГ у біоптатах печінки є помірна або виражена жирова дистрофія (частіше крупнокрапельна), дифузна або локалізована переважно в центральних зонах часток; клітинна запальна інфільтрація (нейтрофільна, лімфоцитна, змішана) — переважно в центрі часток. У разі тяжкого перебігу захворювання в подальшому можливе формування фіброзу або цирозу печінки.
Сучасні підходи до лікування спрямовані насамперед на усунення або ослаблення чинників, які призводять до розвитку НАСГ. Схуднення, корекція гіперліпідемії і гіперглікемії, відміна потенційно гепатотоксичних препаратів — головні принципи терапії. Із медикаментозних засобів показане вживання есенціале форте Н або ліволіну по 2 капсули 3 рази на день протягом 2—3 міс, урсодезоксихолевої кислоти в дозі 750—1000 мг на добу протягом 2 міс. Обнадійливі результати в терапії НАСГ отримані після застосування метронідазолу, незамінних амінокислот, інфузій глутаміну, засобів, які знижують рівень ліпідів у крові.
Хронічний холестатичний гепатит може мати безсимптомний перебіг, але частіше рано виявляються лихоманка, артралгії, уртикарна висипка. Потім приєднуються жовтяниця, шкірний свербіж, потемніння сечі і посвітління калу. Гепатомегалія виражена нерізко, часто буває спленомегалія. Характерним є підвищення ЛФ, вмісту прямого білірубіну, холестерину, фосфоліпідів, а2, (3- і у-глобулінів.
Хронічний криптогенний гепатит слід вважати захворюванням печінки з характерними для хронічного гепатиту морфологічними змінами при виключенні вірусної, автоімунної, медикаментозної та алкогольної етіології.
Діагностика вірусних гепатитів грунтується на епідеміологічних, клінічних і лабораторних даних. Аналіз крові вказує на нормальну або знижену кількість лейкоцитів, лімфоцитоз, зменшення ШОЕ. Як уже зазначалося, при біохімічному дослідженні виявляють порушення обміну білірубіну та білків. У практичних умовах особливу цінність становить визначення активності аланін- і аспартатамінотрансферази. Оскільки активність аланінамінотран- сферази підвищується, співвідношення АсАТ/АлАТ, як правило, менше за 1. Це так зване збільшення активності сироваткових амінотрансфераз за печінковим типом.
Цінну, але неспецифічну інформацію дають дослідження імунних і автоімунних реакцій організму: визначення Т-лімфоцитів та їх субпопуляцій, В-лімфоцитів, неспецифічних імуноглобулінів, інтерлейкіну-2, інтерферонів, циркулюючих імунних комплексів, печінкових автоантитіл.
Радіоізотопне дослідження печінки виявляє порушення секреторно-екс- креторної функції печінки (див вклейку, мал. 131, а, б, в). При ультразвуковому дослідженні печінки спостерігають її збільшення, а множинні дрібно-вогнищеві ущільнення в паренхімі надають зображенню печінки неоднорідності (мал. 132). Дифузне збільшення печінки виявляють і при її скануванні (мал. 133).
У період загострення вірусного гепатиту термографічне дослідження поверхні ділянки печінки виявляє зони гіпертермії, що свідчить про активність процесу (див вклейку, мал. 134).
Важливим методом діагностики хронічного гепатиту є морфологічне дослідження біоптатів печінки. Вони не тільки доповнюють дані біохімічних, імунологічних і апаратних (ультразвукове дослідження, комп’ютерна томографія) досліджень, а й нерідко вказують на патологічні процеси та їх характер, чого інші методи не виявляють. Морфологічний метод необхідний для визначення показань до інтерферонотерапії та оцінювання її ефективності. Біопсія печінки показана практично всім хворим на гепатит С, тому що інші методи дослідження при цьому виді гепатиту дуже часто малоінформативні.
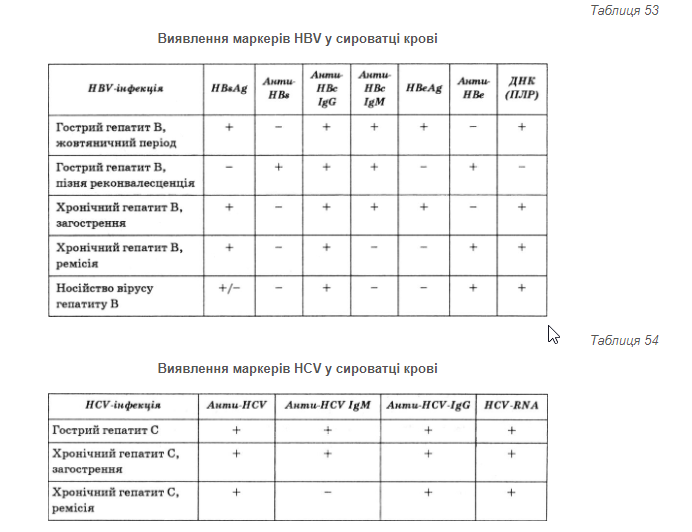
Остаточним підтвердженням етіології гепатиту є виявлення маркерів вірусу в сироватці крові або в біоптаті печінки хворого (табл. 53, 54). За допомогою імуноферментного методу, що відзначається високою чутливістю і специфічністю, можна виявити антигени збудників та антитіла до них, зокрема HBsAg, HBeAg, HBcAg, антитіла до вірусів гепатитів А, В, С, D, Е, F і G. Цінну інформацію дає визначення класу імуноглобулінів, до якого належать виявлені антитіла. Якщо вони з класу IgM, то це вказує на гострий гепатит або загострення хронічного. Специфічним індикатором періоду реконвалесценції та хронічної форми гепатиту є противірусні антитіла класу IgG, але вони також можуть виявлятись у здорових осіб, які в минулому перенесли гострий вірусний гепатит або були щеплені (так звані анамнестичні антитіла).
Імуноферментні дослідження суттєво доповнюють метод полімеразної ланцюгової реакції (ПЛР), який дає змогу засвідчити наявність вірусної реплікації при виявленні ДНК і РНК збудників гепатитів. Як відомо, за відкриття ПЛР, що зробило можливим виявлення мізерних кількостей вірус.
Діагностичними критеріями автоімунного гепатиту є гістологічні ознаки (мостоподібні некрози паренхіми, велика кількість плазматичних клітин і лімфощних фолікулів у запальному інфільтраті у ворітних трактах), позитивний LE-феномен або наявність хоча б одного з типів автоантитіл: антинуклеарні антитіла (ANA), антитіла до мікросомів печінки і нирок (анти-LKM), антитіла до непосмугованих м’язових клітин (SMA), розчинних печінкових (SLA) і печінково-панкреатичних (LP) антигенів, асіалоглікопротеїн-рецепторів (печінкового лектину) і антигенів плазматичної мембрани гепатоцитів (LM); наявність типових антигенів гістосумісності (В8, DR3, DR4), відсутність маркерів вірусу гепатитів В, С, D, G, F, характерні біохімічні і клінічні ознаки захворювання, ефективність глюкокортико’їдної терапії.
Міжнародна група з вивчення автоімунного гепатиту опублікувала (1993) діагностичні критерії цього захворювання, виділивши діагнози вірогідного та ймовірного автоімунного гепатиту.
Для встановлення вірогідного діагнозу необхідно:
• відсутність в анамнезі гемотрансфузій, уживання гепатотоксичних ліків, зловживання алкоголем;
• відсутність сироваткових маркерів активної вірусної інфекції;
• рівні у-глобулінів та IgG, які перевищують нормальні більше ніж в 1,5 разу;
• титри ANA, SMA і LKM-I — 1:88 для дорослих і понад 1:20 для дітей;
• значне підвищення активності АсАТ, АлАТ і менш виражене — лужної фосфатази.
Діагноз ймовірного автоімунного гепатиту може бути встановлений, коли є ознаки захворювання, але їх недостатньо для встановлення ймовірного діагнозу (при зловживанні алкоголем, уживанні гепатотоксичних ліків, при більш низьких рівнях у-глобулінів або автоантитіл та ін.).
Диференціальна діагностика
При хронічному гепатиті потрібно насамперед виключити тривалий гострий гепатит, якому властиві такі прояви, як шкірні печінкові знаки — судинні зірочки, пальмарна еритема, стійка спленомегалія, системність ураження, гіпоальбумінемія, гіпергаммаглобулінемія, високі показники тимолової проби, позитивні автоімунні проби.
Хронічний вірусний гепатит С слід диференціювати з автоімунним гепатитом, алкогольним гепатитом, первинним склерозивним холангітом, метаболічними захворюваннями печінки.
У жовтяничний період потрібно виключити жовтяниці іншого генезу — надпечінкові, печінкові та підпечінкові.
Надпечінкові (гемолітичні) жовтяниці мають такі особливості: 1) клінічні та гематологічні ознаки анемії; 2) сама жовтяниця помірна, шкіра бліда, лимонно-жовтого кольору; 3) гіпербілірубінемія за рахунок вільної фракції пігменту з підвищенням вмісту стеркобіліну в калі та уробіліну в сечі; 4) нормальна активність аланінамінотрансферази.
Диференціація вірусного гепатиту з печінковими жовтяницями іншої етіології завжди складна. Слід виключити токсичні гепатити (отруєння тетрахлоретаном, дихлоретаном, аманіто-фалоїдином, медикаментозні ураження), лептоспіроз, інфекційний мононуклеоз, доброякісні пігментні гепатози, передусім синдром Жільбера, хронічний гепатит і цироз печінки алкогольного походження.
Із підпечінкових жовтяниць треба назвати жовтяниці, спричинені закупорюванням жовчних проток каменем, пухлиною, паразитами, запальним інфільтратом тощо. Диференціальну діагностику здійснюють насамперед із жовчнокам’яною хворобою і раком гепатодуоденопанкреатичної зони. Особливі труднощі виникають при розпізнанні холестатичної форми вірусного гепатиту, основні клінічні прояви якої — тривала жовтяниця із зеленкуватим відтінком, виражений свербіж, незначна інтоксикація, нормальна або дещо підвищена активність аланінамінотрансферази — дуже нагадують механічну жовтяницю. Вирішальне значення тут часто мають інструментальні методи дослідження — ультразвуковий, гомографічний, лапароскопічний.
Істотне значення для диференціальної діагностики хронічного гепатиту і різних його варіантів мають результати гістологічного дослідження біоптатів печінки.
Особливої уваги при диференціальній діагностиці хронічного гепатиту вірусної етіології потребують специфічні маркери. Антигенними маркерами гепатиту В у сироватці крові є HBsAg, HBeAg, анти-НВе, анти-НВс, у тканині печінки — HBcAg. У стадії реплікації HBV у сироватці крові виявляються HBeAg і/або анти-НВс IgM, HBV ДНК, ДНК-полімераза, HBsAg. Для стадії інтеграції HBV характерне виявлення в сироватці HBsAg, анти-НВс IgG, анти-НВе. Про припинення реплікації вірусу свідчить сероконверсія
HBeAg в анти-НВе. Про наявність хронічного гепатиту D свідчить виявлення анти-HDV IgG/IgM, при цьому останні в разі хронічного процесу тривалий час визначаються у високій концентрації. Сироватковими маркерами вірусу гепатиту С є рибонуклеїнова кислота вірусу гепатиту С (HCV РНК) і антитіла — анти-HCV (класу IgG, IgM) до білка — HCVAb. До специфічних маркерів відносять "матово-склоподібні гепатоцити" з наявністю HbsAg і гепатоцити з "пісочними ядрами", в яких міститься HbcAg.
Гістологічні ознаки ХВГС: східчастий, іноді мостоподібний некроз, лімфоїд- но-гістіоцитна інфільтрація часточок і ворітних трактів. Поєднання жирової і гідропічної дистрофії, наявність ацидофільних тілець Каунсілмена, проліферація жовчних фолікулів.
Виключити автоімунний гепатит можна після проведення біохімічного аналізу сироватки крові, коли виявляється підвищення рівня гаммаглобулі- ну, не характерне для ХВГС, а також імуноферментного аналізу з виявленням автоантитіл (ANA, SMA, LKM, SLA), що свідчать про наявність автоімунного гепатиту.
Порівняльна характеристика хронічного вірусного й автоімунного гепатиту
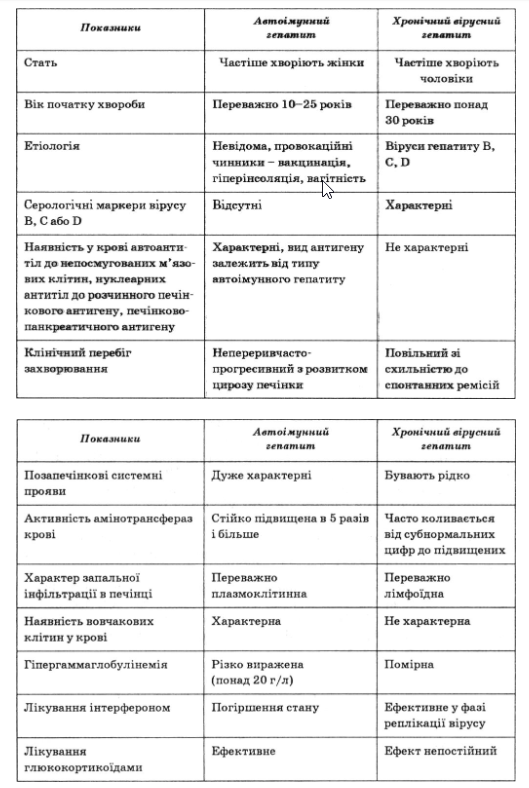
Хворобу Вільсона—Коновалова виключають на підставі визначення церу- лоплазміну в сироватці крові і кілець Кайзера — Фляйшера при дослідженні рогівки щілинною лампою.
Хронічний алкогольний гепатит встановлюється на підставі анамнестичних даних (зловживання алкоголем), що підтверджується збільшенням середнього об’єму еритроцитів, підвищенням концентрації IgA, гаммаглута-мілпептидази в сироватці крові, а також виявленням тілець Меллорі в біоптатах печінки.
Про первинний склерозивний холангіт свідчать ознаки холестазу з одночасною наявністю симптомів хронічного запального захворювання кишок (більше ніж у 2/3 хворих), а також виявлених при проведенні ЕРПХГ.
Лікування
Хворим на хронічний вірусний гепатит в активній (репліка- тивній) фазі і в разі загострення гепатиту іншої етіології показана госпіталізація. Вибір способів лікування хронічного гепатиту визначається його етіологією, активністю патологічного процесу і супутніми захворюваннями. Лікувальний режим хронічного вірусного гепатиту є важливим чинником, який дозволяє підтримувати стан компенсації функцій печінки. Він передбачає:
1) виключення алкоголю;
2) виключення гепатотропних лікарських засобів і препаратів, що поволі знешкоджуються печінкою (транквілізатори, седативні засоби, анальгетики, сильні послабні);
3) виключення контакту з гепатотоксичними речовинами (гепатотроп- ними отрутами);
4) обмеження фізичного і психоемоційного навантаження;
5) надання хворому протягом дня короткочасного відпочинку;
6) дотримання ліжкового режиму в період загострення захворювання, що створює сприятливіші умови для поліпшення функції печінки;
7) виключення фізіотерапевтичних процедур.
Хворому на хронічний гепатит у фазі ремісії показана дієта № 5, яка містить білків — 100 г, жирів — 80 г, вуглеводів — 450 г, енергетична цінність — 2800—3000 ккал. Уміст жиру відповідає фізіологічній нормі, причому 2/3 повинні складати тваринні жири, а 1/3 — жири рослинного походження.
У період загострення з раціону виключають жирні сорти риби; смажені страви; гострі закуски; солоні і копчені продукти; вироби з м’яса гусей, качок, баранини, жирної свинини; боби, шпинат, щавель; кислі фрукти; міцну каву, какао. їжу споживають невеликими порціями 4—5 разів на день.
При вираженому загостренні, наявності диспепсичних явищ хворим призначають дієту № 5а (механічно і хімічно щадна). Кількість жирів обмежують до 70 г, у тому числі рослинних — до 15—20 г.
У хворих на хронічний гепатит вірусної етіології при активності інфекційного процесу терапія повинна бути спрямована на пригнічення вірусної реплікації, оптимізацію активності гуморального і клітинного імунітету макроорганізму, зменшення запально-некротичних змін у печінці.
Етіологічне противірусне лікування проводять у фазу реплікації вірусу.
Противірусна терапія скорочує терміни реплікаційної фази, сприяє ерадикації вірусу, переходу процесу в інтеграційну фазу, запобігає розвитку цирозу печінки, гепатоцелюлярного раку.
Для пригнічення реплікації вірусних частинок використовують противірусні засоби, які можна розділити на 3 групи: інтерферони, індуктори інтерферону і хіміопрепарати.
Інтерферони — група низькомолекулярних пептидів, які мають противірусну, протипухлинну і імунорегулівну активність. Нині відомо близько 20 інтерферонів 3 типів (а, |3, у), що розрізняються за структурою і біологічними властивостями й об’єднані в 2 види. І вид включає а- і Р-інтерферони, II вид — у-інтерферон. Інтерферони захищають організм від інфікування вірусом, бактеріями, найпростішими, потенціюють лімфоцити, інгібують ріст злоякісних клітин.
а-Інтерферон дає переважно противірусний і антипроліферативний ефекти. Продукування а-інтерферону в організмі здійснюється В-лімфоцитами, нульовими лімфоцитами і макрофагами.
Альтернативним підходом до лікування хворих на хронічний вірусний гепатит є індукування активного синтезу інтерферонів за допомогою його індукторів. Індуктори інтерферонів належать до нового покоління лікарських засобів, які мають істотні переваги перед відомими препаратами. Вони сприяють утворенню власного інтерферону в організмі хазяїна, активно втручаються в інфекційний процес, мають імуномодулювальні властивості щодо гуморального і клітинного імунітету.
Серед індукторів інтерферонів в гепатології частіше використовують інтер- лейкіни і циклоферон.
У лікуванні хронічних вірусних гепатитів найчастіше використовують інтерлейкін-2 (ронколейкін). Інтерлейкін-2, продукований СБ4+Т-лімфо- цитами ThO і Thl, належить до цитокінів, які регулюють специфічну імунну відповідь. Ронколейкін використовують внутрішньовенно краплинно в ізотонічному розчині з додаванням людського сироваткового альбуміну в кінцевій концентрації 0,1—0,2% по 500 000—1 000 000 МО, з інтервалом введення до 72 год. Загальний курс лікування — 5—10 ін’єкцій. За показаннями лікування ронколейкіном можна повторити через 1,5—2 міс.
Циклоферон — препарат акридинового ряду, дає м’який пролонгований імунокоригувальний ефект. Випускається в ампулах по 2 мл (12,5% розчин), вводиться внутрішньом’язово або внутрішньовенно. Під впливом циклоферону в лейкоцитах, макрофагах, фібробластах, епітеліальних клітинах виробляється а-, (і- і у-інтерферон, що справляє імуномодулювальну дію. Для лікування хронічних вірусних гепатитів циклоферон може застосовуватися внутрішньом’язово або внутрішньовенно. Циклоферон вводять по 2 мл на 1, 2, 4, 6, 8, 10, 12, 14, 16, 18-у добу і далі за підтримувальною схемою: 1 раз на 5 днів протягом 3 міс, курсова доза 5—7 г. Доцільно поєднувати циклоферон та інтерферон.
Серед хіміопрепаратів у лікуванні хронічних вірусних гепатитів широко використовують противірусний препарат аденін-арабінозит (відарабін). Його призначають у дозі 7,5—15 мг на день протягом 3 тиж. Перший триденний курс гальмує реплікацію вірусу гепатиту В, повторний курс дає стійкий ефект зі зниженням активності ДНК-полімерази в 73% і зникнення HBsAg у 40% хворих. Побічними ефектами аденін-арабінозиту є піро- генні реакції, нейроміопатія, що виникають при тривалості лікування понад 8 тиж.
Рибавірин — аналог гуанозину, має широкий спектр активності проти РНК- і ДНК-вірусів, препарат інгібує окремі етапи їх реплікації. Рибавірин у дозі 1000—1200 мг на день за 2 рази протягом 3—4 міс застосовують для лікування хронічного вірусного гепатиту В, С. Можливі побічні ефекти — абдомінальний дискомфорт, гемолітична анемія. Монотерапія рибавірином виявилася малоефективною. Більш доцільно поєднувати лікування інтронгом і рибавірином.
Ефективним у лікуванні хронічних вірусних гепатитів є також ламівудин (енантіомер 3-тіацидину — синтетичний аналог нуклеозидів) — потенційний інгібітор вірусу гепатиту В. Ламівудин застосовують у добовій дозі 100-200 мг протягом 6—12 міс. Результати лікування ламівудином тривалістю 1 рік пацієнтів з висхідним рівнем АлАТ, який перевищує норму менше ніж у 2 рази, свідчать про те, що частота HBeAg-сероконверсії становить менше ніж 10%.
Ламівудин є ефективним у лікуванні хворих на HBeAg-негативний хронічний гепатит: він пригнічує реплікацію вірусу, нормалізує рівень транс- аміназ у сироватці крові і поліпшує гістологічну картину тканини печінки навіть за відсутності ерадикації HBV.
Фамцикловір (фамвір) — прототип пенцикловіру. При пероральному вживанні препарату по 500 мг 3 рази на день протягом 6—12 міс у сироватці крові знижується рівень HBV DNA.
Принципово новим підходом до лікування хронічного вірусного гепатиту є розроблення лікувальних вакцин, яких є три види:
1) рекомбінантні — містять pre-S, pre-Sp pre-S2, протеїни HBV (аналоги профілактичних вакцин);
2) Т-клітинні — ліпопротеїд, що містить епітол HBcAg (мішень цитотоксичних Т-лімфоцитів);
3) ДНК-вакцини — плазмідна ДНК, що кодує антигени HBV.
Ефективність вакцин зумовлена зниженням вихідного вірусного навантаження (комбінації з противірусними препаратами) і з додатковою імуно- стимуляцією завдяки комбінації з у-інтерфероном та інтерфероном-12.
Як стандартну терапію при ХВГВ призначають а-інтерферон (інтрон А, лаферон) у дозі 5 000 000 МО на добу внутрішньом’язово або підшкірно щодня чи 10 000 000 МО 3 рази на тиждень протягом 6—12 міс у вигляді монотерапії або в поєднанні з препаратами — аналогами нуклеозидів (ламівудином) у дозі 100 мг на день.
Реаферон (рекомбінантний а-інтерферон-2в) застосовують для лікування хронічного вірусного гепатиту В і С по 3 000 000 ОД 3 рази на тиждень протягом 12 тиж, хронічного гепатиту D — по 500 000 ОД 3 рази на день внутрішньом’язово протягом 1—2 міс.
Найчастіше стійкий ефект від лікування інтерфероном спостерігають за наявності таких клінічних і вірусологічних чинників:
1) нетривалий перебіг HBV-інфекції;
2) високий рівень амінотрансфераз сироватки крові (перевищує норму в 5—6 разів і більше);
3) низький рівень HBV DNA у сироватці крові;
4) наявність в анамнезі жовтяничної форми гострого вірусного гепатиту В;
5) відсутність супер- і коінфекції вірусами гепатиту D, С, F;
6) відсутність серйозних супутніх захворювань внутрішніх органів.
Найефективнішими препаратами у лікуванні хворих на хронічний гепатит В вважають а-інтерферон і ламівудин. Рекомендації Погоджувальної конференції з гепатиту В (Женева, 2002) щодо лікування ХВГВ представлені.
Рекомендації з лікування хронічного гепатиту В
Погоджувальна конференція з гепатиту В (Женева, Швейцарія, 2002)
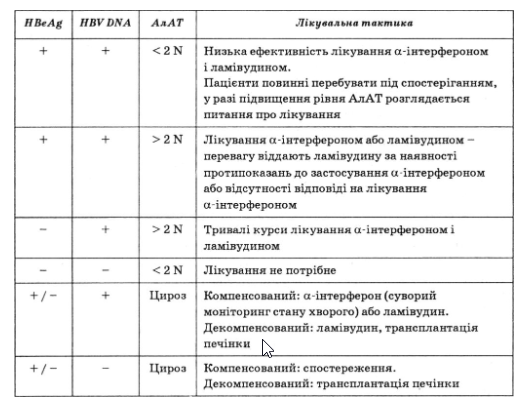
Критерії ефективності лікування хворих на ХВГВ: поліпшення самопочуття, відсутність HBV DNA у сироватці крові, нормалізація АлАТ.
Нижче наводимо схему лікування хворих на хронічний гепатит В.
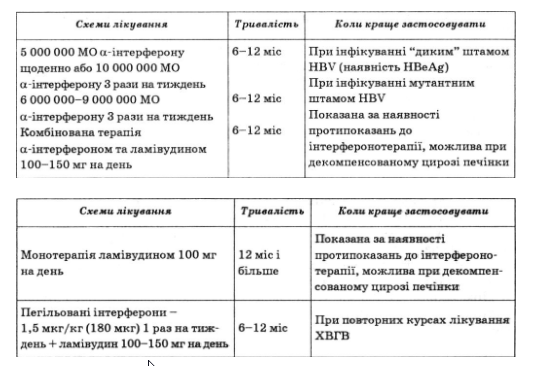
У лікуванні ХВГС інтерферон застосовують у фазі реплікації вірусу. Найчастіше позитивний ефект спостерігають за таких клінічних і вірусологічних даних:
1) низький рівень активності амінотрансфераз у сироватці крові (підвищення не більше ніж у 3 рази порівняно з нормою);
2) низький рівень HCV РНК у сироватці крові;
3) портальний або східчастий фіброз печінки в поєднанні з помірними ознаками запалення і некрозу;
4) відсутність цирозу печінки або мінімальна вираженість його;
5) відсутність холестазу;
6) нормальний або дещо знижений рівень заліза в сироватці крові і тканині печінки;
7) незначна тривалість інфекції HCV;
8) HCV, генотип II і III;
9) інфікованність гомогенною вірусною популяцією, відсутність мутантів HCV;
10) вік хворого менше ніж 45 років.
Критеріями ефективності лікування є: поліпшення самопочуття, зникнення маркерів фази реплікації HCV (HCV РНК, анти-HCV IgM); нормалізація рівня амінотрансфераз, гістологічної картини печінки.
Згідно з Рекомендаціями Погоджувальної конференції з лікування гепатиту С (Париж, 27—28 лютого 2002 p.), противірусну терапію проводять тільки тим хворим на ХВГС, у сироватці крові яких виявлена HCV РНК і діагноз підтверджений результатами гістологічного дослідження тканини печінки. Приймаючи рішення про проведення лікування, слід враховувати якість життя і вік пацієнта, супутні захворювання, позапечінкові прояви HCV, а також бажання пацієнта лікуватися.
При ХВГС оптимальною вважають комбіновану терапію з використанням пролонгованих інтерферонів (пегільованих) у дозі 1,5 мкг на 1 кг маси тіла 1 раз на тиждень у поєднанні з рибавірином (ребетол) у дозі 800—1200 мг на день протягом 24—48 тиж на тлі антиоксидантної (токоферол по 300—400 мг на день 1—2 міс), детоксикаційної, гепатопротекторної, вітамінної та іншої симптоматичної терапії.
У лікуванні ХВГС часто використовують інтрон-А (рекомбінантний а-ін- терферон-2в). Препарат вводять по З 000 000—5 000 000 МО 3 рази на тиждень підшкірно або внутрішньом’язово протягом 6—12—18 міс.
При лікуванні хворих з протипоказаннями до проведення інтерфероно- терапії призначають противірусний препарат аміксин по 125 мг перші два дні, потім - по 125 мг через день (усього 20 таблеток), у подальшому - по одній таблетці на тиждень протягом 10-20 тижнів.
Показаннями до призначення глюкокортикоїдів при хронічних вірусних гепатитах з високою активністю є: тяжкий клінічний перебіг хвороби з різкими змінами функціональних проб і активності ферментів, наявністю позапечінкових проявів (ураження нирок, вузликовий періартерит тощо).
Рекомендовані схеми противірусного лікування хворих на ХВГС.
Схеми лікування хворих на хронічний гепатит С
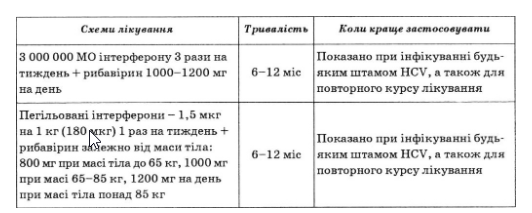
Початкова доза преднізолону становить 30—40 мг на день. Дозу препарату починають знижувати не раніше ніж через 3—4 тиж за наявності позитивної клінічної і біохімічної динаміки. Дозу преднізолону знижують поволі, по 2,5 мг через 7—10 днів при контролі за станом хворого, рівнем активності амінотрансфераз, гаммаглобулінів у крові, сироваткових маркерів вірусних гепатитів.
Ураховуючи можливість реплікації вірусу гепатиту В під впливом глюкокортикоїдів, рекомендують комбіновану терапію преднізолоном і противірусними засобами. Хворим, які перебувають у фазі інтеграції, заздалегідь проводять тижневий курс лікування преднізолоном (40—60 мг на день) або метипредом (60 мг на день) з подальшим зниженням їх до підтримувальних. Надалі проводять курс лікування противірусним препаратом за загальноприйнятою схемою. Така схема приводить до зникнення ДНК-полімерази і HBeAg з крові, сприяє зниженню активності амінотрансфераз, умісту гаммаглобулінів, зменшенню морфологічних ознак активності процесу.
При хронічному вірусному гепатиті вираженої активності у разі відсутності ефекту від глюкокортикоїдів до 30 мг преднізолону додають імуран по
100—150 г на день. Лікування проводять до з’яви клінічного ефекту. Надалі дози препаратів поступово знижують. Темп зниження дози препаратів індивідуальний і залежить від реакції хворого та динаміки лабораторних показників. Підтримувальна доза преднізолону становить 5—10 мг, імурану — 12,5 мг. Лікування триває 3—6 міс і більше.
При хронічних захворюваннях печінки імуномодулятори стимулюють і нормалізують імунну систему, посилюють клітинну імунореактивність, усувають дефект імунної системи у відповідь на гепатотропні віруси, сприяють елімінації вірусу.
У лікуванні хворих на хронічний вірусний гепатит вираженої активності застосовують імуномодулятори: D-пеніциламін, препарати загруднинної залози (тактивін, тималін, тимоген), натрію нуклеїнат, гліциризин, левамізол.
При лікуванні автоімунного гепатиту препаратами вибору вважають преднізолон і азатіоприн. Використовують або монотерапію преднізолоном у дозі 30—40 мг на день протягом 4—10 тиж з подальшим зниженням дози до підтри- мувальної — 20—10 мг на день, або в поєднанні з азатіоприном. При цьому преднізолон призначають на початку курсу в дозі 15—25 мг на день, азатіоприн — у дозі 50—100 мг на день. Підтримувальна доза азатіоприну — 50 мг на день, преднізолону — 10 мг на день. Курс лікування становить від 6 міс до 2—4 років.
В основі лікування хронічного токсичного (медикаментозного) гепатиту лежить відміна препарату, що призвів до розвитку патологічного процесу в печінці, виключення шкідливих звичок (паління, вживання алкоголю), важких фізичних навантажень. Показане вживання есенціале форте Н або ліволіну форте по 2 капсули 3 рази на день протягом 1 міс, гепатопротектори (гепабене, карсил, гепатофальк, силібор та ін.) по 1 капсулі 3 рази на день З тиж, вітамінів (піридоксин, рибофлавін, тіаміну хлорид, ціанокобаламін, рибоксин), антиоксидантів (токоферол, альтан).
У лікуванні хронічних захворювань печінки, особливо за наявності синдрому холестазу, широко використовують препарати урсодезоксихолевої кислоти (урсофальк, урсосан), що мають імуномодулювальну активність, інгібують холестаз, сприяють зменшенню активності патологічного процесу в печінці, підвищують ефективність інтерферону в лікуванні хворих на хронічний вірусний гепатит.
Препарати призначають усередину в капсулах у дозі 10 мг на 1 кг маси тіла на день уранці й увечері як монотерапію або в комплексі з інтерфероном протягом усього курсу лікування, що сприяє поліпшенню переносимості інтерферону.
При хронічному гепатиті із синдромом холестазу призначають також комплекс жиророзчинних вітамінів (A, D, Е, К), холестирамін ( від 4—5 до 16 г на день за 2—3 рази за ЗО хв до їди протягом 1—2 міс), ентеросорбенти.
Рибоксин (інозин) належить до анаболічних речовин і як попередник АТФ бере участь у біосинтезі нуклеотидів, має властивості антигіпоксанту. У лікуванні хронічних захворювань печінки препарат застосовують внутрішньовенно по 10-20 мл 2% розчину або всередину по 0,1—0,6 г 3—4 рази на день до їди. Курс лікування — 1—3 міс.
Гептрал (адеметіонін) за своєю структурою відповідає адеметину — метаболіту, що утворюється в результаті реакції аденозину з метіоніном. При хронічному гепатиті механізм терапевтичної дії гептралу пов’язаний із заповненням дефіциту ендогенного метіоніну. Препарат особливо показаний пацієнтам із хронічними захворюваннями печінки, які розвинулись на тлі алкогольних уражень, за наявності холестатичного синдрому. Його застосовують усередину і парентерально в добовій дозі 800—1600 мг. Курс лікування 1—2 міс.
Гепатопротектор глутаргін (сіль а-аргініну і глутамінової кислоти) має чітко виражену антитоксичну дію, що реалізується шляхом активації перетворення аміаку на сечовину в орнітиновому циклі і зв’язування аміаку глу- таміновою кислотою з утворенням глутаміну. При хронічному гепатиті різної етіології глутаргін призначають по 0,5—0,75 г 3 рази на день протягом 15 днів або внутрішньовенно краплинно по 50 мл (2 г) в 150—250 мл ізотонічного розчину натрію хлору 2 рази на день.
При функціональних порушеннях печінки застосовують цитраргінін по 10 мл 1—3 рази надень усередину. У лікуванні гепатитів різної етіології ефективним є гепатопротекторний препарат антраль у дозі 0,2 г після їди 2—3 рази на день протягом 3—4 тиж.
Вітамін Е — активно пригнічує процеси перекисного окиснення ліпідів і утворення вільних радикалів, що беруть участь у розвитку синдрому цитолізу. Включення вітаміну Е до лікувального комплексу усуває загострення процесу, поліпшує функціональний стан печінки; препарат призначають у капсулах 2—3 рази на день протягом 1—2 міс.
Препарати есенціальних фосфоліпідів у поєднанні з ненасиченими жирними кислотами (есенціале форте Н) і вітамінами (есенціале форте, ліволін форте) сприяють стабілізації клітинних мембран, зокрема мембран гепатоцитів. їх використання забезпечує корекцію метаболічних процесів, насамперед жирового обміну — виведенню надлишку жиру з печінки, стабілізує мембрани гепатоцитів, пригнічує перекисне окиснення ліпідів, значно поліпшує функціональну здатність печінки. В умовах стаціонару призначають курс внутрішньовенних краплинних інфузій препарату по 2—4 ампули щодня протягом 3—4 тиж з подальшим переходом на вживання капсул 3 рази на день протягом 3—4 міс. Препарати створюють тло для повнішого ефекту інтерферону. Протипоказанням до використання есенціале є синдром холестазу.
Для лікування хронічного гепатиту і профілактики гіповітамінозу широко використовують полівітамінні збалансовані комплекси — ундевіт, декамевіт, оліовіт, дуовіт, а також ревівон, санасол.
Кальцій D, (нікомед) є комбінацією кальцію карбонату і вітаміну D3. Препарат показаний для поповнення запасів кальцію після проведення гемосорбції, плазмосорбції, а також з метою профілактики остеопорозу при тривалому лікуванні хворих глюкокортикощами і як доповнення до специфічної терапії при синдромі холестазу. Кальцій D3 застосовують по 1—2 таблетки протягом довгого часу.
До групи немедикаментозних методів, які застосовують у лікуванні хронічного гепатиту, можна віднести: плазмаферез, кріоферез, цитоферез, гемосорбцію, кріоплазмосорбцію. Кожний з перелічених методів еферентної терапії може з успіхом застосовуватися з урахуванням стадії і тяжкості процесу, його етіології, особливостей патогенезу.
За допомогою методів екстракорпоральної гемокорекції можна досягти сприятливих зрушень у функціонуванні крові і відновленні гомеостазу шляхом ефективного пасивного витягання плазмових субстанцій або клітин крові, що відіграють патогенетичну роль, зі зменшенням вмісту їх у крові до рівня, який забезпечує сприятливий перебіг захворювання.
Є 3 основні групи показань до проведення методів екстракорпоральної гемокорекції: видалення з циркуляції різних патологічних продуктів; нормалізація надмірного об’єму циркулюючої плазми або підвищеного об’єму циркулюючої крові; заміна великого об’єму дефектної плазми, дефіцитної за деякими показниками, корекція клітинного складу крові.
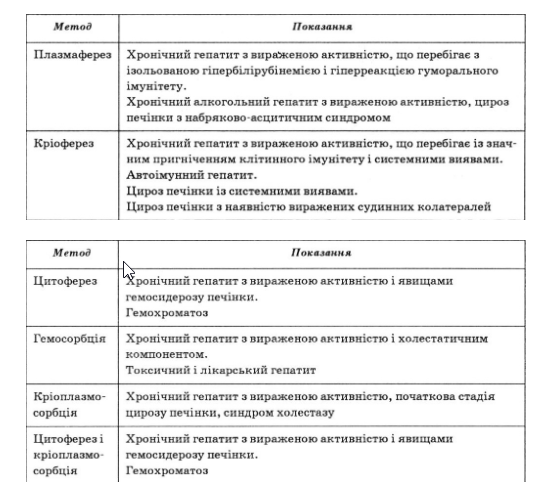
Показання до проведення еферентних методів лікування залежно від етіопатогенетичного варіанта хронічного гепатиту представлені в табл. 59.
Серед немедикаментозних методів лікування хворих на хронічний гепатит значне поширення отримала лазеротерапія. Застосування низькоінтен- сивного лазерного випромінювання в комплексній терапії хворих на хронічний вірусний гепатит з вираженою активністю сприяє поліпшенню клініко- лабораторних і морфологічних показників. Опромінювання проводять в ділянці проекції правої та лівої частини печінки, селезінки і загруднинної залози, потужність опромінювання становить 1,6*103 Вт, загальний час опромінювання 1,5—2 хв. Курс терапії складається із 13—15 сеансів.
Основними механізмами дії низькоштенсивного лазерного випромінювання є поліпшення процесів мікроциркуляції, імунокоригувальної дії, що врешті- решт приводить до підвищення функціональної активності інтактних гепато- цитів і стимуляції процесів регенерації ушкодженої паренхіми печінки.
Показання до проведення еферентних методів залежно від нозологічної форми, етіології, патогенезу і стадії хронічних захворювань печінки
При хронічному гепатиті з вираженою активністю проводиться дез- інтоксикаційна терапія. З цією метою внутрішньовенно вводять: гемодез — 400 мл, 5% розчин глюкози — 1000—1500 мл, ізотонічний розчин натрію хлориду — 1000 мл, розчин Рінгера — 400—800 мл. Останнім часом для поліпшення дезінтоксикаційної функції печінки, нормалізації репаративної регенерації гепатоцитів використовують препарат реамбірин, який містить активну речовину — янтарну кислоту (0,5%), магнію хлорид (0,012%), калію хлорид (0,03%), натрію хлорид (0,6%), вводиться внутрішньовенно краплинно по 400 мг від 5 до 10 уведень.
Метод ентеросорбції базується на виведенні з органів травлення з лікувальною і профілактичною метою ендогенних і екзогенних токсичних речовин надмолекулярних структур і клітин.
Хронічний гепатит, як правило, супроводжується екзогенною та ендогенною інтоксикацією, зумовленою запальним процесом, розпадом гепатоцитів, інших клітин печінкової тканини, заміщенням паренхіми сполучною тканиною, що призводить до накопичення в організмі продуктів метаболізму, розвитку печінкової недостатності.
Механізми лікувальної дії ентеросорбції при хронічних гепатитах пов’язані з прямим і опосередкованим ефектами. У масообміні із сорбентом беруть участь слина, шлунковий сік, жовч, панкреатичний сік, сік клубової і товстої кишок. Існує декілька шляхів уведення сорбенту. Найефективнішим є пероральний шлях уведення препарату, коли сорбція починається в ротовій порожнині і завершується в товстій кишці.
Як ентеросорбенти в даної категорії хворих частіше використовують модифіковані сферичні вуглецеві сорбенти СКН-2П, СУГС; волоконні вугільні сорбенти — ваулен, АУВМ "Дніпро"; сорбенти на основі лігніну — поліфепан, білігнін; кремнійорганічні сорбенти — ентеросгель; органічні полімерні сорбенти — ентеродез, ентеросорб; аніоніти — холестирамін, вазозан, синтезовані на основі четвертної амонійної смоли стирилдивінілбензолу та ін. Сучасні ентеросорбенти повинні відповідати таким критеріям:
• нетоксичність у процесі проходження по травному тракту;
• не повинні руйнуватися до компонентів, при всмоктуванні яких виникає опосередкована дія на органи і системи;
• нетравматичність для слизових оболонок;
• добра евакуація із травного тракту;
• висока сорбційна місткість щодо компонентів хімусу, які видаляються;
• відсутність десорбції речовин у процесі евакуації і зміни рН середовища;
• зручна лікарська форма.
Профілактика
Профілактика хронічного гепатитуґрунтується насамперед на запобіганні розвитку гострого гепатиту, у тому числі широкому впровадженні вакцинації, боротьбі з алкоголізмом, наркоманією, виключенні можливості побутових і виробничих отруєнь гепатотоксичними отрутами, раціональному використанні лікарських препаратів, своєчасному виявленні і повноцінному лікуванні гострого, передусім вірусного гепатиту з парентеральним шляхом зараження. Хворі на вірусний гепатит підлягають активному диспансерному спостеріганню з періодичним обстеженням 1 раз на 6 міс для визначення доцільності проведення противірусного лікування.
За рішенням ВООЗ, противірусна В-вакцина застосовується для первинної профілактики гепатиту В, особливо в групах ризику: медичні працівники, наркомани, гомосексуалісти, хворі на гемофілію, яким у будь-який час може знадобитись гемотрансфузія, спеціалісти, які виїжджають на тривалий період в країни Близького Сходу і Середземномор’я.
Працездатність. При хронічному гепатиті з низьким і помірним ступенем активності працездатність хворих тривалий час збережена. Особи важкої фізичної праці потребують працевлаштування із звільненням від роботи в нічний час, у гарячих цехах. При хронічному гепатиті високої активності хворі найчастіше переходять на інвалідність III—II групи.
Хворі на хронічні гепатити В і С, алкогольний гепатит, токсичний гепатит, рідше — автоімунний гепатит, первинний біліарний цироз, з мінімальною або слабкою активністю запального процесу, стабільним або таким, що повільно прогресує, перебігом з рідкими (1—2 рази на рік) і нетривалими (2— З тиж) загостреннями, які добре купіруються при стаціонарному лікуванні, а також хворі, які в повному обсязі відповіли на стандартну терапію (противірусну, імуносупресивну) з мінімально порушеною функцією печінки, тривалий час залишаються працездатними. Таким хворим протипоказана робота з важким фізичним напруженням, травматизацією живота, дією потенційних гепатотоксинів, високих або низьких температур, а також робота, яка перешкоджає дотриманню режиму харчування. У більшості випадків запобігання цим негативним моментам може бути досягнуто вже на рівні JIKK лікувально-профілактичних закладів.
Інвалідами І групи визнають хворих на автоімунний гепатит, токсичний гепатит, первинний біліарний цироз, рідше — хворих на хронічний вірусний гепатит В і С важкого, який швидко прогресуює, безперервно рецидивного перебігу зі значно вираженим порушенням функції печінки, важким порушенням функції інших органів, травлення, виснаженням, які потребують постійного стороннього догляду та з обмеженням основних категорій життєдіяльності II—III ступеня.
Прогноз. Прогноз перебігу хронічного гепатиту багато в чому визначається етіологією і формою захворювання. Особливо несприятливий прогноз у плані розвитку цирозу печінки і гепатоцелюлярної карциноми при ХВГС етіології. При хронічному гепатиті із синдромом холестазу прогноз залежить від частоти і тривалості загострення. Часті рецидиви призводять до розвитку біліар- ного цирозу печінки.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.