Гострий перикардит
Патологічна анатомія
Гострий перикардит, незалежно від етіології, може бути фібринозним або ексудативним.
При фібринозному перикардиті відбувається збільшення пропотівання в порожнину перикарда рідкої частини плазми крові, багатої на фібриноген та інші плазмові білки. Рідина активно всмоктується, а фібриноген випадає на листках перикарда у вигляді фібрину. Оскільки при кожному скороченні серця площа його епікардіальної поверхні змінюється, відкладення на ній фібрину набуває вигляду складок, що поступово стовщуються. Нитки фібрину простягаються між листками перикарда і, обриваючись під час їхнього розкриття, надають серцю кошлатого вигляду ("волосате серце"). У запальний процес утягуються прилеглі субендокардіальні шари міокарда, що слугує анатомічним субстратом характерних змін на ЕКГ.
Фібринозний перикардит може бути обмеженим (pericarditis epistenocardica при гострому інфаркті міокарда) або поширеним. Він закінчується або повним зворотним розвитком, або збільшенням ексудації з переходом в ексудативний перикардит.
Залежно від характеру ексудату виділяють серозно-фібринозний, серозно-геморагічний і гнійний перикардит. За характером незапального випоту розрізняють також гемоперикард, хільозний і холестериновий перикардит. З часом ексудат зазнає змін із заміщенням грануляційною тканиною у вигляді окремих вогнищ або поширеним стовщенням перикарда. Якщо він вкривається мезотеліальними клітинами, що регенерують, перикардіальний простір зберігається. В іншому разі внаслідок утворення фібринових містків порожнина перикарда більш-менш облітерується і розвивається адгезивний перикардит.
Клінічна картина
Для фібринозного перикардиту характерна тріада: біль у грудній клітці, шум тертя перикарда і зміни на ЕКГ, яким можуть передувати продромальні явища (підвищення температури тіла до 39°С, міалгії).
Біль у грудній клітці у хворих на гострий перикардит пов’язаний з подразненням чутливих рецепторів лівого діафрагмового нерва, що розміщуються на обмеженій ділянці парієтального (пристінкового) перикарда між п’ятим і шостим міжребровими проміжками. Часто біль зумовлений запаленням прилеглих тканин, особливо плеври. Локалізується біль зазвичай за грудниною і може іррадіювати в шию, спину, ліве плече. Іноді локалізується в надчеревній ділянці або в ділянці верхівки серця. Біль має постійний характер, а за інтенсивністю варіює від слабкого до нестерпного. Характерне посилення болю на вдиху, під час ковтання, різких рухів, іноді в положенні лежачи. Біль полегшується в положенні сидячи, нахиливши тулуб уперед, або в колінно-ліктьовому положенні. У половини хворих больовий синдром відсутній або слабко виражений і швидко зникає.
Характерний для гострого перикардиту больовий синдром може зникати при накопиченні випоту або, навпаки, з’являтися за його великої кількості, можливо, унаслідок розтягнення перикарда.
Задишка під час фізичного навантаження за відсутності тампонади не виражена і пов’язана з болем, механічним здавленням бронхів і паренхіми легень.
У деяких хворих відзначають також різні загальні симптоми, пов’язані з основним захворюванням, — підвищення температури тіла, слабкість, іноді схуднення, а також непродуктивний кашель.
Під час об’єктивного дослідження провідною і патогномонічною ознакою є шум тертя перикарда. Він має шкрябаючий характер і складається з одного, двох або, рідше, трьох компонентів, не пов’язаних з тонами, відповідно до систоли передсердь, систоли шлуночків і фази їх швидкого наповнення. Він краще вислуховується в другому—четвертому межребрових проміжках від груднини до середньоключичної лінії, при нахилянні тулуба вперед, закиданні голови і не проводиться. Шум тертя перикарда може зберігатися навіть за наявності значного випоту, оскільки рідина збирається переважно внизу і позаду від серця, тоді як попереду від нього листки перикарда тривалий час перебувають у зіткненні один з одним.
У разі поширення запального процесу на прилеглу плевру в зоні відносної серцевої тупості синхронно із серцевими скороченнями може вислуховуватися плевро-перикардіальний шум.
Діагностика
Зміни на ЕКГ при гострому фібринозному перикардиті, як і шум тертя плеври, можуть бути єдиними ознаками захворювання. Поверхневий міокардит, що лежить в їх основі, зумовлює появу току ушкодження, що відображується на ЕКГ у вигляді підйому сегмента ST, а запізнювання реполяризації субендокардіальних шарів спричинює інверсію зубця Т.
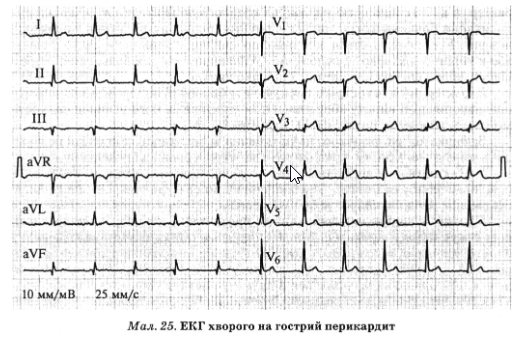
Підйом сегмента ST є частою і ранньою ознакою, з’являється у 90% хворих у перші години після виникнення больового синдрому. Його характерними рисами є (мал. 25): 1) конкордантність, тобто реєстрація у всіх відведеннях; 2) форма дугою донизу; 3) невелика амплітуда (не більш як 5 мм).
Через кілька днів сегмент ST повертається до ізолінії, після чого на його місці формуються симетричні негативні зубці Т, що зберігаються кілька тижнів або місяців.
Часто визначають зміни зубця Р і депресію сегмента PR унаслідок залучення до патологічного процесу міокарда передсердь.
При гострому ексудативному перикардиті на ЕКГ виявляють такі зміни:
1) низький вольтаж зубців;
2) згладженість, сплощення, двофазність або інверсію зубця Т як наслідок тиску рідини на субепікардіальний міокард і його запалення;
3) електричну альтерацію (зміни амплітуди і полярності комплексу QRS унаслідок збільшення амплітуди переміщення серця в переповненій рідиною порожнині перикарда);
4) синусову тахікардію, що не відповідає вираженості підвищення температури тіла і задишки, рідше брадикардію внаслідок подразнення блукаючого нерва.
Рентгенологічне дослідження
Збільшення серця або його відділів у хворих на гострий фібринозний перикардит не характерно. Якщо цю ознаку виявляють, її слід зарахувати до основного захворювання.
При гострому ексудативному перикардиті характерне збільшення тіні серця в обидва боки, що розвивається швидко і може досягати величезних розмірів, не супроводжуючись вираженими клінічними ознаками порушення насосної функції лівого шлуночка. У передньозадній проекції серце має кулясту форму, утворюючи гострий кут з діафрагмою. Дуги серцевої тіні згладжені, пульсація ослаблена. Часто відзначають супутній плевральний випіт.
Під час ехокардіографічного дослідження при гострому фібринозному перикардиті може визначатися стовщення перикарда внаслідок запалення (тип Е за класифікацією Горовітца, табл. 16). У разі мінімальної кількості випоту сепарацію епікарда і перикарда визначають тільки за задньою поверхнею серця (мал. 26) і лише під час систоли (тип В). За наявності помірної кількості випоту сепарацію епікарда і перикарда простежують протягом усього кардіо- циклу (тип С, і С2), значної кількості — і над передньою поверхнею серця (тип D). У разі утворення ексудату визначають стовщення перикарда (тип Е).
Випіт у порожнину перикарда і стовщення його листків добре візуа- лізується під час комп’ютерної і магнітно-резонансної томографії.
Аспірацію рідини з порожнини перикарда (перикардіоцентез) з діагностичною метою роблять переважно для уточнення причини перикардиту і виконують за наявності досить великого випоту (за даними ехокардіографії). Певну інформацію відносно можливої етіології дає уточнення характеру випоту (транссудат, незапальний випіт іншого походження, різні види ексудату) під час лабораторного дослідження. Обов’язково здійснюють також пошук бактеріального збудника, у тому числі мікобактерій туберкульозу, а також проводять цитологічне дослідження для виявлення атипових клітин. Якщо є підозра на дифузне захворювання сполучної тканини, у рідині визначають ревматоїдний чинник і LE-клітини, характерні для системного червоного вовчаку.
Перикардіоцентез показаний (ЄТК, 2003) при:
1) наявності ознак тампонади серця;
2) високій імовірності гнійного або неопластичного перикардиту;
3) випоту у великому об’ємі, незважаючи на проведене лікування, протягом понад 1 тиж.
Діагностичний алгоритм і послідовність дій при гострому перикардиті
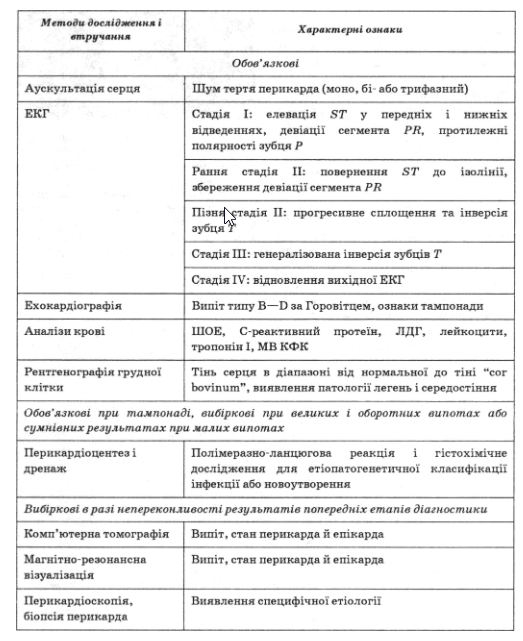
Диференціальна діагностика перикардиту передбачає диференціацію з іншими захворюваннями, переважно хворобами міокарда, а також встановлення етіології перикардиту.
Гострий фібринозний перикардит необхідно диференціювати з гострим інфарктом міокарда і гострим дифузним міокардитом.
Для гострого інфаркту міокарда, як і для перикардиту, характерний загруднинний біль, іноді — шум тертя перикарда, невелике підвищення температури тіла і зміни сегмента ST і зубця Г на ЕКГ. Важливість розпізнавання цих захворювань зумовлено почасти тим, що антикоагулянти, широко використовувані у хворих на інфаркт міокарда, при гострому перикардиті протипоказані. Уточнити діагноз дає змогу динаміка ЕКГ й активності кардіоспецифічних ферментів у крові. Необхідно також враховувати, що у хворих на інфаркт міокарда з епістенокардитичним перикардитом некроз міокарда, як правило, трансмуральний і на ЕКГ визначаються патологічні зубці Q (QS).
Розпізнавальні ознаки гострого дифузного міокардиту пов’язані з проявами гостро розвиненої серцевої недостатності. Важливе значення має ритм галопу, дані ехокардіограми, а також особливості ЕКГ (відсутність підйому сегмента ST, що передує інверсії зубця 7).
При вираженому больовому синдромі гострий перикардит диференціюють зі стенокардією, тромбоемболією гілок легеневої артерії, у тому числі інфарктом легені, плевритом, медіастинітом, грижею стравохідного отвору діафрагми, гострим панкреатитом, проривною виразкою шлунка, міжребровою невралгією. Аналіз даних клінічного, електрокардіографічного та інших інструментальних, а також лабораторних методів дослідження зазвичай дає змогу встановити діагноз.
При гострому ексудативному перикардиті диференціальну діагностику проводять також із захворюваннями, для перебігу яких характерна міогенна дилатація порожнин серця — гострим міокардитом і дилатаційною кардіоміо- патією. Характерними ознаками тяжкого ураження міокарда є ритм галопу, часто систолічний шум відносної мітральної або тристулкової недостатності, порівняно повільне збільшення розмірів серця, що під час рентгенологічного дослідження поєднується з розширенням коренів і іншими ознаками венозного застою в легенях. Необхідно пам’ятати про можливість поєднаної патології — міоперикардиту й тяжкого ураження міокарда з гідроперикардом.
Перебіг і ускладнення гострого перикардиту залежать від причини захворювання. Перебіг гострого ідіопатичного перикардиту в більшості хворих доброякісний. Повне одужання спостерігається навіть без лікування. Можливі, однак, рецидиви, очевидно, опосередковані автоімунними механізмами.
Основним ускладненням гострого ексудативного перикардиту є тампонада серця. Приблизно в третини хворих на перикардит виникає пароксиз- мальна фібриляція передсердь або суправентрикулярна тахікардія, що пов’язують з поширенням запалення на міокард передсердь.
Лікування етіотропне — основного захворювання і симптоматичне — перикардиту. Основою лікування хворих на гострий перикардит, відповідно до Рекомендацій ЄТК (2003), є нестероїдні протизапальні препарати (ібупро- фен 300—800 мг кожні 6—8 год). Лікування продовжують до повного зникнення випоту.
З метою профілактики рецидивів можна призначати колхіцин (0,5 мг 2 рази на добу) — додатково до нестероїдних протизапальних препаратів або у вигляді монотерапії.
Системну терапію глюкокортикостерощами обмежують випадками розвитку перикардиту пацієнтів із захворюваннями сполучної тканини на тлі хронічної ниркової недостатності. Призначають преднізолон (40—60 мг) коротким курсом з повною відміною протягом 1—2 тиж.
Профілактика полягає в ранньому й активному етіопатогенетичному лікуванні захворювань, що можуть бути причиною перикардиту.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.