Гостра ревматична гарячка
Етіологія
ГРГ розвивається після перенесеної ангіни або фарингіту, спричинених "ревматогенними" штамами р-гемолітичного стрептокока групи А (М,, М5, М6, М18, М24 М29), яким властива висока контагіозність, пов’язана з генетично зумовленими особливостями структури поверхневого М-протеїну (специфічного білка, що входить до складу клітинної стінки стрептокока і пригнічує його фагоцитоз). Первинний ревматизм розвивається в 1—3% осіб після перенесеної гострої стрептококової інфекції в організованих колективах у період епідемічних спалахів та у 0,1—0,3% — після спорадичних випадків цієї інфекції. Багатьма клініко-експериментальними дослідженнями показано, що деякі вірусні інфекції (ентеровіруси, грип В та ін.) можуть призводити до розвитку гострих, хронічних або рецидивних уражень міокарда і клапанного апарату серця з формуванням вад серця. Завдяки персистенції вірусних рибонуклеотидів, інтеграції генетичного апарату вірусу з геномом імунокомпетентних клітин та утворенню мутантних штамів, які ухиляються від імунного контролю, вірусна інфекція набуває латентного характеру розвитку із самопрогресивним автоімунним перебігом інфекційного процесу. Реплікація латентної вірусної інфекції спричинює розвиток хронічних форм ревматичного процесу з малосимптомним його перебігом. Допускається можливість асоціації вірусно-стрептококової інфекції, що відіграє певну роль в етіології ревматизму. Так, найчастіше вірусна інфекція активізується під впливом переохолодження організму, стресів, різних фізичних травм. Тому багато авторів уважають, що стрептокок виконує роль "троянського коня", на якому віруси в активній формі "в’їжджають в організм", роблячи при цьому "чорну справу" за рахунок поглиблення імумопатологічних реакцій, які зумовлюють ланцюговий деструктивний процес у сполучній тканині шляхом альтерації, проліферації та склерозу. Природно, що патогенна дія мікробно-вірусних асоціацій у кожному конкретному випадку залежатиме від переважного впливу мікробно-стрептококової або вірусної інфекції. Можна вважати, що стрептококова або вірусна інфекція зумовлює різноманітний клінічний перебіг ГРГ — від субклінічних до септичних форм (типу затяжного септичного ендокардиту). Водночас тривала біцилінопрофілактика спричинює утворення дефектних форм бактеріальної інфекції, які набувають патогенних властивостей і "ухиляються" від імунного контролю. Це призводить до хронізації ревматичного процесу із затяжним характером його перебігу.
Важливе значення у розвитку хвороби має індивідуальна чутливість організму до стрептококової інфекції, що, мабуть, пов’язано з генетично детермінованими змінами в гуморальному і клітинному імунітеті.
На думку експертів ВООЗ, ступінь ризику розвитку ревматизму залежить від тривалості носійства стрептококів групи А та інтенсивності імунологічних реакцій на дану інфекцію. Доведено, що хронічні вогнища інфекції призводять до зниження імунологічної реактивності організму і можуть бути тлом для розвитку патології внутрішніх органів.
З усіх локалізацій інфекційних вогнищ хронічний тонзиліт і дентальна патологія найчастіше (90% випадків) є причиною вісцеральних уражень. Головна причина розвитку ревматизму — не інтенсивність хронічного вогнища інфекції, а місце локалізації інфекції, її дія на тонзилярний рецепторний апарат, який є важливою рефлексогенною зоною організму. Хронічний тонзиліт виявляють у 4—10% населення.
Патогенез
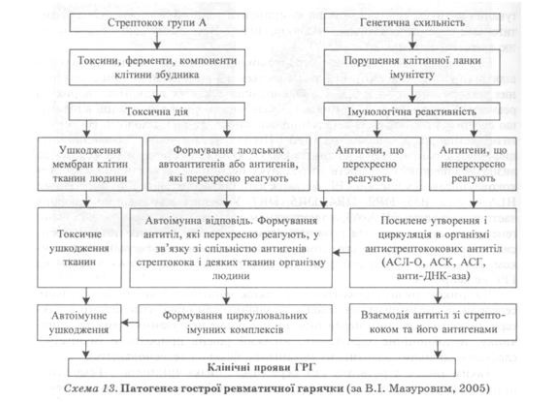
Патогенетичні концепції формування ревмокардиту спираються на теорію аномальної імунної реакції на стрептококові антигени, основу якої становлять перехресні реакції між різними структурами р-гемолітичного стрептокока групи А і білками хазяїна. Останнім часом ця теорія отримала нові підтвердження наявності гомології молекули М-білка стрептокока і тропоміозину, пепсинового фрагмента М5 і сарколеми, здатності антитіл до 3 епітопів серотипів М3, М5, М18 реагувати з тканиною серця. Таким чином було обґрунтовано концепцію молекулярної мімікрії як основного патогенетичного механізму реалізації стрептококової інфекції при ревмокардиті: антитіла, що утворюються у відповідь на антигени стрептокока, перехресно реагують з автоантигенами господаря.
Р-Гемолітичний стрептокок групи А має багато біологічно активних речовин, які секретуються в зовнішнє середовище або зв’язуються з клітиною, забезпечуючи вірулентність стрептокока. Екзогенні токсини (еритрогенний токсин, гемолізини: стрептолізин-S і стрептолізин-О, гіалуронідаза, протеїназа) мають пірогенні, цитотоксичні, імунореактивні властивості, які зумовлюють деструкцію прилеглих тканин, продукування антитоксичних антитіл, зниження фагоцитарної активності нейтрофілів. Капсула стрептокока має гідрофільні властивості й екранує поверхневі білки стрептокока, що ускладнює розпізнавання їх імунокомпетентними клітинами та ефективність опсонізацїї збудника. У клітинній стінці стрептокока містяться різні білки, ліпотейхоєва кислота, пептидоглікан, полісахарид. Найбільш поверхнево розташований М-протеїн є найважливішим чинником вірулентності, який забезпечується антифагоцитарною активністю М-протеїну.
Посутнім чинником вірулентності стрептокока є також рецептори до Fc-фрагмента IgG на його клітинній поверхні, які здатні неспецифічно абсорбувати всі субкласи IgG людини.
Для ініціації ревматичного процесу р-гемолітичний стрептокок групи А повинен локалізуватися обов’язково в носоглотці і регіонарних лімфатичних вузлах. Це пояснюється такими чинниками:
• вибірковою тропністю стрептокока до епітелію слизової оболонки носоглотки;
• специфічними особливостями імунологічної відповіді на локалізацію стрептококової інфекції в носоглотці;
• наявністю безпосереднього зв’язку слизової оболонки верхніх дихальних шляхів і лімфоїдних утворень лімфоепітеліального горлового кільця (кільця Вальдеєра) по лімфатичних шляхах з оболонками серця.
Для розвитку захворювання однієї дії стрептокока недостатньо. Для цього потрібна особлива, індивідуальна гіперімунна реакція організму на антигени, що продукуються стрептококом, тобто наявність механізму тривалого утримання стрептокока групи А, що зумовлює його носійство. Відомо, що діти до 4—5 років на ревматизм не хворіють, оскільки цей механізм у них відсутній. У дітей віком понад 4—5 років при повторних зустрічах із стрептококовою інфекцією на слизовій оболонці носоглотки з’являються рецептори для фіксації стрептокока.
Цей феномен має високий ступінь генетичної детермінації і є одним із підтверджень спадкової схильності до ревматизму. Як генетичні маркери схильності до ГРГ розглядаються антигени системи гістосумісності HLA. Гетерогенність розподілу HLA-антигенів у пацієнтів дає змогу прогнозувати різні форми і варіанти перебігу ревматизму. При ГРГ у дітей частіше виявляються антигени гістосумісності HLA — A3, А10, А25, В5, В35, Cw4. Для хворих із недостатністю мітрального клапана характерне носійство HLA-A2 і HLA-B7; для пацієнтів із недостатністю аортального клапана — HLA-B15. Є дані про те, що схильність до ревматизму пов’язана з наявністю В-лімфоцитарного алоантигену, який виявляють у 92—100% хворих на ГРГ і розглядають як генетичний маркер хвороби.
За механізмами розвитку ГРГ є автоімунним захворюванням. Ініціатором запалення є імунні реакції, що виникають унаслідок перехресного реагування антитіл, спрямованих на компоненти і чинники стрептокока, з антигенами тканинних структур макроорганізму. При цьому основною мішенню автоантитіл є міокард.
Серед осіб, які перенесли стрептококову інфекцію верхніх дихальних шляхів (в умовах епідемії), ГРГ розвивається в 3—4%, тоді як при спорадичних захворюваннях — в 0,3—0,5% випадків. У сім’ях пацієнтів, хворих на ревматизм, захворювання виникає в 3 рази частіше, ніж у популяції в цілому, що свідчить про наявність генетичної схильності до цієї патології. На ревматизм частіше хворіють особи з 11(A) і 111(B) групами крові. Виявлений специфічний алоантиген В-лімфоцитів D8/17, який є генетичним маркером, що визначає спадкову схильність до розвитку негнійного ускладнення стрептококової інфекції у вигляді ГРГ. Є також дані про асоціацію ГРГ з антигенами HLA — All, В35, DR2, DR4, DR5, DR7. У хворих з ураженням клапанів частіше виявляють HLA-A3, а з ураженням аортального клапана — В15. Крім генетичної схильності для розвитку ревматичного запалення потрібна сенсибілізація організму до стрептокока, тобто вторинне інфікування збудником. Цим пояснюється той факт, що діти раннього віку (до 4—5 років) на ГРГ не хворіють.
Чинником ризику ревматизму є також негативний вплив зовнішнього середовища (недотримання заходів загального санітарно-гігієнічного характеру, переохолодження, перевтома, неправильне чергування праці та відпочинку, неповноцінне харчування, низький рівень природного імунітету і слабкість загальних адаптивних механізмів, фізична детренованість).
Таким чином, у розвитку ГРГ бере участь низка чинників. р-Гемолітич- ний стрептокок групи А, який має ревматогенні антигени, тобто антигени, що перехресно реагують, запускає процеси імунного запалення в сенсибілізованому і схильному до нього організмі людини (схема 13).
Патоморфологія
Розвиток патологічного процесу в сполучній тканині проходить чотири фази, які частково перекриваються: 1) мукоїдне набрякання; 2) фібринощне набрякання; 3) гранульоматоз (утворення ревматичних гранульом або гранульом Ашоффа—Талалаєва); 4) склероз і гіаліноз.
У першій фазі відзначають підвищення активності муколітичних ферментів, унаслідок чого настають деполімеризація і розпад глікозаміногліканів основної речовини сполучної тканини. Відбувається нагромадження гіалуронової кислоти, яка має гідрофільні властивості, за рахунок чого підвищується тканинна і судинна проникність, що веде до гідратації і набрякання основної проміжної субстанції. Зміни в цій стадії зворотні і в разі успішного лікування структура сполучної тканини може повністю відновитися.
Друга фаза — фібриноїдне набрякання — характеризується глибшою і постійнішою дезорганізацією сполучної тканини. Підвищена проникність судинної стінки призводить до пропотівання з крові білків (включаючи фібриноген), які, з’єднуючись у місцях ушкодження з тканинними компонентами, утворюють фібриноїд, який відкладається переважно в основній речовині або стінках судин.
Основна речовина може утворюватися і без фібрину, має характер гомогенного еозинофільного високозаломлювального утворення на основі білково-плазмового компонента. Цей процес призводить до набухання проміжної речовини і колагенових волокон з їх розволокненням і перегрупуванням. Надалі водночас із фібриноїдною дезорганізацією сполучної тканини і некрозом настають особливо глибокі незворотні зміни тканини, і зазвичай відновлення нормальної структури ураженої тканини вже неможливе.
У третій фазі навколо вогнищ фібриноїдного некрозу формуються ревматичні гранульоми внаслідок проліферації клітин сполучної тканини, що є проявом специфічної клітинної реакції на ушкодження сполучної тканини. При цьому відбувається накопичення макрофагів, які трансформуються у великі клітини з гетерогенними ядрами. Надалі формується типова ревматична гранульома з характерним палісадоподібним або віялоподібним розташуванням клітин навколо центрально розташованих мас фібриноїда (так звані зрілі, або квітучі, гранульоми). З часом клітини гранульоми витягуються, серед них з’являються фібробласти, фібриноїдні маси в центрі вузлика майже зникають ("зів’ялі" гранульоми). На останньому етапі формування ревматичної гранульоми в ній переважають фібробласти, між якими з часом з’являються колагенові волокна, при цьому фібриноїд повністю розсмоктується. Вузлик зморщується і набуває характеру гранульоми, яка рубцюється. Цикл розвитку гранульоми становить 3—4 міс. Гранульоми розташовуються в периваскулярній сполучній тканині, інтерстиції міокарда (переважно лівого шлуночка), у ділянці сосочкових м’язів, міжпередсердній перегородці, ендокарді та адвентиції судин.
Четверта фаза завершує процес дезорганізації сполучної тканини внаслідок ревматичного запалення і характеризується еволюцією гранульоми в склероз або трансформацією фібриноїду в гіаліноз (первинний склероз), тобто утворенням рубця.
Склероз поділяється на відносно стабільний і прогресивний, оскільки рубець, що утворюється, призводячи до розвитку міокардитичного кардіосклерозу, при черговому загостренні може бути зоною повторного виникнення ревматичного процесу.
Поряд з ураженням сполучної тканини при ревмокардиті виявляють і зміни в м’язових елементах, зокрема зменшення вмісту глікогену і сульфгідрильних груп при загостренні процесу і зниження активності окисно-відновних ферментів, що призводять до зниження скоротливої здатності серцевого м’яза.
Іншим морфологічним субстратом ураження серця при ревмокардиті є неспецифічні клітинні реакції у вигляді гістіолімфоцитарних інфільтратів, аналогічних у серозних оболонках, суглобах та інших органах. Ці реакції відрізняються від гранульом дифузним розташуванням сполучної тканини в міжклітинній речовині.
На ранніх стадіях ревматичного процесу клапанне ураження полягає в тому, що по краях стулок з’являються бородавчасті утворення. Наслідком ревматичного вальвуліту стають стовщення і деформація стулок клапанів, укорочення хорд, зрощення комісур, що веде до формування клапанних вад — стенозу і недостатності клапанів. За частотою ураження при ГРГ лідирує мітральний клапан, далі йдуть аортальний, передсердно-шлуночковий і клапан легеневої артерії.
В основі ураження легень, нервової системи, нирок (уражаються рідко) при ревматизмі лежать васкуліти і периваскуліти. У суглобових тканинах при ревматичному поліартриті спостерігають процеси дезорганізації сполучної тканини, ексудативне запалення, васкуліт із трансформацією в помірний фіброз.
У головному мозку при ревматизмі можуть виникати атрофічні і дистрофічні зміни нервових клітин смугастого тіла, зернистого шару кори, молекулярного шару мозочка, субталамічних ядер і чорної субстанції, що розвиваються поза судинними змінами і лежать в основі ревматичної хореї.
Робоча класифікація ГРГ, запропонована З’їздом ревматологів Росії (1986) і модифікована робочою групою Асоціації ревматологів України (2002), представлена в табл. 34.

Клінічна картина
Вона залежить від гостроти, характеру перебігу, ступеня ураження серцево-судинної системи і залучення до патологічного процесу інших органів і систем. У типових випадках ГРГ розвивається через 1—3 тиж. після ангіни або фарингіту стрептококової етіології. Період після стрептококової інфекції є латентним і перебігає безсимп- томно або з ознаками тривалої реконвалесценції (слабкість, нездужання, субфебрильна температура тіла). Потім настає період клінічно розгорнутої хвороби. Центральне місце в клінічній картині ГРГ займає характер ураження оболонок серця (ендокарда, міокарда, осердя, або перикарда).
Гострота початкової стадії ГРГ залежить від віку хворих. У дитячому віці в більшості випадків через 2—3 тиж. після ангіни температура раптово підвищується до фебрильної, з’являється симетричний мігрувальний біль у великих суглобах (найчастіше колінних) і ознаки кардиту (перикардіальний біль, задишка, серцебиття тощо).
Настільки ж гостро, за типом спалаху, ГРГ розвивається у школярів середнього віку, які перенесли епідемічну ангіну, спричинену Р-гємолітичним стрептококом групи А. В інших дітей спостерігають моносиндромне запалення з переважанням ознак артриту, кардиту або хореї (рідко).
Для підлітків і молодих людей характерний поступовий початок: після стихання клінічних проявів ангіни з’являються субфебрильна температура, артралгії у великих суглобах або помірні ознаки кардиту.
До патологічного процесу можуть залучатися всі три оболонки серця: міокард, ендокард, перикард. Складність розпізнавання ендокардиту і перикардиту на тлі гострого ревматичного міокардиту призвела до введення в практику поняття "ревматичний кардит", що у МКХ-10 відповідає терміну "гостра ревматична хвороба серця неуточнена".
У разі розвитку повторної ГРГ на тлі вже сформованої вади серця, що стало результатом перенесеної раніше ревматичної гарячки, говорять про поворотний ревмокардит або про гострий ревмокардит на тлі хронічної ревматичної хвороби серця.
При першій атаці ревматизму, його гострому перебігу із залученням до процесу суглобів захворювання проявляється підвищенням температури до субфебрильної або фебрильної (38—40°С), ознобом і різким болем у суглобах. З’являється задишка внаслідок ураження серця. Подібна клінічна картина спостерігається частіше в дітей і молодих людей чоловічої статі. В останні 15—20 років клінічна картина ревматизму істотно змінилася: з’явилося більше первинно-хронічних форм, що перебігають латентно, та форм з частими рецидивами і переважним ураженням серця.
Найважливішою ознакою ГРГ, що визначає тяжкість стану хворого і хвороби, є кардит. Критерії кардиту такі:
• органічний шум (шуми), що раніше не вислуховувався, або динаміка шумів, які були раніше;
• збільшення серця (кардіомегалія);
• застійна серцева недостатність у молодих осіб;
• шум тертя перикарда або ознаки випоту в порожнину перикарда.
Найчастіше симптомом кардиту є шум, який може ледь вислуховуватися при тахікардії, застійна серцева недостатність через низький об’єм під час систоли і при перикардиті — шум тертя перикарда чи ознаки випоту.
До шумів, що свідчать про наявність кардиту, експерти ВООЗ відносять:
• інтенсивний шум під час систоли над верхівкою, що вважається проявом вальвуліту мітрального клапана;
• мезодіастолічний шум над верхівкою, що формується внаслідок швидкого викиду крові з передсердя в шлуночки під час діастоли, вислуховується в положенні лежачи на лівому боці при затриманні дихання на видиху; мезодіастолічний шум при ревмокардиті носить скороминущий характер, його часто не діагностують або вважають за III тон, наявність такого шуму робить діагноз мітрального вальвуліту вірогідним; цей шум слід відрізняти від низькочастотного гучного пресистолічного шуму, який наростає, з подальшим посиленим І тоном, що свідчить про моральний стеноз, який сформувався;
• базальний протодіастолічний шум, характерний для вальвуліту аортального клапана, — високочастотний дмухальний, згасальний, непостійний шум.
Тривалий, дмухальний, пов’язаний з І тоном шум під час систоли, що є віддзеркаленням мітральної регургітації, — головний симптом ревматичного вальвуліту. Він займає більшу частину систоли, найкраще вислуховується над верхівкою серця і зазвичай проводиться в ліву пахвову ділянку. Інтенсивність шуму варіабельна, особливо на ранніх стадіях захворювання, й істотно не змінюється при зміні положення тіла і диханні. Цей шум слід відрізняти від мезосистолічного клацання і/або пізнього шуму під час систоли у хворих із пролапсом мітрального клапана.
При первинній ГРГ у дітей кардит розвивається в 79—83% випадків, у дорослих — у 90—95% випадків. При вторинній ГРГ у дорослих ревмокардит розвивається в 100% випадків.
Ревматичне ураження серця, що характеризується послідовним залученням до патологічного процесу оболонок серця (міокарда, ендокарда, перикарда), отримало назву "ревмокардит". Можливий розвиток ізольованого дифузного або вогнищевого міокардиту, ендоміокардиту, панкардиту. Клінічні прояви ревмокардиту визначаються переважним ураженням тієї або тієї оболонки серця, ступенем загальної активності ревматичного процесу і характером перебігу захворювання. Виділяють такі клінічні градації ревмокардиту: яскравий (виражений), помірний і слабовиражений.
Виражений ревмокардит виявляють переважно в юнаків (18—21 рік) при першій ГРГ (гострому і підгострому варіанті перебігу). Морфологічну основу процесу становить дифузне, переважно ексудативне, ураження міокарда, що в 30% хворих супроводжується ураженням ендокарда, а в 10% — перикарда.
Помірний ревмокардит розвивається як при первинній, так і при повторній ГРГ. Ексудативний компонент запалення серцевого м’яза при цій формі кардиту виражений незначно, без чіткої тенденції до дифузного ураження міокарда.
Слабовиражений ревмокардит може спостерігатися при будь-якому варіанті загострення як первинної, так і наступних ГРГ. Цю форма ревмокардиту діагностують у процесі динамічного спостереження за хворим і з використанням даних ретроспективного аналізу після проведеного лікування.
Повторний ревмокардит найчастіше спостерігають у дорослих (90—93%) і підлітків, рідше — у дітей у процесі вторинних ГРГ на тлі міокардитичного кардіосклерозу і вади серця, що сформувалася раніше. Тому вторинний ревмокардит призводить до ускладнення вад або формування поєднаних і комбінованих вад серця.
Діагностичними критеріями ревмокардиту є: 1) біль або неприємні відчуття в ділянці серця; 2) задишка; 3) серцебиття; 4) тахікардія; 5) ослаблення І тону на верхівці серця; 6) шум на верхівці серця: а) систолічний (слабкий, помірний, сильний); б) діастолічний; 7) симптоми перикардиту; 8) збільшення розмірів серця; 9) ЕКГ-дані: а) подовження інтервалу P—Q; б) екстрасистолія, вузловий ритм; в) інші порушення ритму; 10) симптоми недостатності кровообігу; 11) зниження або втрата працездатності.
Наявність у хворого 7 з 11 критеріїв у поєднанні з попередньою стрептококовою інфекцією дає змогу встановити вірогідний діагноз ревмокардиту.
Міокардит — найчастіший прояв серцевої патології при гострій атаці ревматизму. Від ступеня його вираженості залежить стан серцево-судинної системи. При дифузному міокардиті значно страждає загальний стан хворого, з’являються блідість шкірних покривів, розширення меж серця, ослаблення звучності серцевих тонів, може розвинутися недостатність кровообігу. Проте такий перебіг ревматичного міокардиту трапляється досить рідко. Характерніші помірні зміни з боку серцевого м’яза: загальний стан страждає мало, виявляють тахікардію (рідше брадикардію), деяке ослаблення звучності І тону, м’який шум під час систоли, ліва межа серця трохи розширена. При УЗД серця виявляють помірне зниження скоротливої функції міокарда. На ЕКГ визначають подовження інтервалу P—Q, ознаки порушення у фазі реполяризації (депресія сегмента S—T, зниження вольтажу зубця 7). Особливе діагностичне значення має динаміка змін на ЕКГ.
У половини дітей під час першої атаки ревматизму вже в період гострих проявів до процесу залучається ендокард.
Ревматичний ендокардит діагностувати в перші тижні захворювання важко, тому що в клінічній картині переважають симптоми міокардиту, які маскують прояви з боку ендокарда, а ревматичний ендокардит (вальвуліт) не супроводжується додатковими суб’єктивними симптомами.
При ревматичному ендокардиті до патологічного процесу залучається клапанний апарат серця (найчастіше уражається мітральний клапан) і призводить до розвитку вади серця. Клапанні вади серця, особливо мітральні, розглядають як "пам’ятник згаслому ендокардиту".
Основним критерієм ревмокардиту є ендокардит, вірогідною ознакою якого є виникнення нових шумів при незмінних розмірах серця або зміна характеру наявних шумів.
Вибіркова локалізація процесу в клапанному апараті пояснюється по-різному, зокрема підвищеним умістом у ньому мукополісахаридів. Як правило, уражається мітральний клапан, а в деяких хворих — і аортальні. Що ж до тристулкового клапана і клапанів легеневої артерії, то їх ураження спостерігають досить рідко.
Ендокардит може бути як первинним, так і рецидивним (поворотним), який часто виникає вже на тлі сформованої вади серця.
Хворі скаржаться на слабкість, нерідко — неприємні відчуття і біль у ділянці серця, задишку; з’являються блідість, пітливість. На початку захворювання температура часто досягає 38—39°С з подальшим тривалим субфебрилитетом. Картина крові зазвичай схожа з такою при міокардиті, може бути анемія.
При об’єктивному дослідженні виявляють тахікардію, що супроводжується в деяких хворих іншими порушеннями ритму. Межі серця при первинному ревмокардиті — у межах норми і лише іноді дещо розширені. Артеріальний тиск не змінений або дещо знижений. Особливо характерні визначувані при аускультації шуми, тембр та інтенсивність яких досить мінливі. Систолічний шум частіше дмухальний, вислуховується особливо виразно над верхівкою серця, пов’язаний зазвичай з набуханням і ригідністю двостулкового клапана. Примикаючи до І тону, який переважно значно ослаблений, він займає велику частину систоли. При динамічному спостереженні відзначають виражену мінливість шуму, що свідчить про його функціональний характер. У пацієнтів із первинним ендокардитом систолічний шум у міру затихання ревматичного процесу, на відміну від міокардитичного, нерідко стає грубішим, чітко вираженим і супроводжується іншими симптомами розвитку мітральної вади.
Діастолічний шум (у разі його появи) частіше визначають над верхівкою або в місці проекції мітрального клапана. Він буває пресистолічним, а нерідко прото- або мезодіастолічним. Останній особливо має насторожити в сенсі подальшого розвитку мітрального стенозу. У хворих з ураженням аортальних клапанів з’являється виразний діастолічний шум над аортою і ослаблення в цій ділянці II тону. Будь-яких характерних змін ЕКГ при ендокардиті не спостерігають. Диференціювати серцеві шуми допомагає ФКГ, ЕхоКГ. Однак висновки про наслідки захворювання, а в разі формування вади серця — про її характер, можна робити лише через 6 міс. — 1 рік після перенесеної атаки.
Унаслідок ревматичного ендокардиту формуються вади серця, частота виникнення яких та їхня структура залежать від віку, в якому в пацієнта стався перший напад ГРГ. Так, у дітей вади формуються в 18—20% випадків, характеризуються повільним темпом виникнення, нерізким ступенем вираженості, стійкою компенсацією. У цьому віці частіше формується ізольована мітральна і аортальна недостатність, значно рідше розвивається комбінована вада серця, а в 6—9 % хворих кардит призводить до пролапсу мітрального клапана. У частини дітей виявляють мітральний стеноз комісурального типу, що визначається лише при ехоскануванні.
У 40% підлітків, які вперше перенесли ГРГ, розвивається вада серця, причому рідше формується ізольована недостатність мітрального клапана, частіше — поєднані мітральні вади. У юнацькому віці частота виникнення вад становить 20%, серед них половина — ізольована недостатність мітрального клапана. У дорослих перша ГРГ виникає лише в 8—10% випадків, вади серця після цих атак формуються в 30—45% випадків. З урахуванням того що у дорослих частіше (90—93%) розвиваються вторинні ГРГ вже на тлі наявних вад серця, структура вад у дорослих має свої особливості. У 42% виявляють поєднану мітральну ваду, а на ізольовану недостатність мітрального і аортального клапанів приходиться по 10—15%.
Ревматичний перикардит розвивається в разі найважчого перебігу ревматичного процесу і зазвичай поєднується з ревматичним міо- і ендокардитом (панкардит).
Перикардит може бути сухим (фібринозним), ексудативним і дуже рідко — злипливим.
Частіше трапляється сухий перикардит, який характеризується погіршенням загального стану хворих, підвищенням температури тіла, частими скаргами на біль у ділянці серця, переважно такий, що іррадіює в спину, задишку, яка наростає.
Об’єктивні дані виражені нерізко: пульс частий, зазвичай недостатнього наповнення, межі серця нормальні або спостерігається деякий зсув межі серцевої тупості вліво. Найхарактерніша ознака — шум тертя перикарда, що прослуховується краще біля лівого краю груднини і посилюється на вдиху і при натискуванні стетоскопом. Шум у багатьох хворих нестійкий або його важко диференціювати, особливо на тлі виражених шумів, пов’язаних з ен- доміокардитом або клапанними вадами серця. У разі накопичення ексудату цей шум зникає.
При ЕКГ-дослідженні можна спостерігати конкордантне зміщення вгору сегмента RS—Т у стандартних і грудних відведеннях, зменшення амплітуди комплексу QRS і зубця Т, іноді негативний або двофазний зубець Т. Ознаки сухого перикардиту часто вже через 2—3 тиж. повністю зникають, зазвичай без утворення спайок або зрощень, які могли б ускладнювати діяльність серця.
Ексудативний перикардит хоча і не супроводжується при ревматичному процесі накопиченням великої кількості рідини, проте перебігає набагато важче, ніж сухий. При цьому випіт може бути серозним або серозно-фібринозним.
Інколи виявляють геморагічний ексудат, який супроводить тяжку, так звану катастрофічну (за О.А. Киселем), форму, а в разі приєднання вторинної інфекції — і гнійний ексудат, що також призводить до дуже тяжкого стану хворих.
Накопичення рідини в перикарді спричинює стиснення серця і внаслідок цього — зменшення наповнення діастоли й ударного об’єму, що, своєю чергою, зумовлює картину дисциркуляторної гіпоксії. Це і визначає досить виражені клінічні прояви захворювання.
Хворі скаржаться на біль і тиск у ділянці серця, задишку, що наростає, сухий кашель, дисфагію, часто біль у животі, блювання. Вони неспокійні, переживають відчуття страху, перебувають у положенні ортопное. Підвищується температура тіла, обличчя стає блідим з ціанотичним відтінком, одутлим.
Ураження судин проявляється васкулітами внаслідок підвищення судинної проникності і відкладення імунних комплексів у стінках капілярів і артеріол. До патологічного процесу можуть залучатися, окрім капілярів і артеріол, також вени. Ревматичні артерити внутрішніх органів призводять до розвитку ревматичних вісцеритів (нефритів, менінгітів, енцефалітів тощо). Інколи уражаються великі судини — аорта і легенева артерія.
Ревматичне ураження вінцевих артерій, переважно дрібного і середнього калібру, може призвести до розвитку коронарної недостатності, яка проявляється болем у ділянці серця різного характеру і локалізації, який подібний до нападів стенокардії.
Ураження капілярів шкіри і слизових оболонок при ГРГ клінічно проявляється підвищеною судинною проникністю (позитивний симптом Кончаловського—Румпеля—Лєєде, плями Лукіна, проба Нестерова тощо) з появою петехій на шкірі, носовими кровотечами, особливо у дітей.
Ураження мозкових судин може розвиватися як в активній фазі ревматизму, так і в латентній. Якщо ураження мозкових судин сталося у хворого з активністю ревматичного процесу мінімального ступеня, виявлення причини захворювання ускладнюється. У такому разі варто враховувати вік хворого (на ревматизм частіше хворіють люди молодого віку) та ефективність протиревматичної терапії. У судинах головного мозку виникає запальний процес з тромбозами, судинними стазами і нетривалою вогнищевою аноксією. У тяжких випадках можна спостерігати порушення мозкового кровообігу (інсульт), але частіше виявляють лише мікросимптоматику. Дуже рідко можуть виникати психози, пов’язані з ураженням мозкових судин. Віддалений прогноз за наявності ревматичних уражень мозкових судин набагато сприятливіший, ніж за умови атеросклеротичних уражень.
Ураження брижових (мезентеріальних) судин може проявлятися, крім болю в животі, змінами в печінці (у розвитку цирозу печінки у хворих з моральною вадою серця ревматичного генезу певну роль відіграють і мезенхі- мальні ревматичні гепатити). Не можна виключити і того, що відносно частий розвиток у разі застосування кортикостероїдної терапії такого ускладнення, як виразка шлунка, у хворих на ревматизм має у своєму генезі і порушення кровопостачання слизової оболонки шлунка внаслідок ревматичного васкуліту.
Ураження аорти проявляються аорталгіями (тривалий біль за грудниною, який, на відміну від коронарного болю, не має безпосереднього зв’язку з фізичним навантаженням, характерної для коронарного болю іррадіації, не минає після вживання нітрогліцерину), посиленням II тону над аортою, а також ревматичним артеритом і тромбоваскулітом. Ураження легеневої артерії і, особливо, її гілок (васкуліт судин малого кола) мають певну клінічну картину і можуть сприяти розвитку тяжких ускладнень. Вони інколи бувають єдиним проявом активізації ревматичного процесу, що ускладнює їх діагностику. Ознаками цих уражень є постійна задишка, яка не має чіткого зв’язку з фізичним навантаженням (що характерно для задишки серцевого генезу), розлитий ціаноз (на відміну від акроціанозу в осіб із хворим серцем), кровохаркання, зрідка — профузні легеневі кровотечі. Аускультативні дані з боку легень маловиражені. Допомагають у діагностиці рентгенологічні дослідження, під час яких виявляють дрібновогнищеву дисемінацію, посилення та деформацію легеневого малюнка, розширення коренів легень. Для легеневого малюнка характерна тяжистістю із широкими звивистими тінями судин. Певне значення має і вивчення показників функції зовнішнього дихання, що свідчать про її порушення.
Класичний ревматичний артрит діагностують у 65—75% дітей під час першої атаки захворювання. Характеризується гострим болем, припухлістю навколосуглобових тканин, почервонінням і підвищенням температури шкіри в ділянці уражених суглобів, обмеженням їхньої функції через біль. До процесу залучаються переважно великі суглоби (колінні, надп’ятково- гомілкові, плечові, ліктьові, променево-зап’ясткові). Артрит симетричний, мігрує від одного суглоба до іншого. На тлі лікування симптоми швидко зникають без наслідків. Іноді після вторинних ГРГ симптоми ураження суглобів не мають повного зворотного розвитку. У таких хворих розвивається фіброз капсул суглобів, ульнарна девіація пальців кисті, формується артрит Жакку.
Суглобовий синдром у дітей має редукований характер, частіше перебігає як артралгія. У підлітків артрит виражений неяскраво, часто поряд з великими суглобами до процесу залучаються дрібні суглоби кистей і стоп. Для юнаків характерний класичний, яскраво виражений ревматичний артрит, який виникає практично у всіх хворих на первинну ГРГ. Суглобовий синдром у них часто має генералізований характер із залученням до процесу малих суглобів кистей і стоп, груднинно-ключичних і крижово-клубових з’єднань. У дорослих при первинних ГРГ артрит розвивається в 70—75% випадків, а при вторинних ГРГ — втричі рідше. У цьому віці так само, як і в юнаків, нерідко уражаються крижово-клубові з’єднання.
Ревматичний артрит частіше розвивається в поєднанні з кардитом або хореєю. Однак він може перебігати ізольовано, з тривалішим, ніж при типовій ГРГ, загостренням, слабкою відповіддю на протизапальну терапію. У таких випадках, за рекомендаціями АРА, постстрептококовий артрит, за умови виключення артритів іншої етіології, варто розглядати як варіант ГРГ.
У 10—15% випадків виявляють поліартралгії, які, на відміну від артриту, не супроводжуються обмеженням рухів, болючістю під час пальпації та іншими симптомами запалення.
Ревматичному поліартриту властива доброякісність, леткість запальних уражень з перемінним, часто симетричним, залученням суглобів і повною регресією запальних змін у них протягом 2—3 тиж. Сучасна протизапальна терапія здатна скоротити цей термін до кількох днів або навіть годин.
Класичний мігрувальний поліартрит в останні роки діагностують рідко. Переважною формою ураження нині вважають минущий олігоартрит, рідше — моноартрит. Ревматичний артрит найчастіше поєднується з ревмокардитом, інколи (приблизно в 15% хворих) — перебігає ізольовано.
Ревматична хорея розвивається в 12—15% дітей, частіше у підлітків (25%), переважно дівчат раннього пубертатного періоду. Зумовлена залученням до патологічного процесу різних структур мозку (смугасте тіло, субтала- мічні ядра, мозочок). Для хореї характерна пентада симптомів: гіперкінези, м’язова дистонія, порушення статики і координації, судинна дистонія, порушення психіки. Названі симптоми посилюються при хвилюванні і припиняються під час сну. Діагноз ревматичної хореї може бути поставлений після виключення інших причин ураження нервової системи (системний червоний вовчак, хорея Гентінґтона та ін.).
Як правило, хорея поєднується з іншими клінічними синдромами ГРГ (кардит, поліартрит), але в 5—7% хворих вона може бути єдиною ознакою захворювання.
В основі інших форм уражень центраііьної нервової системи при ревматизмі лежить васкуліт. Ймовірним є розвиток серопродуктивного менінгіту або енцефаліту, але вони трапляються дуже рідко.
Неспецифічні прояви уражень нервової системи характеризуються проявами гіпоталамічного синдрому, арахноїдиту, інколи спостерігають геморагічні інсульти, епілепсію, енцефалопатію, неврити, гангліоніти, у деяких хворих на висоті атаки ГРГ відзначають гострі психози, переважно у вигляді синдрому порушеної свідомості з дезорієнтацією, уривчастими і маячними ідеями.
Найхарактернішими ураженнями шкіри при ревматизмі є кільцеподібна еритема (4—5% серед усіх вікових груп) і ревматичні вузлики (0,5—1%).
Кільцеподібну еритему спостерігають у 7—10 % хворих на висоті атаки ГРГ (переважно у дітей). Вона являє собою рожеві кільцеподібні елементи, що розташовуються переважно на внутрішній поверхні рук, ніг, животі, шиї, але не на обличчі. Кільцеподібна еритема віддзеркалює високий ступінь сенсибілізації організму до стрептококової інфекції і тому може спостерігатися не лише при ревматизмі, а й при інших станах, зумовлених стрептококом (некомпенсований тонзиліт, стрептококовий гломерулонефрит та ін.).
Висипання не супроводжуються свербежем, елементи висипки не піднімаються над рівнем шкіри, бліднуть при натискуванні, не залишають після себе пігментації, лущення, атрофічних змін.
Підшкірні ревматичні вузлики — щільні, малорухомі, безболісні утворення розміром від просяного зерна до квасолі, які розташовуються на розгинальних поверхнях ліктьових, колінних, п’ястково-фалангових суглобів, ділянці кісточок, остистих відростків хребців, потилиці тощо. Шкіра над ними рухома, незапалена, колір не змінений.
Ревматичні вузлики бувають лише у дітей (1—3%), зазвичай під час першої атаки ГРГ, і безслідно зникають через 2—4 тиж. від початку хвороби.
Кільцеподібна еритема і шкірні вузлики можуть бути провісниками більш тяжкого перебігу ревматизму.
Ревматичний полісерозит — ураження серозних оболонок спостерігають у разі тяжкого загострення ревматизму. Маніфестується явищами перикардиту, плевриту і перитоніту.
Ревматичний перикардит має сприятливий перебіг, на тлі протиревматичної терапії ексудат швидко розсмоктується. Наслідком ревматичного перикардиту можуть бути невеликі спайки між листками перикарда, однак повного їхнього зрощення не настає, злипливий перикард, "панцирне серце" не розвиваються. Це відрізняє ревматичний перикардит від бактеріального (кокового) і туберкульозного.
Ревматичний плеврит частіше буває двобічним і характеризується швидким зворотним розвитком на тлі протиревматичної терапії. Він є одним із найчастіших проявів ревматичного полісерозиту і зазвичай поєднується з іншими симптомами ревматизму.
Ураження легень при ревматизмі виявляють у вигляді ревматичної пневмонії або легеневого васкуліту. Вони розвиваються переважно у дітей на тлі панкардиту в разі загострення захворювання. Ознаками ревматичних уражень легень є їхня резистентність до антибактеріальної терапії і позитивний ефект протиревматичних засобів.
Ревматичний перитоніт (абдомінальний синдром) виникає рідко, зазвичай у дитячому віці, у разі вираженого загострення ревматизму. Особлива риса — розлитий біль у животі, що має мігрувальний характер. Найчастіше абдомінальний синдром поєднується з іншими ознаками ревматизму.
Ураження нирок при ревматизмі розвивається рідко, має доброякісний характер, проявляючись короткочасним ізольованим сечовим синдромом.
Лабораторні показники. У разі гострого початку хвороби вже в перші дні спостерігають збільшення ШОЕ, підвищений вміст фібриногену і позитивний С-реактивний протеїн, що часто залишається протягом тривалого часу після зникнення клінічних ознак ГРГ. Дослідження білкового спектра сироватки крові виявляє гіпер-а2-глобулінемію, а в разі хронізації процесу — і гіпер-у-глобулінемію.
Загальний аналіз сечі зазвичай не змінений. Іноді виявляють мінімальну протеїнурію або мікрогематурію.
При бактеріологічному дослідженні мазка із зіва виявляють р-гемолітич- ний стрептокок групи А. Позитивні результати мікробіологічних досліджень не дають змоги диференціювати активну інфекцію і стрептококове носійство.
Імунологічні прояви запального процесу, що розвиваються у хворого, різноманітні і відображають форму, варіант перебігу і ступінь активності ревматизму. Загальними серед них є такі:
• наявність циркулювального серцевого антигену і антикардіальних антитіл;
• зазвичай незмінений рівень комплементу;
• на висоті активності процесу підвищення рівня IgG, IgA і IgM;
• абсолютне і відносне збільшення кількості В-лімфоцитів;
• зменшення загальної кількості і зниження функціональної активності Т-лімфоцитів, особливо клону Т-супресорів;
• наявність клінічних проявів кардиту зі зниженням скоротливої функції міокарда при виявленні високого титру антитіл до стрептолізинів і деяких протеїназ, що вказує на їх кардіотоксичність;
• у 60% хворих на ревматизм високий рівень ЦІК, які в разі фіксації в судинах серця і його інтерстиції призводять до розвитку імунокомплексного кардіального васкуліту. ЦІК складаються із стрептококового антигену (частіше стрептолізин-О) і антитіл до нього;
• різні за вибірковістю ураження цитотоксичні реакції, що розвиваються за наявності антитіл, які реагують перехресно.
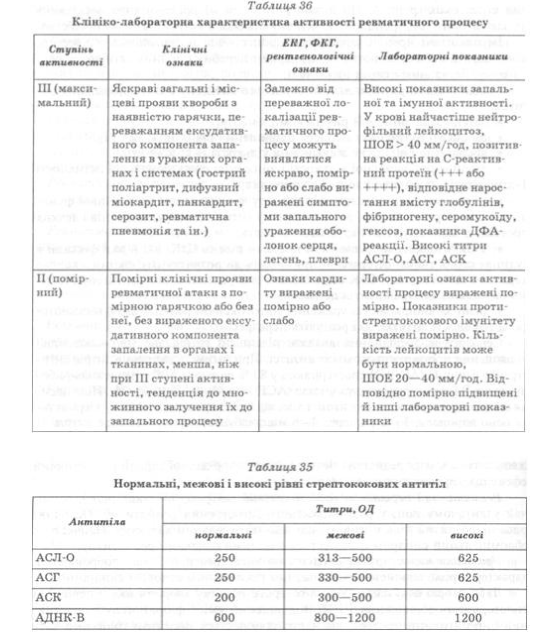
Серологічне дослідження виявляє підвищені титри, або (що важливіше) підвищення протистрептококових антитіл. При цьому підвищення титрів анти- стрептолізину-0 (АСЛ-О) спостерігають у 80% випадків ГРГ, антидезоксирибонуклеази В і антистрептогіалуронідази (АСГ) — в 95—97% (табл. 35). Підвищення титрів спостерігають протягом 1 міс. від початку захворювання, зберігається воно впродовж 3 міс., а через 4—6 міс. відбувається нормалізація титрів.
Ехокардіографія потрібна для виявлення клапанної патології серця і перикардиту. ЕКГ важлива для уточнення характеру порушень серцевого ритму і провідності.
Клінічні прояви хвороби залежать від ступеня активності ревматичного запалення (табл. 36).
Діагностика
Установлення діагнозу першої ревматичної атаки — складне клінічне завдання, тому що немає жодного чітко специфічного тесту для цього захворювання. З 1940 р. використовують діагностичні критерії ревматизму (Киселя—Джонса), що постійно переглядаються АРА і АКА. Останній перегляд критеріїв відбувся в 2002—2003 pp., і в цій модифікації вони рекомендовані ВООЗ для діагностики ГРГ (табл. 37).

Ознаки попередньої інфекції (і-гемолітичним стрептококом групи А:
• позитивна культура із зіва або стрептококовий антиген-тест;
• підвищені стрептококові антитіла;
• недавно перенесена скарлатина.
У разі позитивного результату дослідження на виявлення ознак попередньої стрептококової інфекції наявність двох великих або одного великого і двох малих критеріїв з високою ймовірністю вказують на ГРГ.
Найнадійнішим підтвердженням попередньої стрептококової інфекції є виявлення підвищених титрів антистрептококових антитіл. Важливо пам’ятати, що підвищення титрів антистрептококових антитіл спостерігають протягом першого місяця від початку захворювання. Воно зберігається протягом З міс., а через 4—6 міс. титри знижуються.
Тривала субфебрильна температура при нормальних показниках крові виключає діагноз активного ревматизму.
Установити діагноз ревматизму допомагає аналіз таких синдромів.
1. Клініко-епідеміологічний синдром
• анамнестично чітко виявлена стрептококова інфекція перед появою перших симптомів ревматизму;
• повторні носоглоткові інфекції;
• "стрептококове" оточення хворого (у безпосередній близькості від хворого): у сім’ї, побуті, школі, на виробництві.
2. Клініко-імунологічний синдром
А. Клінічні показники: незрозуміла затримка відновлення бадьорості, повної працездатності після носоглоткової інфекції; невластиві раніше для пацієнта стомлюваність після звичної роботи, пітливість, легкий субфебрилітет, артралгія, легке серцебиття після звичайного навантаження.
Б. Лабораторні показники: співвідношення ОІР (за Іоффе) і специфічної сенсибілізації до стрептокока (титри АСЛ-О, АСГ, АСК); поява в крові стрептококового антигену і стрептококових антитіл, антигенів стрептококів і серцевого м’яза, які реагують перехресно, негативна динаміка альбумінів і глобулінів крові; збільшення ШОЕ; поява в крові С-реактивного протеїну; підвищення ДФА і серомукоїду; негативна динаміка показників.
3. Кардіоваскулярний синдром
А. Суб’єктивні показники (див. "Клініко-імунологічний синдром").
Б. Об’єктивні показники виявляють під час аускультації і фонокардіографії (ослаблення І тону, шуми під час систол і діастол; поява III і IV тонів, акцент тощо); дані ЕКГ, рентгенокімографії, фазової структури систоли; підвищення проникності капілярів. Динаміка показників.
Диференціальна діагностика
У класичних випадках діагноз ГРГ не становить труднощів, однак наявність лише одного з основних критеріїв (кардит, поліартрит або хорея) часто призводить до гіпердіагностики ГРГ і диктує потребу виключати інші захворювання, оскільки діагноз ревматизму нерідко необґрунтовано встановлюють хворим на реактивний артрит, ювенільний ревматоїдний артрит, геморагічний васкуліт, саркоїдоз, неспецифічні запальні і дистрофічні захворювання серцевого м’яза, а також за наявності у хворих вогнищ хронічної інфекції з вторинними рефлекторними дисциркуляторними та інфекційно-алергійними проявами з боку серця і судин.
До особливостей синдрому ураження міокарда ревматичної етіології (синдром первинного ревмокардиту) належать:
• хронологічний зв’язок захворювання з носоглотковою стрептококовою інфекцією; існування латентного періоду тривалістю від 10 днів до 2 тиж. між закінченням попередньої інфекції і перших клінічних проявів ревмокардиту;
• виникнення захворювання переважно в дитячому і юнацькому віці (7—15 років);
• гострий або підгострий початок;
• часте виявлення поліартриту або поліартралгії як початкових проявів хвороби;
• відсутність активних кардіальних скарг (про них дізнаються лише завдяки цілеспрямованому розпитуванню хворого);
• відносно часте поєднання міокардиту, вальвуліту, перикардиту;
• значна динаміка симптомів запального ураження серця;
• чітка кореляція вираженості клінічних проявів ревматизму з лабораторними показниками активності ревматичного процесу.
Для запального ураження міокарда неревматичної етіології (неревматичний міокардит) характерні такі особливості:
• наявність хронологічного зв’язку захворювання з гострою носоглотковою інфекцією (найчастіше вірусної етіології, загостренням хронічного тонзиліту);
• короткий (менше ніж 5—7 днів) або взагалі відсутній латентний період між клінічними проявами носоглоткової інфекції і початком кардиту;
• часта наявність алергійного синдрому у вигляді кропив’янки, вазомоторного риніту і кон’юнктивіту, медикаментозної непереносимості та ін.;
• розвиток захворювання в молодому, середньому і літньому віці, найчастіше — в осіб середнього віку;
• відсутність артриту; виражені артралгії трапляються рідко;
• активні кардіальні скарги (біль у ділянці серця, серцебиття, задишка, порушення серцевого ритму);
• поступовий розвиток захворювання без виражених змін лабораторних показників активності процесу;
• відсутність або слабка вираженість лабораторних показників активності за наявності симптомів вираженого кардиту;
• патологічні зміни ЕКГ (порушення ритму, провідності, реполяриза- ційні порушення);
• повільна динаміка клінічних і електрокардіографічних змін під впливом протизапальної терапії.
У разі нечіткого зв’язку стрептококової інфекції з розвитком кардиту потрібно виключити інші захворювання серця, такі, як вірусний міокардит (наприклад, спричинений вірусом Коксакі В), пролапс мітрального клапана (особливо за наявності гіпермобільного синдрому, що характеризується надлишковою рухливістю суглобів та інших похідних сполучної тканини, у тому числі хорд клапанного апарату), інфекційний ендокардит і міксома серця.
Симптоми невротизації нерідко відзначають при ідіопатичному пролапсі мітрального клапана, якому властиві такі ознаки:
• частіше зустрічається у дівчат і молодих жінок;
• фенотипові особливості хворих (астенічний тип будови тіла, наявність ознак дисплазії сполучної тканини тощо);
• характерна аускультативна симптоматика (вислуховується клацання відкриття мітрального клапана в середині систоли і пізній систолічний шум у зоні проекції мітрального клапана);
• систолічний шум краще вислуховується в положенні стоячи, посилюється після фізичного навантаження, значно зменшується в положенні лежачи;
• дані ехокардіографії: пролабування задньої, рідше передньої або обох мітральних стулок.
Для інфекційного ендокардиту характерні:
• в анамнезі (останні дані) різні медичні маніпуляції (переважно стоматологічні), які супроводжуються бактеріемією, або гнійні інфекції та інфіковані травми;
• тривала інтермітивна гарячка з ознобом, профузним потінням, практично ніколи не усувається повністю протизапальними засобами;
• прогресивна слабкість, анорексія, швидка втрата маси тіла (до 10—15 кг);
• при первинній формі інфекційного ендокардиту значно частіше спостерігають ізольоване ураження аортального клапана з більш швидким розвитком клапанної регургітації. При розвитку інфекційного ендокардиту на мітральному клапані, на відміну від ревматичної мітральної регургітації, досить рано з’являються симптоми застійної серцевої недостатності — спочатку в малому колі кровообігу, що зумовлено грубою деструкцією клапанних структур з розвитком перевантаження лівих відділів серця;
• часті й ранні прояви — тромбоемболії різної локалізації (нирки, селезінка, мозок тощо);
• високоспецифічні периферійні ознаки (симптом Лукіна—Лібмана, вузлики Ослера);
• прогресивна анемія, виражене і стійке зрушення лейкоцитної формули вліво, гіпер-у-глобулінемія, поява ревматоїдного фактора;
• позитивна гемокультура;
• дані ехокардіографії: вегетації на клапанах і хордах, перфорації або розриви стулок клапанів, розриви хорд, міокардіальні абсцеси, клапанна ре- гургітація.
Для диференціальної діагностики ГРГ і гіпертрофічної кардіоміопатії або міксоми серця проводять ехокардіографічне дослідження.
Іноді в процесі обстеження хворого виникає потреба провести диференціальну діагностику з ураженням серця при антифосфоліпідному синдромі, що характеризується своєрідним симптомокомплексом:
• артеріальні й/або венозні тромбози будь-якої локалізації;
• різні форми акушерської патології (звичне невиношування вагітності, тяжка прееклампсія й еклампсія, внутрішньоутробна загибель плода);
• клапанні вади серця, інфаркт міокарда;
• неврологічні прояви: хорея, судоми, ішемічні ураження мозку;
• ниркова недостатність, нефрогенна артеріальна гіпертензія;
• мармурова шкіра (сітчасте ліведо), трофічні виразки гомілки;
• тромбоцитопенія (< 150 • 109/л), гемолітична анемія;
• високий рівень антифосфоліпідних антитіл (антитіла до кардіоліпіну, вовчаковий антикоагулянт, антинуклеарний фактор).
У розмежуванні ГРГ і неспецифічного аортоартериту (хвороби Такаясу) допомагають властиві останньому непритомні стани, минущі парестезії, кульгавість у молодих жінок, судинні шуми, асиметрія або відсутність пульсу (частіше — у зоні ліктьової, променевої й сонної артерій), різні показники артеріального тиску на правій і лівій кінцівках (> 10 мм рт. ст. на плечових артеріях). Діагноз аортоартериту верифікують за допомогою ангіографії (звуження або оклюзія аорти, її розгалужень або великих артерій верхніх і нижніх кінцівок).
Диференціальний діагноз ревматизму (особливо в разі затяжного ревмокардиту) слід проводити з функціональними захворюваннями серцево-судинної системи (функціональною кардіопатією, нейроциркуляторною дистонією, неврозом серця). Для цієї групи захворювань характерні такі симптоми:
• попередня вегетативно-ендокринна дисфункція;
• зв’язок захворювання зі стресом;
• поступовий початок захворювання;
• астеноневротичний тип кардіальних скарг (відчуття завмирання, зупинки серця, нестачі повітря тощо);
• численність і яскравість суб’єктивних відчуттів за відсутності об’єктивних даних, що свідчать про ураження серця;
• періодичний вегетосудинний криз;
• відсутність сформованої вади серця, незважаючи на наявність в анамнезі численних "атак ревматизму";
• відсутність лабораторних ознак запальної активності;
• відсутність ефекту від застосування нестероїдних протизапальних препаратів (НПЗП) і поліпшення стану на тлі застосування седативних препаратів і транквілізаторів;
• погіршення стану при лікуванні глюкокортикостероїдами;
• ефект від симпатолітичних засобів і р-адреноблокаторів;
• доброякісність перебігу (серцева недостатність і кардіомегалія не розвиваються).
Привертає до себе увагу виражений дисонанс між великою кількістю скарг і незначною клінічною симптоматикою. Об’єктивне дослідження серця у цих пацієнтів нерідко (близько 70% випадків) виявляє функціональний шум систоли; відзначають виражену лабільність пульсу й артеріального тиску. На ЕКГ часто реєструють скороминущі зміни кінцевої частини шлуночкового комплексу у вигляді сплощення або інверсії зубця Г, які (за відсутності міокардіодистрофії) мають позитивну динаміку в разі проведення медикаментозних проб з калію хлоридом або пропранололом. Ваду серця у цих хворих виявити не вдається.
При повторному ревмокардиті на тлі сформованої вади серця (часто багатоклапанної) у деяких випадках доводиться виключати інфекційний ендокардит і тяжкий прогресивний міокардит автоімунної природи.
Найбільш істотним для діагнозу інфекційного ендокардиту слід вважати одночасну наявність інфекційного процесу й ураження серця. Гарячковий перебіг хвороби ("немотивована" тривала температура тіла) із синдромом інтоксикації, виявлення клапанних вад, тромбоемболічного синдрому, ураження інших органів і систем (імунокомплексний гломерулонефрит, гепатит, васкуліт), значне збільшення ШОЕ, повторне виявлення позитивної гемокультури, виявлення вегетації на клапанах серця при ехокардіографії, позитивний ефект тривалої терапії антибіотиками дають змогу діагностувати інфекційний ендокардит.
Наявність у хворих кардіомегалії, тяжких порушень ритму і провідності, прогресивної недостатності кровообігу з урахуванням даних рентгенологічного і ехокардіографічного дослідження дають підстави запідозрити кардіоміопатію.
У хворих на системний червоний вовчак розвиток підгострого мігрувального поліартриту, ураження серця у вигляді міокардиту, ендокардиту Лібма- на—Сакса, перикардиту та інших полісерозитів нагадують ГРГ. Найчастіше уражаються малі суглоби кистей (променево-зап’ясткові, надп’ятково-гомілкові), але можуть страждати і великі, причому припухлість суглобів частіше зумовлена набряком навколосуглобових тканин, рідше — синовітом. У частини хворих може розвинутися деформація дрібних суглобів (веретеноподібні пальці), яка супроводжується м’язовими атрофіями, стійкою міалгією, міозитом. Рентгенологічно виявляють епіфізарний остеопороз, а в деяких випадках — асептичний некроз головок стегнових кісток, чого немає при ревматичному поліартриті. Ендокардит при системному червоному вовчаку, як правило, не поширюється на клапанний апарат, тому не ускладнюється розвитком серцевої вади.
Установленню правильного діагнозу сприяє поява еритематозних висипок на шкірі, особливо в ділянці виличних дуг і спинки носа ("метелик"), а також еритеми на підборідді і в надбрівних ділянках, виявлення в крові вов- чакових клітин, антинуклеарних антитіл у високому титрі і антитіл до двоспіральної ДНК. Ефект від НПЗП відзначають лише на початку захворювання, виключно при суглобових варіантах. Він менше виражений і не стійкий, як при ревматичному поліартриті, тому основним методом лікування є використання глюкортикоїдів та імунодепресантів.
При склеродермічних артритах суглобовий синдром є одним із початкових ознак захворювання. Відзначають ураження серця, переважно міокарда, рідше — ендокарда і перикарда, що може нагадувати ГРГ. На відміну від останньої, при системній склеродермії переважають ознаки періартриту і сухо-жилково-м’язового синдрому. Крім того, ранньою ознакою є синдром Рейно, а надалі з’являються характерні зміни шкіри у вигляді щільного набряку або індурації, дисфагія, що не характерна для ГРГ. Ефект від застосування НПЗП виражений менше, ніж при ревматичному поліартриті.
Гострий подагричний артрит на початку захворювання також може нагадувати ревматичний артрит (поліартрит). Водночас подагричному артриту не передує ангіна, його діагностують у чоловіків віком понад 30 років, часто після погрішностей у дієті (споживання їжі, багатої на пурини) і вживання алкоголю, після значних фізичних навантажень. Починається раптово у вигляді нападу, уражається найчастіше плесно-фаланговий суглоб великого пальця стопи, рідше — суглоби склепіння стопи, надп’ятково-гомілковий, колінний, дуже рідко — променево-зап’ястковий, ліктьовий, суглоби кисті. Характерно, що біль у суглобі починається або посилюється вночі. Запальний набряк нерідко поширюється за межі ураженого суглоба. Напад триває 3—10 днів, потім усі симптоми захворювання повністю зникають і відновлюється нормальна функція суглобів, що типово і для ревматичного поліартриту в разі залучення кількох середніх або великих суглобів. При подагрі може сформуватися вада серця, частіше мітральна.
Ревматичний поліартрит, що є класичним прикладом реактивного артриту, потребує диференціальної діагностики з іншими формами реактивних артритів. На відміну від реактивних артритів, пов’язаних з кишковою інфекцією та інфекцією сечових і статевих органів, для хворих на ревматичний поліартрит не характерне носійство НІ_А-В27-антигену.
Клінічними особливостями ревматичного артриту є:
1) хронологічний зв’язок з перенесеною гострою стрептококовою інфекцією;
2) розвиток частіше при первинному ревматизмі;
3) ураження переважно великих суглобів;
4) множинність ураження суглобів;
5) мігрувальний характер артриту;
6) гострий або підгострий характер запалення;
7) швидкий (протягом 3—5 днів) ефект від лікування НПЗП.
Дуже важко відрізнити ГРГ від постстрептококового реактивного артриту, що може розвинутися у підлітків і молодих людей після стрептококової інфекції. У такому разі потрібні ретельне кардіологічне обстеження і спостереження за хворими впродовж не менше двох років.
При хворобі Рейтера ексудативні явища в уражених суглобах тривають дуже довго, супроводжуються сильним болем. Якщо уражаються малі суглоби, то симетричності не відзначають. Крім того, спостерігають ураження шкіри, нігтів, лімфаденопатію. При рентгенологічному дослідженні суглобів виявляють остеопороз навколосуглобових ділянок кісток, а в разі тривалого перебігу захворювань можливе утворення кісткових ерозій. Діагностику полегшує поява раніше від артриту або одночасно з ним ураження очей, частіше за типом кон’юнктивіту, а також уретриту. Крім того, можуть бути явища кератодермії або псоріазоформні зміни шкіри, зрідка — оніхолізис. Дослідження виділень із сечівника дають змогу виявити хламідії, у крові — антитіла до них. У таких хворих у крові нерідко виявляють антиген HLA-B27. Ефект від застосування НПЗП менше виражений, ніж при ревматичному поліартриті, і нестійкий. Для санації сечової і статевої систем використовують антибіотики (тетрациклін, макроліди). Однак перший курс може бути неефективним, тоді проводять повторний курс антибіотикотерапії, призначають імуно-корекцію і комплексну медикаментозну терапію.
Хворі з неврозом серця емоційно скаржаться на стан серця, однак об’єктивні дослідження патології не виявляють. Інколи відзначають такі порушення, як тахікардія, екстрасистолія, які усуваються седативними засобами і транквілізаторами, іноді р-адреноблокаторами.
У хворих на тиротоксикоз констатують поганий сон, дратівливість, підвищену пітливість, серцебиття, схуднення, субфебрильну температуру, очні симптоми. При об’єктивному дослідженні виявляють тахікардію, голосні тони, підвищення систолічного і пульсового тиску. Для підтвердження діагнозу важливо провести дослідження щитоподібної залози за допомогою радіоактивного йоду і визначити рівень гормонів щитоподібної залози.
Хронічну туберкульозну інтоксикацію діагностують частіше в дитячому, підлітковому і юнацькому віці. Діагноз її ґрунтується на ретельно зібраному анамнезі (контакт із туберкульозним хворим), наявності збільшених бронхо-легеневих лімфатичних вузлів, які виявляють рентгенологічно, і позитивних туберкулінових пробах.
Складніше проводити диференціальну діагностику ревматичного поліартриту і інфекційно-алергійної форми туберкульозного поліартриту Понсе, хоча остання трапляється рідко. Клінічна картина цієї форми захворювання здебільшого відповідає реактивному поліартриту, але, на відміну від останнього й ревматичного поліартриту, відзначають переважне ураження малих суглобів, у деяких хворих — із тривалим стійким перебігом. Характерна невелика припухлість і болючість у суглобах, причому відзначають паралелізм між суглобовими проявами й активністю інших туберкульозних фокусів (у легенях, сечостатевій сфері та ін.). Рентгенологічне дослідження суглобів змін не виявляє. При стиханні туберкульозного процесу у внутрішніх органах під впливом специфічної терапії всі суглобові явища зникають. Для діагнозу крім виявлення туберкульозу легень або лімфатичних вузлів і позитивного ефекту від застосування протитуберкульозних засобів мають значення різко позитивні реакції Манту і Пірке, визначення антитіл до збудника туберкульозу. На відміну від ревматичного поліартриту при туберкульозному поліартриті Понсе відзначають стійкість до звичайної антиревматичної терапії.
Псоріатичний артрит (поліартрит) доводиться диференціювати із ревматичним, якщо суглобові прояви передують шкірним змінам (у 15—20% випадків). У початковій стадії захворювання може проявлятися моно-, оліго- або поліартритом (нерідко несиметричним), з переважним ураженням дистальних міжфалангових суглобів кистей, іноді розвивається однобічний сакроілеїт і спондилоартрит, чого не спостерігають при ревматичному поліартриті. Під час обстеження привертає до себе увагу дифузна припухлість навколосуглобових тканин і малиновий колір шкіри пальців рук і ніг (пальці у вигляді сардельок). Відзначають осьове ураження відразу двох-трьох суглобів пальців, характерне для цієї форми поліартриту. Перебіг псоріатичного поліартриту може бути різним — як минуще запалення суглоба, так і стійкі форми хвороби, торпідні до лікувальних заходів, у тому числі до нестероїдних протиревматичних препаратів. Кортикостероїди, особливо у високих дозах, іноді дають парадоксальний ефект — генералізацію шкірного процесу й наростання активності суглобового захворювання.
Геморагічний васкуліт може розпочатися з поліартриту, який за клінічними проявами не відрізняється від ревматичного, з розвитком абдомінального синдрому, змінами в сечі й наявністю високих титрів стрептококових антитіл. При геморагічному васкуліті зазвичай уражаються великі суглоби, характерні летючість і симетричність ураження, а нейтрофільний лейкоцитоз і гарячка також симулюють ГРГ. Подальша поява типової геморагічної висипки, пурпури, що пальпується, або симптому ягоди калини, іноді сверблячих папул, які перетворюються на геморагії на розгинальних поверхнях кінцівок, частіше на ногах, допомагають установити правильний діагноз. Ефект від НПЗП менше виражений і нестійкий, іноді при тяжких формах з абдомінальним синдромом доводиться вводити (внутрішньовенно) 200—800 мг метилпреднізолону (урбазону).
Для бруцельозного поліартриту характерне ураження крижово-клубового з’єднання (сакроілеїт) і зв’язкового апарату, рідше — ураження хребта.
У діагностиці допомагає епідеміологічний анамнез, характерна хвилеподібна гарячка, збільшення печінки й селезінки, часте залучення до процесу периферійних нервів (неврит, радикулоневрит), суглобових сумок (бурсит), сухожилкових піхв (тендовагініт).
На відміну від ревматичного при бруцельозному поліартриті спостерігають лейкопенію з відносним лімфомоноцитозом. Важливе діагностичне значення мають позитивні результати серологічних проб із сироваткою крові і з рідиною, отриманою внаслідок пункції суглоба (реакції Райта і Гаддлсона), внутрішньошкірної проби Бюрне.
Підтвердити діагноз можуть позитивні результати лікування специфічною вакциною, левоміцетином, тетрацикліном і слабкий нестійкий ефект від застосування протиревматичних препаратів.
Артрит, кардит, ураження ЦНС (енцефаліт) і шкіри (хронічна мігрувальна еритема) характерні для лаймської хвороби, збудником якої є трепонема Borrelia burgdorferi, що передається при укусі кліща. Для диференціальної діагностики потрібні дані анамнезу і серологічний аналіз на антитіла до Borrelia burgdorferi.
На відміну від анулярної еритеми при ГРГ кліщова мігрувальна еритема, що є патогномонічною ознакою ранньої стадії Лаймської хвороби, зазвичай досягає великих розмірів (до 20 см у діаметрі), у дітей частіше з’являється в ділянці голови й обличчя, перебігає зі свербежем і регіонарною лімфадено- патією.
При вузлуватій еритемі, яка нерідко розвивається після стрептококової інфекції і перебігає із суглобовим синдромом, серцевої патології у вигляді вальвуліту не виявляють. Не посилюється тяжкість клапанної патології і при виникненні вузлуватої еритеми у хворих на ХРХС. Таким чином, не заперечуючи можливості розвитку даного синдрому у хворих з вірогідним ревматичним анамнезом, слід зауважити, що вузлувата еритема не є віддзеркаленням активності ревматичного процесу і не характерна для ГРГ.
Значно зменшують упевненість у діагнозі "ревматизм" такі симптоми:
1) шум у серці, виявлений у віці до 1 року;
2) ураження нових суглобів через 1—2 міс. без суттєвого послаблення процесу в раніше уражених суглобах;
3) три або більше нападів артриту або кардиту без формування вади серця;
4) ранкова скутість в анамнезі або статусі;
5) тремор пальців рук у позі Ромберга;
6) збільшення щитоподібної залози.
У діагностиці і диференціальній діагностиці ГРГ часто виникають труднощі, пов’язані з інтерпретацією результатів досліджень, спрямованих на підтвердження носоглоткової інфекції, що спричинена (3-гемолітичним стрептококом групи А і передує розвиткові захворювання. Правильно трактувати отримані дані допомагають такі основні положення:
1. Позитивна А-стрептококова культура, виділена із зіва хворого, може бути як підтвердженням активної інфекції, так і віддзеркаленням безсимптомного носійства даного мікроба.
2. Негативні результати мікробіологічного дослідження, як і негативні дані тесту швидкого визначення антигену, не виключають активної А-стрептококової інфекції.
3. Діагностична значущість дослідження протистрептококового імунітету підвищується при одночасному визначенні декількох типів антитіл (антистрептолізин-О, антистрептокіназа, антистрептогіалуронідаза, антидезоксирибонуклеаза-В).
4. У пацієнтів з уповільненим ревмокардитом або "ізольованою" хореєю титри протистрептококових антитіл можуть бути нормальними.
5. Рівень перелічених антитіл може підвищуватися після носоглоткових інфекцій, спричинених р-гемолітичними стрептококами групи С або G, що не мають стосунку до ГРГ.
Перебіг та ускладнення. Можна виділити п’ять варіантів перебігу ревматичного запалення.
Гострий перебіг характеризується яскравими, бурхливими клінічними проявами (гострий початок, висока гарячка, поліартрит з вираженим ексудативним компонентом, ревмокардит, полісерозит, інші вісцерити), для яких характерна зворотна динаміка через 2—3 міс. від початку захворювання на тлі протиревматичної терапії. Відповідає III ступеню активності, властивий первинному ревматизму.
Підгострий перебіг характеризується тривалістю від 3 до 6 міс., початок захворювання зазвичай гострий або помірно виражений, ознаки активності процесу спочатку наростають, а надалі відзначають їхній спад. Вираженість і мінливість клінічних симптомів менші, ніж при гострому варіанті перебігу. Активність процесу відповідає II (частіше) або III ступеню. Нерідко в клінічній картині на перший план виступає тяжкий ревмокардит. Ефект від протиревматичної терапії недостатньо чіткий і швидкий.
Безперервно-рецидивний перебіг характеризується поверненням клінічних і лабораторних ознак хвороби на тлі ревматичного процесу, який ще не затух, супроводжується панкардитом, полісерозитом, васкулітом, олігоартритом, гарячкою, неповною відповіддю на протиревматичну терапію, поганим прогнозом. Цей варіант перебігу трапляється рідко. Ступінь активності процесу - II—III.
Затяжний перебіг характеризується тривалістю понад 6 міс., клінічні симптоми розвиваються поступово, їх ознаки нечіткі, малорухливі, ступінь активності — I—II, перебіг монотонний, без спадів і наростання активності процесу. Відповідь на протиревматичну терапію слабовиражена, нестійка.
Латентний перебіг характеризується відсутністю явних початкових клінічних ознак хвороби, лабораторна активність не виявляється, але поступово прогресує продуктивне запалення, наслідком якого є вада серця. Діагноз установлюють ретроспективно, після виявлення вади серця, що формується, або вже сформованої, і при хірургічній корекції вади на підставі гістологічних даних.
У разі несвоєчасного неадекватного лікування перебіг ревматичної гарячки може ускладнитися формуванням вади серця, вираженим міокардіосклерозом з розвитком аритмії і серцевої недостатності.
Тривалість атаки ревматичної гарячки у хворих на кардит коливається залежно від тяжкості перебігу захворювання від 8 до 27 тиж., що більше, ніж у хворих без кардиту (9—16 тиж.). При цьому нормалізація температури тіла і лабораторних ознак активності ГРГ може настати в умовах збереження запального процесу в міокарді.
У переважної більшості осіб молодого віку спостерігають генералізований характер ураження суглобового апарату з високим ступенем активності, тоді як ураження клапанних структур серця виявляють лише в 33% обстежених. При цьому переважно формується недостатність мітрального клапана. Останніми роками відзначено збільшення частоти формування пролапсу мітрального клапана після як первинної, так і повторних ревмоатак. За результатами клінічних спостережень деяких авторів, цей дефект мітрального клапана виявляють приблизно у 27% хворих на ГРГ.
Особливостями перебігу ревматизму в дорослих осіб є збільшення частоти пацієнтів із субклінічним або млявим характером перебігу. При цьому початкові клінічні ознаки виявляють лише у частини хворих, ревматичний процес трансформується в хронічну форму. В оболонках серця спостерігають редукований характер запальних реакцій з формуванням у 40—45 % осіб вад серця після першої ревмоатаки.
Безпосередня загроза життю хворого від ГРГ з’являється дуже рідко і лише в дитячому віці у зв’язку з дифузним ураженням міокарда і розвитком тяжкої серцевої недостатності.
Вада серця після першої атаки ГРГ з’являється у кожного третього хворого. Формування вад серця відбувається протягом 3—12 міс. від початку
ГРГ. Мітральна недостатність може розвинутися через 3,5 місяця, аортальна — через 4,5 місяця.
Лікування
Найобґрунтованішою є триетапна система лікування ревматизму: перший етап — тривале (4—6 тиж.) стаціонарне лікування в активній фазі; другий етап — санаторне або санаторно-курортне лікування в після- лікарняний період, третій етап — диспансерне спостерігання в умовах поліклініки із застосуванням біцилінотерапії. Лікувати ревматизм слід розпочинати у перші години або дні від початку захворювання, тому що в цій стадії зміни сполучної тканини серця та інших органів (фаза мукоїдного набрякання) ще зворотні. Лікування має бути комплексним, адекватним і суворо індивідуальними.
Усі хворі на ГРГ повинні бути госпіталізовані для уточнення діагнозу і визначення лікувальної тактики, яка включає етіотропну (антистрептококову), патогенетичну (антиревматичну) і симптоматичну терапію, а також реабілітаційні заходи.
Режим залежить від наявності ревмокардиту і ступеня активності процесу. Протягом перших 2—3 тиж. хвороби показаний ліжковий режим, але за відсутності кардиту і в разі стихання артриту режим можна дещо пом’якшити. Відмінити ліжковий режим можна лише тоді, коли показники гострої фази залишаються в нормі або близькими до неї протягом 2 тиж. (ШОЕ нижче за 25 мм/год, С-реактивний протеїн у нормі). Хворим на поліартрит і хорею без кардиту ліжковий режим не призначають. До моменту виписування, тобто через 40—50 днів, хворий має бути переведений на вільний режим.
Дієта повинна відповідати столу № 10, містити білків не менше ніж 1 г на 1 кг маси тіла, кухонної солі не більше ніж 3—6 г на добу, бути збагаченою фруктами і овочами, які містять вітамін С і солі калію.
Медикаментозна терапія полягає в призначенні антибіотиків, до яких чутливий р-гемолітичний стрептокок групи А, НПЗП, глюкокортикостероїдів, амінохінолінових сполук, вітамінів, препаратів, що поліпшують метаболічні процеси в міокарді, і ліків для проведення симптоматичної терапії.
Антибактеріальні засоби використовуються для ліквідації вогнища стрептококової інфекції в носовій частині глотки. Донині стрептокок залишається високочутливим до антибіотиків групи пеніциліну. Починають терапію з курсу бензилпеніциліну в добовій дозі від 1,5 млн до 4 млн ОД у вигляді внутрішньом’язових ін’єкцій протягом 10—14 днів або бензатину бензилпеніциліну в дозі 2,4 г на добу 1 раз на 3 тиж. За відсутності чинників ризику (обтяжена спадковість, несприятливі соціально-побутові умови) можна використовувати 10-денний курс пероральних препаратів групи пеніциліну: фе- ноксиметилпеніцилін 0,5—1,0 г 4 рази на добу, ампіцилін 0,5 г 4 рази на добу, амоксицилін 0,5 г 3 рази на добу або 1,0 г 2 рази на добу. Кращим із наведених препаратів є амоксицилін, оскільки він не поступається за ефективністю феноксиметилпеніциліну і ампіциліну, але володіє більшою біо- доступністю і меншою мірою зв’язується із сироватковими білками. Можна призначити цефалоспорини І покоління (цефалексин, цефрадин, цефадроксил 0,5 г 4 рази на добу) або II покоління (цефаклор, цефуроксим 0,25 г 3 рази на добу).
У разі непереносимості препаратів пеніцилінового ряду використовують антибіотики групи макролідів: еритроміцин 0,25—0,5 г 4 рази на добу або препарати нового покоління (азитроміцин 0,5 г у першу добу, далі — 2—5-а доба — по 0,25 г 1 раз на добу, курс — 5 діб; кларитроміцин 0,25 г 2 рази на добу, курс — 5—7 діб, рокситроміцин 0,15 г 2 рази на добу, курс — 10 діб). Ці антибіотики високоактивні щодо стрептокока і здатні створювати високу концентрацію у вогнищі інфекції. Для санації стрептококової інфекції у хворих на ГРГ можна також застосовувати лінкоміцин по 0,5 г 3—4 рази на добу, кліндаміцин по 0,15—0,45 г 4 рази на добу, мідекаміцин у дозі 1,2 г на добу впродовж 10 днів.
Не рекомендується лікувати хворих на ГРГ тетрацикліном, левоміцетином (хлорамфеніколом), фторхінолонами, сульфаніламідами, оскільки до цих препаратів р-гемолітичний стрептокок мало чутливий або повністю резистентний.
Після закінчення лікування антибіотиками короткої дії відразу розпочинають вторинну профілактику ревматизму шляхом внутрішньом’язового введення бензатинпеніциліну (препарату пеніциліну пролонгованої дії) або біциліну-5.
Провідну роль у патогенетичному лікуванні ревматичного процесу відіграють НПЗП, які призначають при ревматичному артриті, хореї, ревмокардиті легкого і середнього ступеня тяжкості, легкого і помірного ступеня активності, при підгострому, затяжному і латентному варіантах перебігу. Перевага надається препаратам з групи індолоцтової (індометацин) і арилоцтової кислот (вольтарен). Початкова доза препаратів становить 150 мг на добу в період стаціонарного лікування протягом 1 міс., а потім дозу знижують. Можна також призначати ацетилсаліцилову кислоту в дозі 3,0—4,0 г на добу або ібупрофен по 800—1200 мг на добу також з подальшим зниженням дози до підтримувальної. Для зменшення частоти гастроінтестинальних ускладнень застосовують ЦОГ-2-селективні (мелоксикам по 7,5—15 мг на добу) або ЦОГ-2-високоселективні (целекоксиб по 200—400 мг на добу) НПЗП. Високу протизапальну активність при лікуванні ревматичних захворювань показав новий препарат ацеклафенак (аертал) — похідне фенілоцтової кислоти, який має ефективність, як і НПЗП, але значно меншу ульцерогенність. НПЗП мають виражену протизапальну активність, протягом 10—15 днів приводять до зникнення гарячки, болю в суглобах, задишки, серцебиття, нормалізації ЕКГ і показників гострої фази. Загальна тривалість протизапальної терапії має становити 9—12 тиж.
Механізми дії НПЗП:
• зменшення проникності капілярів, обмеження ексудативного прояву запального процесу;
• стабілізація лізосом, що запобігає виходу в цитоплазму і в позаклітинний простір лізосомних гідролаз, здатних ушкоджувати тканини;
• гальмування утворення макроергічних фосфатів (АТФ), що призводить до пригнічення запального процесу;
• гальмування синтезу та інактивація медіаторів запалення, зокрема простагландинів;
• модифікація субстратів запалення, що запобігає їх реакції з ушкоджувальними чинниками;
• цитостатична дія, що призводить до гальмування проліферативної фази запалення і зменшує склеротичний процес;
• анальгезивна і жарознижувальна дія, зумовлена пригніченням медіаторів запалення (брадикінін, простагландини), які спричинюють відчуття болю і гарячки;
• зменшення агрегації тромбоцитів, що позитивно впливає на мікроциркуляцію.
Прямим показанням для застосування глюкокортикостероїдів є тяжкий, що становить загрозу для життя, кардит, активність процесу максимального, а в деяких випадках — помірного ступеня з вираженим ексудативним компонентом запалення, а також інші значні системні прояви, які не піддаються лікуванню НПЗП. Найчастіше призначають преднізолон, а при оборотному ревмокардиті на тлі вади серця — тріамсинолон. Преднізолон призначають у початковій дозі 0,7—0,8, максимально — 1,0 мг на 1 кг маси тіла, зазвичай не більше ніж 20—30 мг на добу. Терапевтичну дозу призначають протягом 2 тиж., а потім знижують по 2,5 мг один раз на 5—7 днів до повної відміни препарату. При зниженні дози преднізолону потрібно призначити НПЗП для продовження протизапального лікування до 9—12 тиж. Відміна лікування в більш ранні терміни призводить до повернення клінічних і лабораторних ознак хвороби, тобто розвитку так званого рибаунд-синдрому, що спричиняє за собою подовження атаки до 7 міс. і більше.
Оскільки глюкокортикощи впливають на водно-сольовий обмін, до комплексного лікування включають препарати калію (панангин, аспаркам, калію оротат), при затриманні рідини в організмі — антагоністи альдостерону (аль- дактон, верошпірон по 6—8 таблеток на добу), сечогінні препарати (фуросемід по 40—80 мг на добу та ін.). Щоб запобігти зниженню функціональної активності кори надниркових залоз, обов’язково призначають стимулятори цих залоз — етимізол, кальцію пантотенат.
У хворих із затяжними і безперервнорецидивними формами ГРГ глюкокортикостероїди поєднують з амінохінолоновими препаратами, які є слабкими імунодепресантами, стабілізаторами лізосомальних мембран, за рахунок чого зменшується ушкоджувальна дія протеолітичних лізосомальних ферментів. Використовують делагіл по 0,25 г 2 рази на добу або плаквеніл по 0,2 г 2 рази на добу протягом місяця, а потім — по 1 таблетці на ніч, тривало — до 6—12 міс.
Метаболічна терапія є компонентом комплексного лікування ревматизму. Призначають великі дози вітаміну С (0,3 г 3 рази на добу протягом 1—1,5 місяця, а далі — у половинній дозі до 12 тиж.), рибоксин по 0,2—0,4 г 3 рази на добу, предуктал по 35 мг 2 рази на добу, нандролон по 1 мл внутрішньом’язово (10 ін’єкцій на курс). Ці препарати поліпшують метаболічні процеси в міокарді, сприяють активізації синтезу білка, мають антиоксидантну активність.
Симптоматичні засоби застосовують у разі розвитку ускладнень ГРГ. При розвитку недостатності кровообігу призначають інотропні неглікозидні засоби (дофамін, глюкагон), малі дози серцевих глікозидів (корглікон, строфантин, дигоксин), сечогінні засоби, препарати калію, при розвитку аритмій — антиаритмічні препарати.
За показаннями призначають гіпербаричну оксигенацію, еферентні методи лікування (гемосорбція, плазмаферез).
За наявності проявів малої хореї додатково до основної терапії призначають:
• ноотропні препарати — пірацетам 0,2—0,4 г 2 рази на добу, курс — до 2 міс.;
• транквілізатори — ксанакс 0,25 мг 2 рази на добу, 10—14 діб або
• нейролептики (сонапакс, мелерил) — дошкільникам 10—20 мг на добу, школярам — 20—30 мг на добу протягом 10—14 діб.
У лікуванні хворих на ревматизм важливе значення має проведення санації хронічного вогнища інфекції. При високій активності ревматичного процесу санацію слід проводити після зниження температури тіла до 37,0— 37,2 °С, нормалізації гемодинаміки, показників лейкоцитозу, ШОЕ, поліпшення загального стану хворого. Санацію вогнищ інфекції потрібно проводити під прикриттям антибіотиків. Насамперед санують зуби. Якщо виникає потреба видалити кілька зруйнованих зубів, їх екстракцію проводять поступово (з перервою в 2—3 дні). Лікування хронічного гаймориту здійснюють після санації зубів.
Тонзилектомію слід планувати на "спокійний" період (орієнтовно через 1—1,5 місяця після виписування зі стаціонару), при задовільному стані хворого, нормальних аналізах. Видалення мигдаликів проводять на тлі антибіотиків пеніцилінового ряду. За день до операції, у день оперативного втручання і протягом 2—3 днів після нього хворому вводять ампіцилін внутрішньом’язово по 500 000 ОД 4 рази на добу.
У лікуванні хворих на ГРГ потрібно дотримуватися наступності на різних етапах:
• стаціонар — лікування активної фази протягом 4—6 тиж.;
• місцевий ревматологічний санаторій або поліклініка — завершення лікування, розпочатого в стаціонарі;
• поліклініка — тривале диспансерне спостерігання (на амбулаторному етапі пацієнтів має спостерігати ревматолог).
Профілактика ГРГ. За рекомендаціями Комітету експертів ВООЗ (2004), профілактику ревматизму поділяють на первинну (профілактика первинної захворюваності) і вторинну (профілактика рецидиву хвороби).
Мета первинної профілактики — організація комплексу індивідуальних, суспільних і загальнодержавних заходів, спрямованих на ліквідацію первинної захворюваності на ревматизм. Вона включає загартовування організму, організацію здорового побуту, своєчасне й адекватне лікування захворювань верхніх дихальних шляхів (ангіни і фарингіту), спричинених стрептококом групи А. Лікування гострої стрептококової інфекції проводять пеніциліном у добовій дозі 1,5—4 млн ОД для підлітків і дорослих і 30—50 тис. ОД на 1 кг маси тіла для дітей шляхом внутрішньом’язового введення добової дози за 4 рази. Курс лікування становить 10 днів. Можна призначати перорально препарати: феноксиметилпеніцилін по 250 мг 4 рази на добу протягом 10 діб або напівсинтетичні пеніциліни, цефалоспорини, макроліди в дозах, які наведені вище (див. лікування).
Вторинна профілактика спрямована на запобігання рецидивам в осіб, які вже перенесли ГРГ, шляхом регулярного введення препаратів бензилпеніциліну пролонгованої дії — бензидин-бензилпеніциліну (репартену, екстен- циліну) по 2,4 млн ОД 1 раз на 3—4 тиж., біциліну-5 по 1,5 млн ОД 1 раз на 4 тиж. Дітям дошкільного віку ін’єкції біциліну-5 виконують 1 раз на 2 тиж. по 750 тис. ОД. Як свідчать дослідження останніх років, біцилін-5 не забезпечує тривалого підтримання концентрації антибіотика в крові, тому його роль у вторинній профілактиці ГРГ обмежена.
Тривалість вторинної профілактики встановлюють індивідуально для кожного пацієнта (ВООЗ, 2004):
• не менше 5 років, але не менше, ніж до досягнення 18-літнього віку — для хворих, які перенесли ГРГ без кардиту (артрит, хорея);
• не менше 10 років, але не менше, ніж до досягнення 25-літнього віку — для хворих, які перенесли ГРГ з кардитом (незначна мітральна регургітація або вилікуваний кардит);
• у разі формування серцевої вади або виконання хірургічної корекції вади серця вторинну профілактику ревматизму рекомендують проводити протягом усього життя.
В умовах вторинної профілактики обов’язковим є проведення поточної профілактики ревматизму. Поточна профілактика полягає в призначенні антибактеріальних препаратів, до яких чутливий стрептокок, усім хворим, які перенесли ГРГ, при інтеркурентних інфекційних захворюваннях і проведенні малих операцій (екстракція зуба, аборт, тонзилектомія та ін.) у терапевтичних дозах (див. лікування) протягом 10 діб. При малих операціях рекомендують уводити бензилпеніцилін парентерально протягом 5 днів з подальшим уведенням біциліну-5 у стандартних дозах. Метою поточної профілактики є не лише запобігання рецидиву ГРГ, а й запобігання розвитку інфекційного ендокардиту.
При вагітності у жінок, які перенесли ГРГ, антибіотикопрофілактику не відміняють, однак якщо до моменту вагітності вона вже була припинена, то відновлюють її в разі потреби лише з 10—12-тижневого терміну вагітності.
Ефективність диспансеризації визначають за такими клінічними критеріями:
1) одужання — відсутність ознак активності ревматичного процесу, вогнищ хронічної інфекції й ураження серця або інших органів (нирок, ЦНС) протягом 5 років (цей термін є умовним);
2) поліпшення — відсутність ускладнень поточного року, зниження ступеня активності ревматичного процесу, поліпшення об’єктивних та інших показників, зменшення кількості днів непрацездатності;
3) без змін — скарги й дані об’єктивного дослідження та інших методів дослідження без динаміки;
4) погіршення — наявність ГРГ, формування вади серця, поява або наростання недостатності кровообігу, виникнення ускладнень, збільшення кількості днів непрацездатності або втрата працездатності.
Велике значення для запобігання формуванню вад серця має виявлення групи ризику за переліченими нижче критеріями:
• наявність ГРГ у родичів першого ступеня спорідненості;
• наявність синдрому дисплазії сполучної тканини серця, що виявляється при УЗД серця:
— пролапс мітрального клапана I—II ступеня з міксоматозними змінами стулок;
— відкрите овальне вікно;
— аневризми внутрішньосерцевих перегородок; додаткові аномально розташовані хорди в шлуночках;
• наявність додаткових провідникових шляхів, які визначаються за допомогою ЕКГ (синдроми вкороченого інтервалу P—Q, WPW, передчасного парціального збудження шлуночків та ін.);
• наявність стрептоалергійного діатезу в анамнезі;
• жіноча стать;
• вік до 10 років;
• наявність клапанного ендокардиту;
• наявність генетичних маркерів HLA-системи: для розвитку недостатності мітрального клапана — антигенів HLA-A2 і HLA-B7, аортального клапана - HLA-B35.
Пацієнта відносять до групи ризику за наявності трьох і більше діагностичних критеріїв.
Якщо дитину віднесено до групи ризику з формування клапанних вад серця, їй потрібно проводити терапію, а потім і профілактику ревматизму за індивідуальним планом.
Прогноз при ревматизмі залежить від особливостей перебігу первинної ГРГ. Перебіг первинної ГРГ без суглобового синдрому рідко призводить до формування комбінованої мітрально-аортальної вади серця, а в разі виникнення оборотного ревмокардиту превалює підгострий його перебіг.
Якщо первинна ГРГ перебігає за типом хореї, вади серця в перші 3 роки спостереження формуються рідше. У більш віддалений термін ця різниця не є вірогідною.
Безпосередня загроза життю через ГРГ практично відсутня (за винятком надзвичайно рідкісних випадків панкардиту в дитячому віці). Прогноз визначається переважно станом серця (наявність і тяжкість вади, ступінь серцевої недостатності). У разі несвоєчасного лікування або його відсутності ймовірність формування ревматичних вад серця різко збільшується.
Медико-соціальна експертиза
Хворі з в’ялим перебігом ревмокардиту визнаються тимчасово непрацездатними на період проведення повного курсу антиревматичного лікування в стаціонарних умовах і в санаторіях кардіологічного типу. Тривалість тимчасової непрацездатності при мінімальному ступені активності ревмокардиту становить від 1,5 до 4 міс. Працездатність хворих після лікування залежить від стану міокарда, ступеня серцевої і коронарної недостатності, характеру клапанної вади серця, ураження інших органів і систем, а також від соціальних чинників. Усім хворим з в’ялим перебігом ревмокардиту протипоказана робота, пов’язана зі значним, навіть епізодичним, фізичним навантаженням, постійним помірним фізичним навантаженням, у несприятливих метеоумовах.
Хворі на ревматизм в активній фазі (II і III ступінь) є тимчасово непрацездатними і підлягають госпіталізації. Тривалість тимчасової непрацездатності становить від 2 до 4 міс. Хворий може бути виписаний зі стаціонару після стійкого поліпшення стану і нормалізації показників усіх гострофазових реакцій. Надалі доцільним є лікування в умовах ревматологічного диспансеру або кардіологічного санаторію протягом 1—1,5 місяця.
Хворий, в якого тривалість лікарняного листка перевищує 4 міс., повинен бути оглянутий МСЕК. Якщо процес безупинно рецидивує, наростають явища серцевої недостатності і відсутній ефект від лікування, хворому встановлюють II групу інвалідності, а в разі потреби постійного стороннього догляду — І групу.
Якщо у стані хворого внаслідок лікування настають позитивні зрушення і є підстави думати, що він невдовзі зможе приступити до роботи, йому продовжують лікарняний листок. Надалі хворі можуть виконувати роботу з незначним фізичним і розумовим навантаженням, у сприятливих метеоумовах. Раціональне працевлаштування в разі потреби здійснюють за рішенням ЛКК лікувально-профілактичних закладів.
Якщо перехід на іншу роботу пов’язаний зі зниженням кваліфікації, хворих при огляді МСЕК визнають інвалідами III групи.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.