Функціональна диспепсія
Епідеміологія
Диспепсія — це комплекс неспецифічних розладів, які тривають понад три місяці і включають біль або відчуття дискомфорту в надчеревній ділянці ближче до серединної лінії, пов’язані або не пов’язані з їдою, важкість і раннє насичення, відчуття переповнення в надчерев’ї після їди, нудоту та інші диспепсичні явища. При цьому первинний синдромний діагноз, який потребує подальшого обстеження з метою встановлення органічних або функціональних причин диспепсії, визначається терміном "необстежена диспепсія".
У випадках, коли симптоми диспепсії зумовлені такими захворюваннями, як виразкова хвороба, гастодуоденальна рефлюксна хвороба, злоякісна пухлина, жовчнокам’яна хвороба і хронічний панкреатит, прийнято говорити про синдром органічної диспепсії. Якщо внаслідок ретельного обстеження вказаних захворювань виявити не вдається, правомірно говорити про функціональну (невиразкову) диспепсію. Рідше для визначення цього симптомо- комплексу використовують терміни "неорганічна диспепсія", "ідіопатична диспепсія", "есенціальна диспепсія","синдром подразненого шлунка" і особливо часто — "невиразкова диспепсія", що свідчить про функціональний (неорганічний) характер захворювання. Що ж до хронічного гастриту, то вченими доведено відсутність будь-якого зв’язку між гастритичними змінами слизової оболонки шлунка і наявністю в пацієнта диспепсичних скарг. Так, частота хронічного гастриту в популяції досить висока (за деякими даними, 60—80%), однак у переважної більшості хворих він перебігає безсимптомно: багато хворих на хронічний гастрит почуваються практично здоровими. Щоб націлити лікаря на з’ясування інших механізмів виникнення диспепсичних розладів у таких пацієнтів, зокрема порушень гастродуоденальної моторики, у клінічній практиці використовують термін "функціональна (невиразкова) диспепсія".
Згідно з Римськими критеріями III (2005), функціональна диспепсія визначається як наявність протягом не менше ніж 3 міс за останні півроку одного симптому і більше (відчуття переповнення після іди, раннє насичення, біль, печія) за відсутності доведених органічних захворювань (у т. ч. за даними ендоскопії), які могли б пояснити перелічені симптоми.
Диспепсичні розлади належать до найпоширеніших гастроентерологічних скарг. У розвинутих країнах вони зустрічаються в 30—40% і є причиною 4—5% усіх звертань до лікарів загального профілю. При цьому 60—65% приходиться на частку функціональної диспепсії. Частіше хворіють жінки після психічних травм. Така значна поширеність синдрому диспепсії серед населення потребує величезних коштів, які витрачаються на обстеження і лікування таких пацієнтів.
Етіологія і патогенез
Етіологія і патогенез синдрому функціональної диспепсії вивчені недостатньо. Серед можливих причин і механізмів, які призводять до розвитку функціональної диспепсії, розглядаються такі: гіперсекреція хлоридної кислоти, аліментарні порушення, шкідливі звички, вживання медикаментів, нервово-психічні чинники, інфікованість Helicobacter pylori, порушення моторики шлунка і дванадцятипалої кишки. Останні зустрічаються у 75% хворих на функціональну диспепсію. Спостерігають наступні порушення моторно-евакуаторної функції шлунка:
1) сповільнення евакуаційної функції шлунка;
2) зниження амплітуди і частоти перистальтики антрального відділу шлунка, порушення антрокардіальної і антродуоденальної координації (що може сприяти появі дуоденогастрального рефлюксу);
3) ослаблення постпрандіальної моторики антрального відділу;
4) розлад рецептивної і адаптивної релаксації (релаксаційної акомодації) шлунка, що спричинює порушення розподілу їжі всередині шлунка, суб’єктивно — відчуття швидкого насичення;
5) порушення циклічної активності шлунка в міжтравний період — шлункова дисритмія (тахігастрія, брадигастрія, антральна фібриляція), дуоденогастральний рефлюкс;
6) підвищення чутливості рецепторного апарату стінок шлунка до розтягнення (вісцеральна гіперчутливість).
Єдиним патогенетичним чинником, значення якого в розвитку функціональної диспепсії можна вважати доведеним, є порушення моторики шлунка і дванадцятипалої кишки. При цьому важливу роль відіграють розлади акомодації шлунка, тобто здатності проксимального відділу шлунка розслаблюватися після споживання їжі під впливом тиску шлункового вмісту на його стінки, що постійно зростає. Нормальна акомодація шлунка призводить до збільшення його об’єму після їди без підвищення внутрішньошлункового тиску. Розлади акомодації шлунка ведуть до порушення розподілу їжі в шлунку.
До інших розладів рухової функції шлунка і дванадцятипалої кишки у хворих на функціональну диспепсію відносять порушення ритму перистальтики шлунка (шлункова дисритмія — тахігастрія, брадигастрія, змішана дисритмія), а також порушення біоелектричної активності шлунка, які корелюють с такими симптомами, як нудота, блювання, відчуття переповнення в надчерев’ї. Крім того, у хворих на функціональну диспепсію спостерігається ослаблення моторики антрального відділу шлунка з наступним розширенням антрального відділу, гастропарезом і порушення антродуоденальної координації.
У разі нормальної евакуаційної функції шлунка причиною диспепсичних скарг може бути підвищена чутливість рецепторного апарату стінки шлунка, де розтягнення (вісцеральна чутливість) пов’язане зі справжнім підвищенням чутливості механорецепторів стінки шлунка або підвищенням тонусу його функціонального відділу. Крім того, у хворих на функціональну диспепсію біль у надчеревній ділянці виникає при значно меншому підвищенні внутрішньошлункового тиску порівняно зі здоровими особами.
Поряд з порушеннями рухової функції шлунка у хворих із синдромом функціональної диспепсії нерідко виявляють порушення моторики дванадцятипалої кишки. Так, послаблення моторики антрального відділу шлунка часто поєднується з порушенням нормальної періодичності моторної функції дванадцятипалої кишки або навіть з ретроградним поширенням її перистальтики. У частини хворих зберігається нормальний міжтравний моторний комплекс, однак з’являються нерегулярні епізоди топічних і фазових скорочень (як натще, так і після їди).
У хворих на функціональну диспепсію не тільки підтверджена роль порушень гастродуоденальної моторики у виникненні скарг, а й виявлена позитивна кореляція між різними клінічними симптомами і певними порушеннями рухової функції шлунка та дванадцятипалої кишки: відчуття переповнення шлунка, нудота і блювання після їди, пов’язані з гастропарезом. Відчуття переповнення в надчерев’ї може також бути зумовлене порушенням чутливості рецепторного апарату шлунка до розтягнення, раннє насичення — порушенням акомодації.
Різні варіанти функціональної диспепсії відрізняються один від одного не тільки переважанням тих чи тих клінічних симптомів, а також різною частотою і характером порушень гастродуоденальної моторики, що свідчить про їхню провідну роль у патогенезі цього захворювання.
Причини порушень гастродуоденальної моторики верхніх відділів травного тракту при функціональній диспепсії можуть бути пов’язані з розладами рефлекторних функцій нервово-м’язової системи шлунка і дванадцятипалої кишки, а також з розладами функціонування розташованих вище відділів центральної нервової системи. Установлено, що у хворих з вираз- ковоподібним варіантом функціональної диспепсії концентрація соматостатину в слизовій оболонці шлунка значно вища, ніж у хворих з іншими варіантами функціональної диспепсії, а також порівняно з хворими на пептичну виразку та з практично здоровими людьми. Крім того, хворі на функціональну диспепсію, у слизовій оболонці антрального відділу шлунка яких виявлено підвищену кількість тканинних базофілів, добре піддаються лікуванню Н,-антагоністами на відміну від стандартної противиразко- вої терапії.
Наведені факти підкреслюють патогенетичні особливості і нозологічну самостійність функціональної (невиразкової) диспепсії.
Інгібувальний вплив на моторику має HP за участі цитокінів, зокрема інтерлейкінів (IJI-1, IJ1-6, IJI-8) і фактора некрозу пухлини альфа (ФНП-а). Припускають також, що у виникненні розладів гастродуоденальної моторики певну роль можуть відігравати і психогенні чинники. Гостра стресова ситуація здатна впливати (переважно шляхом гальмування) на моторну діяльність шлунка і дванадцятипалої кишки, викликаючи ослаблення моторики антрального відділу після їди і перешкоджаючи появі міжтравних моторних комплексів у натще-фазу.
Певне значення в розвитку функціональної диспепсії мають також чинники зовнішнього середовища, а саме: тривале вживання НПЗП, зловживання алкогольними напоями, міцною кавою та споживання харчових продуктів, які призводять до порушення процесу травлення.
Класифікація
У МКХ-10 диспепсія представлена рубрикою КЗО. Разом з аерофагією і функціональним блюванням синдром функціональної диспепсії об’єднується в групу функціональних гастродуоденальних розладів. Що ж до самої функціональної диспепсії, то за переважанням тих чи тих патогенетичних механізмів і клінічних проявів виділяють виразковоподібний, дискінетичний і неспецифічний варіанти захворювання.
Клінічна картина
Погоджувальна нарада робочої групи вдосконалення діагностичних критеріїв функціональних захворювань травного тракту (Римські критерії II, 1999) дала детальне визначення кожного із симптомів, які входять до синдрому диспепсії.
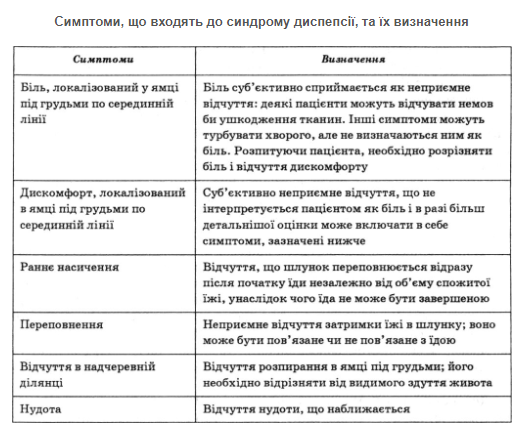
Виразкоподібна форма функціональної диспепсії (подразнений шлунок) частіше зустрічається в чоловіків 25—40 років (60—70%) і характеризується болем в ямці під грудьми натще, який минає після іди, вживання антацидів або відпочинку. Нічний біль, на відміну від виразкової хвороби, не властивий. Глибока пальпація живота виявляє болючість у надчерев’ї та в солярних точках, яка віддзеркалює подразнення черевного сплетення, або соляралгію, а також біль при надавлюванні на мечоподібний відросток (точка Пекарського).
При дискінетичній формі захворювання (млявий шлунок) хворі (переважно жінки молодого віку) скаржаться на важкість і відчуття дискомфорту та переповнення в надчеревній ділянці після їди, нудота, блювання, здуття живота, непереносимість жирної їжі, анорексію.
У разі неспецифічного варіанта функціональної диспепсії скарги пацієнтів важко віднести до тієї чи іншої групи, можливе також поєднання в одного хворого ознак різних варіантів.
Серед хворих на функціональну диспепсію переважають особи віком до 40 років. Спостерігається тісний зв’язок між психоемоційними чинниками і появою клінічних ознак захворювання, а також зникненням їх під час відпочинку або після застосування седативних засобів. Часто виявляють симптоми вегетативної лабільності (астенія, роздратованість, серцебиття, дихальна аритмія, лабільність шлунка, підвищена пітливість, сухість слизових оболонок рота, що змінюється підвищеною салівацією, порушення сну). Хвороба часто має інтермітивний перебіг.
Лабораторні та інструментальні методи обстеження. Враховуючи велику кількість захворювань, які можуть перебігати із синдромом диспепсії, у діагностиці функціональної диспепсії обов’язково застосовують езофаго-гастродуоденоскопію (дозволяє виявити рефлюкс-езофагіт, пухлини шлунка), ультразвукове дослідження, яке дає змогу виявити хронічний панкреатит і жовчнокам’яну хворобу, клінічні і біохімічні аналізи крові (зокрема вміст еритроцитів, лейкоцитів, ШОЕ, рівень АлАТ, АсАТ, ЛФ, у-ГТП, сечовини, креатиніну), загальний аналіз калу і аналіз калу на приховану кров.
За показаннями проводять рентгенівське дослідження шлунка і дванадцятипалої кишки, електрогастрографію і сцинтиграфію шлунка (допомагають встановити наявність гастропарезу), добове моніторування внутріш- ньостравохідного рівня рН, яке дозволяє виключити гастроезофагальну рефлюксну хворобу. У всіх хворих на функціональну диспепсію слід визначити інфікованість слизової оболонки шлунка Helicobacter pylori двома методами, наприклад, за допомогою ендоскопічного уреазного тесту і морфологічного методу; якщо є можливість, використовують дихальний тест (Маастрихтська угода III, 2005).
Діагностика і диференціальна діагностика. Згідно з рекомендаціями погоджувальної наради Міжнародної робочої групи з удосконалення діагностичних критеріїв функціональних захворювань травного тракту (Римські критерії III, 2005), діагноз функціональної диспепсії може бути поставлений за наявності протягом не менше ніж 3 міс за останні півроку і більше таких скарг:
• відчуття переповненості після їди;
• раннє насичення;
• біль у надчеревній ділянці;
• печія в надчеревній ділянці;
• при обстеженні хворого, що включає ендоскопічне дослідження верхніх відділів травного тракту, не виявляють органічних захворювань, якими можна пояснити наявні у хворого диспепсичні симптоми.
Діагностика функціональної диспепсії передбачає насамперед виключення органічних захворювань, які перебігають з аналогічними симптомами (гастроезофагальна рефлюксна хвороба, виразкова хвороба, рак шлунка, жовчнокам’яна хвороба, хронічний панкреатит). Крім того, симптомокомплекс, властивий функціональній диспепсії, може зустрічатися при ендокринних захворюваннях (діабетичний гастропарез), системній склеродермії, вагітності та інших станах.
Важливу роль під час проведення диференціальної діагностики у разі синдрому диспепсії відіграє своєчасне виявлення так званих симптомів тривоги. Виявлення у хворого хоча б одного з наведених нижче "симптомів тривоги" ставить під сумнів наявність у хворого функціональної диспепсії і потребує проведення ретельного обстеження з метою пошуку органічного захворювання.
"Симптоми тривоги" при синдромі диспепсії:
• дисфагія;
• блювання з кров’ю, мелена, гематохезія (свіжа кров у калі);
• гарячка;
• "безпричинне" схуднення;
• симптоми диспепсії вперше виникли у віці понад 45 років;
• анемія;
• лейкоцитоз;
• збільшення ШОЕ.
Розмежовуючи диспепсію функціонального й органічного походження, слід враховувати також відмінності клініко-анамнестичних показників.
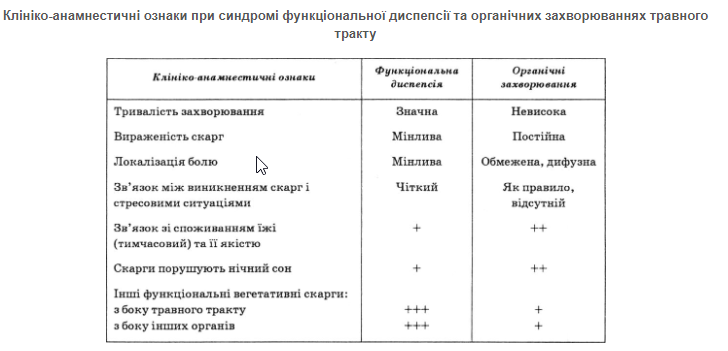
Функціональну диспепсію часто доводиться диференціювати із синдромом подразненої кишки — захворюванням також функціональної природи, яке проявляється болем у животі, що минає після акту дефекації, метеоризмом, проносами, закрепами або чергуванням їх, відчуттям неповного випорожнення кишківника, імперативними позивами на дефекацію тощо. При цьому, однак, слід мати на увазі, що функціональна диспепсія часто може поєднуватись із синдромом подразненої кишки, оскільки в патогенезі обох захворювань важлива роль належить подібним порушенням рухової функції травного тракту. У разі стійкого характеру диспепсичних явищ корисною може бути консультація психіатра для виключення депресії і соматоформних розладів.
Синдром функціональної диспепсії потрібно диференціювати з іншими функціональними порушеннями функції шлунка — аерофагією і функціональним блюванням.
Відповідно до рекомендацій Міжнародної робочої групи з удосконалення діагностичних критеріїв функціональних захворювань травного тракту (Римські критерії II, 1999), аерофагія визначається як повторна відрижка, зумовлена заковтуванням повітря, що триває не менше ніж 12 тиж протягом року. Діагноз зазвичай установлюють на підставі анамнезу і об’єктивного підтвердження наявності підвищеного заковтування повітря. Хворі, що страждають на аерофагію, потребують консультації психіатра для виключення депресії і синдрому підвищеної тривоги.
Діагноз функціонального блювання встановлюють тоді, коли у хворого впродовж не менше ніж 12 тиж протягом року і принаймні не рідше ніж 3 дні на тиждень спостерігається блювання, а ретельно проведене обстеження не виявляє інших причин, які пояснюють наявність даного симптому (вживання лікарських препаратів, органічне ураження кишок або центральної нервової системи, метаболічні порушення, серйозні психічні захворювання тощо).
Діагноз функціонального блювання, яке зустрічається досить рідко, тяжкий і встановлюють його тільки після ретельного обстеження хворого, що включає проведення езофагогастродуоденоскопії, рентгенологічного дослідження тонкої кишки, комп’ютерної томографії, визначення інфікованості HP, визначення вмісту електролітів, оцінку евакуаторної функції шлунка, ретельне вивчення стану центральної нервової системи.
Лікування хворих із синдромом функціональної диспепсії має бути комплексним і включати в себе заходи щодо нормалізації способу життя, режиму харчування, праці, психотерапевтичні методи, а в разі необхідності — медикаментозні препарати.
Загальні заходи, які вживають для лікування хворих на функціональну диспепсію, сформульовані у вигляді наступних рекомендацій:
• визначити причину, що змусила хворого звернутися за медичною допомогою; ретельно з’ясувати медичний і соціальний анамнез хворого, що дозволить виявити причини погіршення самопочуття;
• з’ясувати, чи не могли зміни раціону харчування або вживання якихось лікарських препаратів викликати появу у хворого диспепсичних скарг; слід переконати хворого в потребі відмовитися від паління, вживання кофе, алкоголю;
• у бесіді з хворим слід характеризувати "невиразкову диспепсію" як реальне захворювання, наголошуючи на тому, що наявні у нього скарги зумовлені його психічним станом;
• доцільно обговорити з пацієнтом патофізіологічні механізми наявних у нього диспепсичних розладів, включаючи зміни гастроінтестинальної моторики, підвищену вісцеральну чутливість, порушену нервову регуляцію рухової функції травного тракту;
• обдумуючи план лікування, лікар повинен ставити перед собою реальні цілі, маючи на увазі, що більшість симптомів є хронічними і характеризуються хвилеподібним рецидивним перебігом;
• у разі рефрактерності диспепсичних симптомів слід пам’ятати про ймовірність психогенної природи і звертатися за допомогою до психотерапевта.
Дотримання наведених вище рекомендацій дозволяє значно підвищити ефективність лікування хворих на функціональну диспепсію.
Практичні заходи щодо оптимізації режиму праці та відпочинку включають:
• 2—3-годинний відпочинок у ліжку протягом дня;
• психотерапію;
• нормалізацію нічного сну (у разі необхідності призначають седативні препарати: броміди, настій собачої кропиви, валер’яни, шишок хмелю);
• припинення паління, вживання нестеро’ідних протизапальних засобів;
• вечірні прогулянки;
• теплі ванни (36—37 °С) з прісною водою протягом 20 хв перед сном.
Велике значення для усунення диспепсичних явищ має раціональний дієтичний режим, який передбачає:
• часте харчування (4—5 разів на добу, їсти слід повільно, ретельно пережовуючи їжу, що потребує санації порожнини рота), але загальний об’єм їжі не повинен бути надмірним;
• зменшення в добовому раціоні вмісту насичених жирних кислот;
• обмеження вживання міцних м’ясних наварів, пряностей;
• заборону вживання алкогольних напоїв, грубої, гострої та солоної їжі;
• вітамінотерапію (кількість вітамінів у добовому раціоні повинна бути в 2 рази більшою, ніж у здорових людей).
Медикаментозне лікування проводять з урахуванням клінічного варіанта функціональної диспепсії.
При виразковоподібному варіанті захворювання використовують антацидні і антисекреторні препарати (Н2-блокатори гістамінових рецепторів та ІПН), які призначають у стандартних дозах (див. "Виразкова хвороба").
Хворим на функціональну диспепсію, інфікованим HP, проводять ера- дикаційну антигелікобакгерну терапію відповідно до рекомендацій Маастріхт-ІІІ, що значно знижує ризик розвитку виразкової хвороби.
У разі вираженого больового синдрому і посилення диспепсичних явищ показаний сульпірид (еглоніл) по 0,05—0,1 г 3 рази надень протягом 1—2 тиж, холінолітики (атропіну сульфат, гастроцепін, платифіліну гідротартрат), спазмолітики (но-шпа, дротаверин) у звичайних дозах.
У лікуванні хворих з дискінетичним варіантом основна роль відводиться прокінетикам — препаратам, які нормалізують рухову функцію травного тракту: метоклопрамід (церукал), домперидон (мотиліум) або цизаприд (координакс) — по 10 мг за 10—15 хв до їди 3—4 рази на день.
Застосування метоклопраміду (особливо тривале) небажане, оскільки цей препарат проникає через гематоенцефалічний бар’єр і в значної кількості хворих (20—30%) дає побічні ефекти у вигляді сонливості, втоми, неспокою, а також екстрапірамідних реакцій; можливий розвиток галактореї через підвищення в крові рівня пролактину.
Названі небажані побічні ефекти зустрічаються значно рідше при лікуванні мотиліумом (домперидоном), який блокує периферійні дофамінові рецептори в стінці шлунка і дванадцятипалої кишки і посилює тонус та перистальтику переважно верхніх відділів травного тракту. Підвищуючи тонус нижнього стравохідного сфінктера, він посилює скоротливу здатність шлунка і прискорює його випорожнення, покращує антродуоденальну координацію.
Цизаприд (координакс, препульсид) не впливає на ЦНС, тому, нормалізуючи гастродуоденальну моторну функцію, не викликає екстрапірамідних явищ, однак може спричинити порушення ритму серця.
Прокінетики призначають курсом на 2—4 тиж, а після досягнення клінічного ефекту їх можна застосовувати "на вимогу".
Для усунення нудоти та блювання застосовують ондансетрон (антагоніст 5-НТЗ-рецепторів) усередину по 0,004—0,008 г або внутрішньом’язово по 2— 4 мл 2—3 рази на день.
За наявності метеоризму призначають симетикон по 40—80 мг (1—2 капсули) після кожної "іди і перед сном протягом 7—10 днів.
Доцільним є також застосування у хворих на функціональну диспепсію психотропних і антидепресивних препаратів, зокрема амітриптиліну (25—50 мг 2—3 рази на день), флувоксамину (50 мг 1 раз на день), особливо у жінок.
Хворим з явищами неврозу показана фізіотерапія (електрофорез натрію броміду за методом Щербака або Вермеля, йодобромні, кисневі ванни, акупунктура), транквілізатори (адаптол, діазепам, еленіум).
Лікування неспецифічного варіанта функціональної диспепсії проводять відповідно до клінічної симптоматики.
Обстеження та лікування хворих на функціональну диспепсію проводять переважно амбулаторно до зникнення її проявів.
Під час ремісії хворі зберігають працездатність. Диспансеризація передбачає виконання хворими рекомендацій щодо нормалізації способу життя і лікувального харчування, проведення періодичних оглядів (1—2 рази на рік) та своєчасне лікування рецидивів захворювання.
Прогноз у хворих із синдромом функціональної диспепсії вважають досить сприятливим. Як правило, з часом вираженість скарг зменшується, що, очевидно, пов’язано як зі зменшенням стресових впливів, так і з адаптацією пацієнтів до чинників, які викликали появу клінічних симптомів.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.