Фібриляція шлуночків і раптова серцева смерть
Патофізіологічні механізми
Фібриляція, або миготіння, шлуночків — це аритмічні, некоординовані й неефективні скорочення окремих груп м’язових волокон шлуночків із частотою понад 300 за 1 хв з припиненням насосної функції серця. Близьким до фібриляції шлуночків є їхнє тріпотіння, що становить шлуночкову тахі- аритмію із частотою 220—300 за 1 хв. Як і при фібриляції, скорочення шлуночків при цьому неефективні й серцевого викиду практично немає. Тріпотіння шлуночків — нестійкий ритм, що здебільшого досить швидко переходить у їх фібриляцію, зрідка — у синусовий ритм.
Фібриляція шлуночків є головною причиною раптової серцевої смерті.
Раптова серцева смерть — природна смерть унаслідок серцевих причин протягом 1 год після появи гострих симптомів, якій передує знепритомнення; імовірна наявність серцевих захворювань в анамнезі, але час і спосіб настання смерті несподівані. Частота фібриляції шлуночків серед безпосередніх причин раптової серцевої смерті становить 75—80%.
Етіологія. Серед чоловіків віком 60—69 років з попереднім анамнезом серцевого захворювання рівень раптової серцевої смерті становить 8 на 1000 населення.
Найчастіше причиною раптової серцевої смерті є:
— інфаркт міокарда;
— серцева недостатність;
— гіпертрофічна кардіоміопатія;
— дилатаційна кардіоміопатія;
— стеноз аорти;
— пролапс мітрального клапана;
— порушення провідної системи серця;
— синдром Вольффа—Паркінсона—Байта;
— синдром подовженого QT\
— синдром Бругада;
— аритмогенна дисплазія правого шлуночка;
— аномальний розвиток вінцевих артерій;
— міокардіальні містки;
— "спортивне серце".
У Рекомендаціях УНТК (2003) зазначені такі чинники формування раптової серцевої смерті в пацієнтів без ознак структурних змін серця:
1. Минущі тригерні події (токсичні, метаболічні, електролітний дисбаланс; вегетативні й нейрофізіологічні порушення; ішемія або реперфузія; ге- модинамічні зміни).
2. Порушення реполяризації високого ризику (природжений або набутий синдроми подовженого QT, аритмогенна дія препаратів, взаємодія препаратів).
3. Клінічне приховане захворювання серця (нерозпізнане захворювання).
4. Ідіопатична фібриляція шлуночків (чинники не встановлені).
Захворювання, що перебігають зі структурними змінами серця, є відомими чинниками раптової серцевої смерті. Передусім це стосується захворювань, при яких розвивається гіпертрофія лівого шлуночка (артеріальна гіпертензія, ремоделювання серця після інфаркту міокарда та ін.).
Патофізіологічні механізми. Виникнення фібриляції шлуночків грунтуються на множинних вогнищах ріентрі в міокарді з постійно мінливими шляхами, а також підвищення автоматизму в одному або кількох ділянках міокарда. Це зумовлено неоднорідністю електрофізіологічного стану міокарда.
Фібриляція шлуночків у понад 90% хворих спричинюється мономорф- ною чи поліморфною шлуночковою тахікардією, значно рідше вона може індукуватися 1—2 "ранніми", за типом R на Т, шлуночковими екстрасистолами, що зумовлюють виникнення неоднакового ступеня деполяризації в різних м’язових волокнах. Фібриляція шлуночків у людини не може припинитися спонтанно. Відновити синусовий ритм здатна лише електрична дефібриляція, ефективність якої залежить від характеру основного захворювання, вираженості пов’язаної з ним серцевої недостатності, а також від своєчасності застосування.
Клінічна картина
Оскільки при виникненні фібриляції шлуночків насосна функція серця припиняється, відзначається картина раптової зупинки кровообігу й клінічної смерті. Хворі непритомніють через 15—30 с від початку фібриляції шлуночків, через 40—45 с розвиваються судоми, мимовільне сечовипускання та дефекація. Зіниці розширені й не реагують на світло. Гучне і часте дихання припиняється зазвичай на 2-й хвилині. Розвивається дифузний ціаноз, немає пульсації на великих артеріях (сонній і стегнових) і дихання. Якщо протягом 4 хв не вдається відновити ефективний серцевий ритм, настають необоротні зміни в центральній нервовій системі та інших органах.
При шлуночковій тахікардії, що часто передує фібриляції шлуночків, ХОС, притомність і AT, зазвичай низький, на короткий час можуть зберігатися. Однак здебільшого цей нестійкий ритм досить швидко переходить у фібриляцію шлуночків.
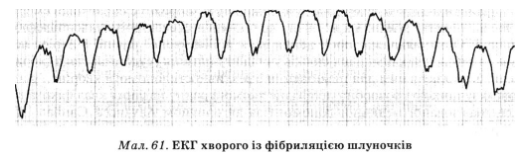
На ЕКГ фібриляція шлуночків проявляється різними за амплітудою та тривалістю хаотичними хвилями мерехтіння із зубцями, що не диференціюються, і частотою понад 300 за 1 хв. Залежно від їхньої амплітуди можна виділити великохвильову й дрібнохвильову фібриляцію шлуночків (мал. 61). У разі останньої амплітуда хвиль мерехтіння становить до 0,2 мВ і ймовірність успішної дефібриляції значно нижча.
Диференціальна діагностика
Про можливість раптової зупинки кровообігу варто пам’ятати в усіх випадках знепритомнення. Хоча під час раптового припинення серцевої діяльності протягом перших 1—2 хв може зберігатися агональне дихання, ранньою ознакою цього стану є відсутність пульсації на великих артеріях і, що не так надійно, тонів серця.
Швидко розвивається ціаноз і розширюються зіниці. Підтвердити діагноз і встановити безпосередню причину раптової зупинки серця (фібриляція, асистолія шлуночків, електромеханічна дисоціація) дає змогу реєстрація ЕКГ.
Великохвильову фібриляцію шлуночків на ЕКГ іноді важко відрізнити від тріпотіння шлуночків і поліморфної шлуночкової тахікардії. Для обох цих форм аритмій характерна менша частота шлуночкових комплексів, а для тріпотіння — ще й більша сталість їхньої амплітуди.
У розвитку фібриляції шлуночків виділяють 4 стадії:
• стадія тріпотіння шлуночків — на ЕКГ реєструються високоамплітудні хвилі із частотою 250—300 за 1 хв (тривалість 2 с).
• судомна стадія (1 хв), за якої відбуваються хаотичні некоординовані скорочення окремих ділянок міокарда з появою на ЕКГ високоамплітудних хвиль із частотою до 600 за 1 хв.
• стадія мерехтіння шлуночків (мікрохвильова фібриляція шлуночків) тривалістю до 3 хв. На ЕКГ — низькоамплітудні хвилі з частотою до 1000 за 1 хв.
• атонічна стадія — порушення окремих ділянок міокарда, що згасають, на ЕКГ наростає тривалість і знижується амплітуда хвиль за їхньої частоти до 400 за 1 хв.
Лікування
Лікування включає невідкладну допомогу — серцево-легеневу реанімацію й, у разі успіху, заходи із запобігання повторному виникненню фібриляції шлуночків і раптової смерті.
Серцево-легенева реанімація полягає в забезпеченні адекватної вентиляції легень і циркуляції крові до усунення причини припинення дихання й кровообігу.
Алгоритм первинних заходів під час зупинки серця включає:
1) перевірку реакцій;
2) відкриття повітряних шляхів;
3) перевірку дихання;
4) за наявності самостійного дихання — проведення непрямого масажу серця (протягом 10 с);
5) Якщо кровообіг не відновився, продовження масажу серця (100 за 1 хв, співвідношення 15 : 2).
Найважливішою детермінантою виживання хворих після раптової смерті є час від початку зупинки кровообігу до проведення електроімпульсної дефібриляції. Оптимальним є проведення електроімпульсної терапії в період ве- ликохвильової фібриляції шлуночків у стадії тріпотіння і судомній стадії фібриляції. У зв’язку з цим для підвищення ефективності допомоги хворим з раптовою зупинкою кровообігу необхідне якомога раннє надання кваліфікованої і спеціалізованої медичної допомоги за алгоритмом Advanced Cardiac Life Support (ACLS).
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.