Дисфункція пазушно-передсердного вузла
Епідеміологія
Дисфункція пазушно-передсердного вузла включає будь-які порушення утворення імпульсів у вузлі й (або) їхнього проведення до міокарда передсердь, що супроводжується підвищенням частоти виникнення пароксизмальних або стійких передсердних аритмій. Це поняття включає:
1) неадекватну синусову брадикардію;
2) періоди зупинки пазушно-передсердного вузла, або синусові паузи;
3) синоатріальну блокаду;
4) чергування синусової брадикардії й несинусової передсердної тахі- аритмії, насамперед мерехтіння передсердь, у вигляді:
а) синдрому брадитахікардії, коли тахіаритмія йде слідом за брадикардією й має характер замісного ритму або ритму, що вислизає;
б) синдрому тахібрадикардії, що проявляється довгою синусовою паузою й (або) неадекватною синусовою брадикардією після купірування передсердної тахіаритмії.
Для позначення останнього D. Lown у 1967 р. запропонував термін "синдром слабкості пазушно-передсердного вузла". У подальшому його стали використовувати для позначення всіх видів брадиаритмій, що становлять поняття дисфункції цього вузла.
Епідеміологія. За даними нечисленних досліджень з вивчення поширеності різних серцево-судинних захворювань, частота дисфункції пазушно-передсердного вузла становить менше ніж 0,2%. З огляду на частий безсимптомний перебіг і відсутність даних холтерівського моніторування ЕКГ, ця цифра, імовірно, занижена. Захворювання однаково часто уражує чоловіків і жінок.
Етіологія і патогенез. Дисфункція пазушно-передсердного вузла може бути зумовлена:
А. Структурними змінами клітин пазушно-передсердного вузла або прилеглого скоротливого міокарда передсердь при:
1) ідіопатичному інтерстиціальному фіброзі ділянки пазушно-передсердного вузла, що розвивається при старінні (найчастіша причина);
2) гострих і хронічних формах ІХС;
3) кардіоміопатіях (запальних, ідіопатичних, інфільтративних при амілоїдозі, гемохроматозі, системних захворюваннях сполучної тканини, нерво- во-м’язових захворюваннях);
4) гіпертензивному серці;
5) хірургічній травмі в разі оперативної корекції деяких природжених вад серця.
Б.Зовнішніми чинниками за відсутності морфологічних змін:
1. Лікарськими препаратами, що безпосередньо впливають на клітини пазушно-передсердного вузла або опосередковано через зміни стану вегетативної нервової системи ((3-адреноблокаторами, блокаторами кальцієвих каналів; клонідином, а-метилдофа, резерпіном, антиаритмічними препаратами III, 1С і ІА класів, дигоксином, циметидином, препаратами літію, аміт- риптиліном і фенотіазинами).
2. Підвищенням тонусу блукаючого нерва:
— фізіологічним (в осіб, які регулярно займаються фізичними вправами в аеробному режимі; під час сну, при сечовипусканні, дефекації, кашлі, ковтанні, нудоті й блюванні, пробі Вальсальви);
— патологічним (при захворюваннях глотки, органів травного каналу, сечової і статевої систем, синдромі каротидної пазухи й ваговагальних знеп- ритомненнях, гіперкаліємії, гіпотирозі, підвищенні внутрішньочерепного тиску, гіпотермії, сепсисі).
Пазушно-передсердний вузол — це комплекс пейсмекерних клітин. Крім основних, так званих Р-клітин, у ньому є кілька груп клітин, які виконують функцію водія ритму-дублера з менш вираженою здатністю до автоматизму. У певних фізіологічних і патологічних умовах ці клітини здатні ставати водіями ритму серця, що може супроводжуватися незначними змінами форми зубців Р. Сприятливі умови для виникнення дисфункції пазушно-передсердного вузла створює також украй низька швидкість поширення імпульсів клітинами, що його утворюють (2—5 см/с). При цьому будь-яке відносно невелике погіршення провідності, зумовлене дисфункцією вегетативної нервової системи або органічним ураженням міокарда, може спричинити внут- рішньовузлову блокаду імпульсів.
Патологічна анатомія. При морфологічному дослідженні міокарда хворих з дисфункцією пазушно-передсердного вузла органічного походження виявляють найхарактернішу ознаку — заміщення його клітин сполучною тканиною. При цьому має значення не стільки збільшення площі інтерстиціально- го фіброзу й склерозу, що спостерігається з віком і за відсутності клінічних проявів дисфункції пазушно-передсердного вузла, скільки його локалізація. До розвитку фіброзу й склерозу можуть призводити ішемія внаслідок стенозу артерії пазушно-передсердного вузла або проксимальніших сегментів правої вінцевої артерії, запалення, інфільтрація, а також некроз і крововилив, наприклад, при хірургічній травмі. Однак здебільшого дистрофія спеціалізованих і "робочих" кардіоміоцитів у ділянці пазушно-передсердного вузла з утворенням інтерстиціального фіброзу й склерозу має характер ідіопатичної.
Клінічна картина
Дисфункція пазушно-передсердного вузла нерідко має безсимптомний перебіг. Лише в частини хворих уповільнення серцевого ритму спричинює погіршення мозкового або периферійного кровотоку, що призводить до появи скарг. Вираженість брадикардії й тривалість пазушно-передсердних пауз у симптоматичних хворих коливаються в широких межах, оскільки на стан системного й регіонарного кровотоку істотно впливають також ХОС, ЗПСО і прохідність судин окремих басейнів.
Найчастішими скаргами у хворих із брадикардією й паузами в стані спокою є запаморочення, знепритомнення, стани переднепритомності й слабкість. У хворих літнього віку може відзначатися зниження пам’яті й інтелекту. Обмеження хронотропного резерву при навантаженні проявляється слабкістю, задишкою, іноді стенокардією. При чергуванні тахі- і брадикардії можуть турбувати серцебиття, а також запаморочення й знепритомнення в період пауз після спонтанного припинення тахіаритмії. Усі ці симптоми неспецифічні й мають транзиторний характер.
Діагностика. Дисфункція пазушно-передсердного вузла включає кілька видів порушень ритму й провідності, які можуть бути ізольованими або (частіше) поєднуватися одне з одним. їхня діагностика ґрунтується на даних ЕКГ.
Неадекватна синусова брадикардія характеризується зменшенням частоти синусового ритму до 60 за 1 хв, відрізняється від фізіологічної синусової брадикардії стійкістю та відсутністю адекватного збільшення ЧСС під час фізичного навантаження.
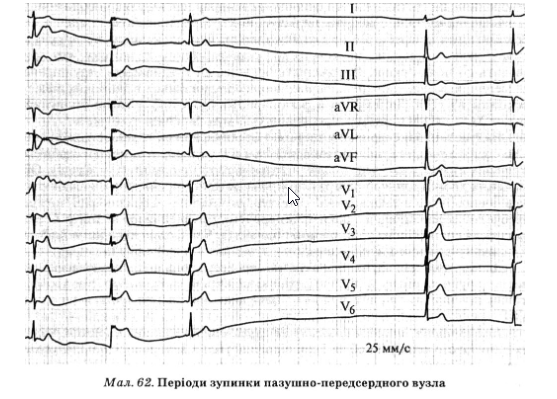
Періоди зупинки пазушно-передсердного вузла, або синусові паузи, зумовлені порушенням збудливості пазушно-передсердного вузла, проявляються періодами випадання зубців Р і комплексів QRST тривалістю понад 3 с (мал. 62).
Синоатріальна блокада (синусово-передсердна) характеризується порушенням проведення імпульсів від пазушно-передсердного вузла до скоротливого міокарда передсердь. Здебільшого вона зумовлена блокадою імпульсів усередині пазушно-передсердного вузла, де швидкість проведення в нормі значно знижена.
Розрізняють три ступені синоатріальної блокади. Блокада І ступеня, зумовлена вповільненням проведення всіх імпульсів від пазушно-передсерд- ного вузла до передсердь, на ЕКГ не діагностується. Синоатріальна блокада II ступеня характеризується періодичним випаданням чергового зубця Р і комплексу QRST унаслідок неможливості імпульсу вийти за межі пазушно- передсердного вузла й спричинити збудження передсердь. При синоатріальній блокаді II ступеня типу Венкебаха цим випаданням передує поступове вкорочення інтервалу Р—Р.
При блокаді II ступеня за типом синдрому Мобітца випадання зубця Р і комплексу QRST відзначаються без попередньої зміни ритму передсердь і утворена при цьому синусова пауза кратна 2 і більше інтервалам Р—Р. Синоатріальна блокада III ступеня, або повна блокада, має вигляд довгої синусової паузи. Відрізнити її від зупинки пазушно-передсер- дного вузла без безпосереднього запису потенціалів пейсмекерних клітин неможливо. Це не має, однак, істотного клінічного значення, оскільки в обох випадках є виражена дисфункція пазушно-передсердного вузла, що потребує однакової лікувальної тактики.
Для синдрому бради-, тахікардїі найхарактернішим є чергування синусової, рідше передсердно-шлуночкової вузлової, брадикардії з пароксизмальною ектопічною передсердною тахікардією, у більшості випадків — фібриляцією передсердь. Проявами цього синдрому можуть бути також пароксизми тріпотіння передсердь і передсердної тахікардії.
Стійка зупинка пазушно-передсердного вузла або повна синоатріальна блокада можуть проявлятися постійною формою фібриляції передсердь, яка при цьому виступає в ролі ритму, що вислизає. Про такий генез фібриляції передсердь свідчить її нормо- або брадисистолічна форма й виникнення тривалих періодів асистолії та вираженої брадикардії після кардіоверсії.
Основними ускладненнями дисфункції пазушно-передсердного вузла є системні тромбоемболії. Серед хворих, яким не проводять електрокардіости- муляцію, їхня частота сягає 15%. Більшість цих ускладнень відзначають у хворих із синдромом бради-, тахікардії, що страждають на пароксизми фібриляції передсердь. Відносно рідкісним ускладненням синусової брадикардії є поліморфна шлуночкова тахікардія, зумовлена подовженням інтервалу Q—T, що може становити загрозу для життя хворих.
Перебіг і прогноз
Розвиток дисфункції пазушно-передсердного вузла призводить до підвищення загальної летальності приблизно на 4—5% на рік. Прогноз у таких хворих несприятливий через органічне захворювання серця і значною мірою залежить також від характеру проявів дисфункції пазушно-передсердного вузла. Він гірший у разі поєднання синусової брадикардії із передсердними тахіаритміями, дещо кращий за наявності синусових пауз і найсприятливіший при ізольованій синусовій брадикардії. Такі розбіжності почасти пов’язані з відносним ризиком виникнення тромбоемболій, які є причиною 30—50 % летальних випадків.
Лікування
Етіотропне й патогенетичне лікування можливе тільки у відносно рідкісних випадках потенційно оборотної дисфункції пазушно-передсердного вузла, наприклад у разі мікседеми або медикаментозного впливу. При синусовій брадикардії і паузах, пов’язаних з підвищеною активністю блукаючого нерва, добрий ефект дають атропіну сульфат та інші препарати беладони.
При дисфункції пазушно-передсердного вузла, що проявляється симптоматичними брадиаритміями, найефективнішою є імплантація електрокар- діостимулятора. Відповідно до рекомендацій АСС/АНА (1991), абсолютним показанням до вживляння електрокардіостимулятора при дисфункції пазушно-передсердного вузла є симптоматична брадиаритмія, зумовлена органічною ураженістю пазушно-передсердного вузла або впливом потенційно оборотних чинників, що не піддаються корекції. Електрокардіостимуляція зазвичай не показана при безсимптомній дисфункції пазушно-передсердного вузла, навіть у разі тривалих пауз. Винятки можуть становити хворі з різко вираженою брадикардією, коли є висока ймовірність появи симптомів у найближчому майбутньому в разі прогресування ураження пазушно-передсердного вузла або призначення препаратів, необхідних для лікування супутніх захворювань, найчастіше тахіаритмій та артеріальної гіпертензії, що спричинюють пригнічення синусового автоматизму.
У зв’язку з високим ризиком тромбоемболій хворим з дисфункцією пазушно-передсердного вузла, що супроводжується пароксизмальною або стійкою фібриляцією передсердь, із профілактичною метою показане призначення антикоагулянтів непрямої дії або, за наявності протипоказань до антикоагулянтної терапії й відсутності органічних захворювань серця, ацетилсаліцилової кислоти.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.