Дисбактеріоз кишок
Історія
Дисбактеріоз (дисбіоз) кишок — це зміна якісного складу і кількісного співвідношення мікрофлори кишок під впливом екзо- й ендогенних чинників.
Уперше термін "дисбактеріоз кишок" був запропонований A. Nestle в 1916 р. у період бурхливого розвитку мікробіології. Він означав появу в кишках людини під впливом несприятливих чинників (переважно кишкових інфекцій) "неповноцінних" штамів кишкової палички, на відміну від "повноцінних", властивих здоровим людям. Для "повноцінних" штамів була характерною наявність антагоністичної активності щодо збудників кишкових інфекцій. Пізніше під кишковим дисбактеріозом стали розуміти зміни кишкової мікрофлори, які характеризуються зниженням загальної кількості типової кишкової палички (з нормальною ферментативною активністю), біфідобактерій і лактобактерій та появою лактозонегативних ешерихій, гемо- лізивних кишкових паличок, збільшення кількості гнилісних, спороносних, гноєрідних та інших бактерій.
В останні роки для позначення порушень з боку кишкової мікрофлори, включаючи якісні і кількісні її параметри, використовують термін "синдром надмірного росту бактерій". Основна відмінність поняття "синдром надмірного росту бактерій" від терміна "дисбактеріоз кишок" полягає в наступному: при синдромі надмірного росту бактерій ідеться не стільки про зміну мікробного складу товстої кишки, скільки про зміну складу мікрофлори тонкої кишки. При цьому порушення бактеріальної мікрофлори прийнято позначати терміном "дисбактеріоз", а дисбаланс усіх представників біоценозу (включаючи гриби, віруси, найпростіші) — "дисбіоз". Для описання відхилень у бактеріальній флорі допускається використання обох термінів.
Дисбактеріоз (дисбіоз) не може виступати як самостійний діагноз. Це суто мікробіологічне поняття, відхилення одного з параметрів гомеостазу, що спостерігається в більшості хворих з патологією кишок та інших органів системи травлення. Тому цей термін відсутній у Міжнародній статистичній класифікації хвороб та споріднених проблем охорони здоров’я (десятий перегляд) (МКХ-10).
Склад і функції нормальної мікрофлори людини. Незважаючи на вплив різноманітних чинників зовнішнього середовища, склад мікрофлори кишок залишається відносно постійним.
Нині виділяють три види мікрофлори кишок: облігатну, факультативну і залишкову. Облігатні бактерії (біфідобактерії, бактероїди) постійно входять до складу нормальної мікрофлори, забезпечують метаболічні процеси і функцію захисту організму хазяїна від інфекційних агентів. Вони становлять близько 95—97% усієї мікрофлори кишок. Факультативні мікроорганізми (лакто- бактерії, кишкова паличка, ентерококи), питома вага яких становить до 4—5%, є умовно-патогенними, оскільки їх часто виявляють у здорових людей, проте в разі зниження імунного захисту макроорганізму набувають агресивних якостей і призводять до виникнення певних захворювань. Залишкова аеробна сапрофітна умовно-патогенна флора (клебсієли, протей, дріжджі, клостридії, стафілококи та ін.) становить менше ніж 1% від загального числа мікроорганізмів.
З урахуванням локалізації мікробів, їхніх адгезивних властивостей і рухливості мікрофлору травного тракту розділяють на порожнинну (П-), що локалізується в просвіті кишок, і пристінкову, або мукозну (М-), яка тісно пов’язана зі слизовою оболонкою кишок. Мікроорганізми, які колонізують слизову оболонку, утворюють щільний "бактеріальний дерен", який забезпечує екологічну рівновагу і залежить від властивостей мікробів, а також від стану пристінкової зони кишок, яка складається з трьох шарів:
1 — товстий поверхневий шар слизу — розташовується на поверхні міжкриптових проміжків і закриває просвіт крипт;
2 — глікокалікс (глікозамісноглікаміни) — вкриває суцільним шаром ко- лонієцити;
3 — ділянка пристінкової зони — простір, обмежений мембранами бічних поверхонь мікроворсинок.
У цих трьох шарах містяться мікроорганізми, які належать до М-мікро- флори. Вони підвищують резистентність товстої кишки до колонізації, перешкоджають пенетрації слизової оболонки патогенними й умовно-патогенними мікробами (УПМ), конкуруючи з ними за взаємодію з рецепторами епітеліальних клітин.
Для мікроорганізмів, які населяють кишковий тракт, характерні певні закономірності розподілу по відділах кишок і різні кількісні співвідношення між представниками різних видів.
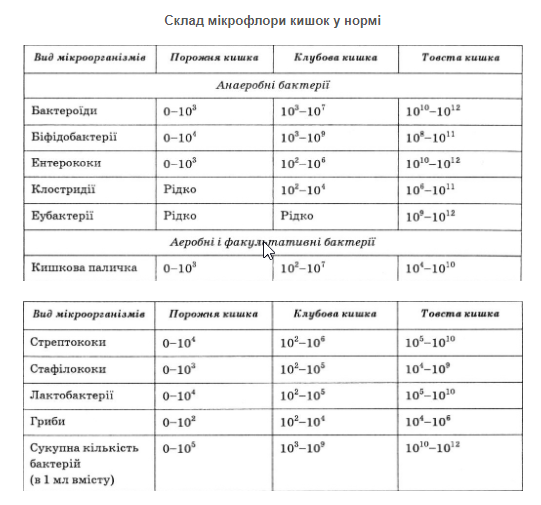
Мікробіоценоз кишок здорової людини — це еволюційно складна мікробіологічна система, в якій симбіонтна мікрофлора перебуває в стані динамічної рівноваги і відповідає поняттю норми. У здорових людей відзначають майже абсолютну стерильність вмісту шлунка (густина бактерій нижче від 1000 в 1 мл) завдяки низькому рівню рН, нечисленності і видовій обмеженості мікробів у проксимальних відділах тонкої кишки (до 100 000 в 1 мл), де переважають лактобацили, стрептококи, стафілококи та деякі інші аеробні бактерії і гриби.
Середні відділи тонкої кишки або не містять мікроорганізмів, або в них визначають тільки невеликі популяції, переважно грампозитивні факультативні аероби, невелику кількість анаеробів, дріжджів і грибів. Посутня роль у процесах, які перешкоджають збільшенню кількості мікроорганізмів у тонкій кишці, відводиться ендогенним інгібіторам бактеріального росту, що наявні у кишковому слизу, бактерицидним властивостям шлункового соку, а також нормальній пропульсивній активності кишки, що забезпечує її самоочищення.
Мікробний склад дистальних відділів тонкої кишки займає проміжне положення між мікрофлорою проксимальних відділів і товстої кишки. Істотне збільшення кількості їх мікроорганізмів і велика видова різноманітність мікроорганізмів у дистальних відділах тонкої кишки (до 1009 в 1 мл), у тому числі наявність анаеробних бактерій, пояснюється сусідством з товстою кишкою, від якої вона відокремлена тільки клубово-сліпокишковим м’язом-замикачем (ілеоцекальним сфінктером). Нормальна функція цього м’яза-замикача запобігає рефлюксу вмісту товстої кишки в тонку. У разі його недостатності може спостерігатися цекоілеальний рефлюкс з бактеріальною колонізацією клубової кишки. Нижня частина клубової кишки заселена такими ж мікроорганізмами, які є в товстій кишці і становлять її резидентну мікрофлору: 17 родин, 45 родів і близько 400 видів. При цьому облігатних анаеробів у 10 разів більше, ніж аеробів. До облігатної анаеробної флори належать біфідобактерії і бактероїди (до 90%), ентерококи, клостридії та еубактерії. Основними представниками аеробної факультативної мікрофлори є кишкова паличка, лактобацили. Крім того, у меншій кількості і рідше виявляють стафілококи, стрептококи, клебсієли, протей, дріжджеподібні гриби, найпростіші та ін.
Біомаса всіх мікробних тіл у кишках досягає 2,5—3 кг. На частку бактеріальних тіл приходиться більше 30% добової маси фекалій. Мікроби фіксовані до епітеліоцитів кишкової стінки завдяки наявності на їхній поверхні специфічних рецепторів, кількість яких зумовлена генетично, а адгезія мікробів забезпечується наявністю на їхній зовнішній мембрані лектинів (з’єднань білкової природи, що містять глікопротеїни), які відповідають цим рецепторам. Таким чином, більшість мікроорганізмів у товстій кишці прикріплена до кишкової стінки, де утворює мікроколонії, які захищені від зовнішніх дій біоплівкою, що складається з екзополісахаридів мікробного походження і муцину — секрету келихоподібних клітин (екзополісахаридно-муциновий матрикс, який виконує для мікробних асоціацій роль своєрідної плаценти). Кількість бактерій, що містяться в просвіті товстої кишки (у "вільному плаванні"), значно менша, ніж кількість пристінкових локалізованих мікроорганізмів.
Попри певну варіабельність складу мікрофлори товстої кишки, що залежить від віку, статі, географічних умов і характеру харчування здорової людини, існує відносна стабільність кількісного та якісного складу мікробних популяцій товстої кишки.
Нормальна мікрофлора виконує певні функції, що мають істотне значення для життєдіяльності макроорганізму, а саме:
• неспецифічний захист від бактерій, що спричинюють кишкові інфекції, який базується на мікробному антагонізмі; в умовах нормального функціонування кишок такі мікроорганізми, як біфідобактерії, ешерихії, а також ентерококи, здатні пригнічувати ріст деяких умовно-патогенних і патогенних мікробів;
• продукування чинників імунного захисту; ендотоксини клітинних оболонок біфідо- і лактобактерій сприяють зменшенню проникності судинних тканинних бар’єрів для токсичних продуктів умовно-патогенних і патогенних мікроорганізмів, стимулюють синтез інтерферону цитокінів і комплементу, а також секреторних імуноглобулінів, які забезпечують місцевий імунітет;
• участь у синтезі вітамінів і незамінних амінокислот; деякі види бактерій, зокрема молочнокислі, беруть участь у синтезі вітамінів Вр В2, В6, В12, К, нікотинової кислоти і біотину; при безпосередній участі ешерихій, біфідо- і еубактерій здійснюється продукування і всмоктування аскорбінової, фолієвої і пантотенової кислот, солей кальцію, заліза, вітаміну D;
• вироблення біологічно активних речовин, у тому числі медіаторів, які беруть участь у регуляції функцій органів травлення, стимулюючи метаболічні процеси в організмі.
• ферментативне розщеплення білків з утворенням продуктів розпаду (фенолу, індолу, скатолу), що нормалізують кишкову перистальтику;
• ферментативне розщеплення ліпідів, інактивацію ентерокінази і лужної фосфатази, метаболізм холестерину і жовчних кислот (декон’югація, перетворення первинних жовчних кислот, синтезованих у печінці, на вторинні, їхнє подальше перетворення), а також утворення в товстій кишці стеркобіліну, копростерину, дезоксихолієвої кислоти;
• вплив на структуру слизової оболонки кишок та її всмоктувальну спроможність.
Нормальна функція кишок людини, попри безупинне надходження до організму патогенних бактерій, може зберігатися лише за умови рівноваги природної шлунково-кишкової мікрофлори.
У фізіологічних умовах діють три механізми, які перешкоджають надмірному росту бактерій у тонкій кишці. До них належать:
• нормальна функція ілеоцекального клапана, завдяки якій стає неможливим ретроградне надходження бактерій з товстої кишки в тонку;
*збережена секреція хлоридної кислоти, що запобігає розмноженню бактерій у верхніх відділах травного тракту;
• нормальна пропульсивна моторика тонкої кишки, що перешкоджає застою кишкового вмісту.
Етіологія
До основних екзогенних чинників, які зумовлюють розвиток дисбактеріозу, відносять: антибактеріальну терапію, вплив фізичних (променевої енергії, низьких температур, атмосферного тиску та ін.) і хімічних (пестициди, лікарські препарати, харчові добавки та ін.) чинників, складні клімато-географічні умови, забруднення біосфери промисловими відходами, фахові особливості (нерідко дисбактеріоз розвивається в космонавтів, підводників, альпіністів, фармацевтів, шахтарів, осіб, які перебувають в антарктичних експедиціях, тощо), недотримання санітарно-гігієнічних норм, вживання бактеріально і хімічно забрудненої води.
До ендогенних етіологічних причин порушення нормального біоценозу кишок відносять неправильний або незвичний ритм харчування, безсистемне і необгрунтоване застосування антибіотиків та інших антибактеріальних препаратів, імунодепресантів, стероїдних гормонів, виснаження організму у зв’язку з ростом злоякісних новоутворень, алергійних реакцій (особливо харчової алергії), зниження імунологічної реактивності організму.
Дисбактеріозом кишкової мікрофлори супроводжуються різноманітні захворювання травного тракту, зокрема захворювання шлунка (на тлі ахлоргідрій), кишок, підшлункової залози, печінки, нирок, злоякісні новоутворення, пострезекційний синдром та ін. При цьому дисбактеріоз є наслідком патологічного процесу або сприяє його розвитку і надалі стає одним із важливих ознак перелічених захворювань, зумовлюючи тяжкість і тривалість їхнього перебігу.
Так, резекція ілеоцекального клапана спричиняє ретроградне закидання вмісту товстої кишки в тонку з її подальшим бактеріальним обсіменінням.
Багато чинників можуть зумовлювати вповільнення пасажу вмісту по тонкій кишці, що є важливою причиною розвитку дисбіозу: резекція шлунка за методом Білльрот І і резекція кишок з накладанням анастомозу типу "бік у бік" або "кінець у бік", розвиток післяопераційного спайкового процесу в кишках, шлунково-товстокишкові або тонко-товстокишкові нориці, стриктури кишок при хворобі Крона і радіаційному коліті, пухлини кишок і брижових лімфовузлів, великі дивертикули тонкої кишки, синдром кишкової псевдообструкції при цукровому діабеті. Виражені порушення моторики тонкої кишки, пов’язані з фіброзуванням її стінки, можуть спостерігатись у хворих із системною склеродермією.
Ізольована ахлоргідрія рідко призводить до розвитку синдрому надмірного бактеріального росту бактерій. Останній виникає частіше в тих випадках, коли ахлоргідрія поєднується з порушеннями моторики верхніх відділів травного тракту, наприклад, після ваготомії.
Патогенез
Розрізняють дисбактеріоз тонкої і товстої кишок. Дисбактеріоз тонкої кишки (синдром підвищеного бактеріального обсіменіння тонкої кишки) може бути пов’язаний з надмірним надходженням мікроорганізмів у тонку кишку (цекоілеальний рефлюкс), сприятливими умовами для розвитку і порушенням пропульсивної функції.
При синдромі надмірного росту бактерій разом із збільшенням їх загальної кількості змінюється бактеріальний спектр із зсувом у бік грамнегатив- них і анаеробних штамів.
Мікроорганізми, що заселяють просвіт тонкої кишки, здатні декон’югу- вати жовчні кислоти. При зменшенні концентрації кон’югованих жовчних кислот порушується абсорбція жирів і жиророзчинних вітамінів, виникає стеаторея. Вторинні жовчні кислоти, що утворюються при цьому, та їхні солі спричинюють діарею і у великій кількості втрачаються з калом. Унаслідок цього може розвинутися жовчнокам’яна хвороба. Крім того, декон’юговані жовчні кислоти ушкоджують епітелій слизової оболонки кишок, що призводить до інактивації глікопротеїнів апікальної мембрани ентероцитів. Відтак порушується всмоктування амінокислот, жирів і вуглеводів. Бактерії тонкої кишки конкурентно споживають вітамін ВІ2, зумовлюючи виникнення його дефіциту в організмі. Порушення всмоктування натрію в кишках, а також посилена секреція хлоридів у товстій кишці, індукована некон’югованими жовчними кислотами, спричинюють розвиток діареї.
Надмірна мікробна флора також може призводити до ушкодження епітелію тонкої кишки, оскільки метаболіти деяких мікроорганізмів (токсини, протеази, феноли, біогенні аміни) мають цитотоксичну дію. Спостерігається зменшення висоти ворсинок, поглиблення крипт, дегенерація мікроворсинок, мітохондрій та ендоплазматичної сітки. Збільшується секреція води й електролітів у просвіті кишки, що є причиною діареї, зростає вміст жиру в калі.
Склад мікрофлори товстої кишки може змінюватися під впливом різних чинників і несприятливих дій, що ослабляють захисні механізми організму (екстремальні умови, інфекційні хвороби, хвороби органів травлення, неповноцінне харчування, застосування антибіотиків і сульфаніламідних препаратів тощо). Наприклад, антибактеріальні препарати значно пригнічують не тільки патогенну мікробну флору, а й нормальну мікрофлору товстої кишки. Унаслідок цього розмножуються мікроби, що потрапили ззовні, або ендогенні види, стійкі до лікарських препаратів (стафілококи, протей, дріжджові гриби, ентерококи, синьогнійна паличка). У більшості випадків порушена екологія товстої кишки поступово відновлюється самостійно і не вимагає проведення терапії. В ослаблених хворих, особливо з порушеннями імунітету, самовідновлення екології кишок не відбувається і з’являються клінічні симптоми дисбактеріозу.
Незалежно від нозологічної форми, дисбактеріоз, що розвивається при захворюваннях органів травлення, характеризується певними загальними закономірностями: на тлі збільшення аеробної умовно-патогенної флори спостерігається значне зниження кількості анаеробної мікрофлори, зокрема біфідобактерій і лактобактерій. Це призводить до обтяження перебігу основного захворювання і в врешті-решт — до розвитку інфекційних ускладнень.
Пригнічення або зміна мікрофлори кишок при дисбактеріозі призводить до функціональних порушень у травному тракті, які проявляються:
• порушенням всмоктування поживних речовин;
• зсувом рН у лужний бік;
• порушенням функції кишкових ферментів;
• утворенням кишкових ендотоксинів;
• зниженням дезінтоксикаційної спроможності печінки;
• зміною проникності кишкової стінки;
• порушенням перистальтики кишок;
• пригніченням регенерації кишкового епітелію.
Класифікація
Залежно від етіологічного чинника розрізняють такі види дисбактеріозу:
• стафілококовий;
• клебсієльозний;
• протейний;
• бактероїдний;
• клостридіозний;
• кандидамікозний;
• змішаний.
Виділяють чотири ступені тяжкості порушення мікрофлори кишок:
1-й ступінь: компенсований (латентний дисбактеріоз) — характеризується зміною кількісного складу аеробних мікроорганізмів (збільшенням чи зменшенням кількості ешерихій) при нормальному співвідношенні біфідо- і лактобактерій. Клінічні ознаки відсутні.
2-й ступінь: субкомпенсований (локалізована форма) — проявляється поряд зі зниженням якісного і кількісного складу ешерихій помірним зменшенням вмісту біфідобактерій з одночасним збільшенням кількості умовно-патогенних мікроорганізмів (бактерій, псевдомонад, грибів). При цьому визначається обмежений запальний процес у слизовій оболонці кишок (дуоденіт, ентерит, коліт).
3-й ступінь: поширений дисбактеріоз — характеризується посутніми змінами вмісту кишкової палички в поєднанні зі зменшенням кількості біфідо- бактерій і деяким зниженням кількості лактобацил, вираженим збільшенням умовно-патогенної мікрофлори. Клінічно ця стадія дисбактеріозу проявляється дисфункцією кишок різного ступеня тяжкості.
4-й ступінь: генералізований (декомпенсований) дисбактеріоз — поряд із значним збільшенням вмісту кишкової палички характеризується також практично повною відсутністю біфідобактерій на тлі різкого зниження кількості молочнокислих бактерій і вираженої агресивності умовно-патогенних і патогенних мікроорганізмів, утворенням метастатичних вогнищ. Клінічно ця стадія дисбактеріозу характеризується значною кишковою дисфункцією, бактеріемією, септичними ускладненнями, інтоксикацією, дистрофічними змінами у внутрішніх органах.
Стосовно до кишкової патології дисбактеріоз може бути первинним і вторинним. При первинному дисбактеріозі спочатку змінюється мікрофлора, а потім приєднується запальний процес у слизовій оболонці кишок.
Вторинний дисбактеріоз є ускладненням захворювання кишок, що виникло раніше, і його клінічні ознаки до певної міри визначаються основним захворюванням.
Дисбактеріозу властивий поліморфізм клінічних проявів, що залежить як від стану макроорганізму, так і від особливостей порушень мікрофлори, травлення, всмоктування основних поживних речовин і стану моторної функції кишок. У деяких хворих спостерігається безсимптомний перебіг хвороби, але в більшості з них клінічна картина кишкового дисбактеріозу складається з певних синдромів.
Синдром недостатності травлення (мальдигестії) — клінічний симпто- мокомплекс, зумовлений порушенням перетравлювання харчових речовин внаслідок дефіциту травних ферментів на кишкових мембранах (порушення травлення мембрани) і в порожнині тонкої кишки (порушення порожнинного травлення).
Для синдрому мальдигестії при дисбактеріозі кишок характерним є:
1. Розщеплювання частини харчових речовин ферментами бактерій у верхніх відділах тонкої кишки з утворенням токсичних речовин (аміак, індол, низькомолекулярні жовчні кислоти), які спричинюють подразнення слизової оболонки кишок та інтоксикацію в разі надходження у кров. Посилення ферментативної активності мікрофлори в товстій кишці призводить до підвищеного утворення названих токсичних продуктів у дистальних відділах кишок.
2. Неповне розщеплювання або всмоктування харчових речовин, у тому числі і через недостатнє надходження в кишки травних ферментів.
3. Порушення просування харчового хімусу по травному тракту.
Клінічно синдром недостатності травлення характеризується:
1) розладом випорожнень з переважанням проносу: при патології тонкої кишки для діареї характерна значна кількість випорожнень (рідкий неоднорідний кал понад 500 г за добу), а при патології товстої кишки — так звані "малі" випорожнення (синдром подразненої товстої кишки);
2) метеоризмом, зумовленим підвищеним газоутворенням, порушенням абсорбції і видалення газів; здуття живота і бурчання посилюються в другу половину дня і вночі, характерна відрижка і неприємний присмак у роті;
3) болем різного характеру:
а) пов’язаним з підвищенням тиску в кишці (при патології тонкої кишки — біль локалізується в ділянці пупка, при патології товстої кишки — у клубовій ділянці), зменшується після видалення газів й акту дефекації;
б) зумовленим регіонарним лімфаденітом; це постійний біль з локалізацією зліва вище від пупка і по ходу брижі тонкої кишки, посилюється при фізичному навантаженні та, іноді, після акту дефекації;
в) таким, що виникає внаслідок спазмів (у цьому разі біль має гострий характер, переймистий і зменшується після акту дефекації).
Нерідко на перший план виступають симптоми непереносимості певних харчових продуктів, частіше молока. Після його вживання у хворих з’являється діарея, випорожнення стають рідкими, об’ємними, пінистими. Хворих турбують здуття і біль у животі, іноді з’являються нудота і блювання. Непереносимість молока завжди пов’язана з патологією тонкої кишки — дисахаридазною недостатністю, яка нерідко загострюється у зв’язку з приєднанням дисбактеріозу.
Для дисбактеріозу кишок характерний полігіповітаміноз. Рано виникає дефіцит вітаміну РР, що супроводжується розвитком пелагричного синдрому (роздратованість, неврівноваженість, пригніченість настрою, конфліктність, слинотеча тощо). При ураженні нервової системи водночас з астеноневро- тичним синдромом розвивається поліневрит, який виявляється парестезією, зміною чутливості шкіри за відсутності больових відчуттів. Гіповітаміноз В2 виявляється випаданням волосся, змінами нігтьових пластинок, заїдами, стоматитом, дерматитом крил носа. Для дефіциту вітамінів Bt і В6 типовий головний біль, слабкість, атонія кишок, дистрофічні зміни в міокарді, порушення функцій периферійної нервової системи.
На тлі дисбактеріозу нерідко розвиваються алергійні реакції, які проявляються кропив’янкою, набряком Квінке, бронхоспазмом, поліартралгією, зниженням AT. Ураження кишок характеризується переймистим, рідше ниючим тупим болем у животі, бурчанням, здуттям і переливанням, а також імперативними позивами на спорожнення кишок. З’являються часті рідкі випорожнення, нерідко з домішкою їжі, рідше — крові.
Діагноз встановлюють на підставі даних алергійного анамнезу, клінічного спостереження, лабораторних методів дослідження. У разі стертої клінічної картини хвороби встановити алергійний чинник допомагає ведення так званого харчового щоденника, в якому відзначають дату і час споживання їжі, склад і кількість харчових продуктів, спосіб кулінарного оброблення тощо.
До лабораторних методів діагностики харчової гіперсенсибілізації належить визначення гуморальних антитіл і клітинної сенсибілізації до харчових продуктів на підставі визначення в сироватці крові загальної кількості IgE і специфічних антитіл радіоалергосорбентного тесту. Певне значення для діагностики харчової алергії мають шкірні проби з харчовими алергенами.
Синдром подразненої товстої кишки, що розвивається на тлі дисбактеріозу, — це порушення її функції без органічних уражень.
Клінічно характеризується кишковими кризами, які наступають раптово, і виявляються серією невідкладних позивів на дефекацію, що частіше виникають рано-вранці. Спочатку виділяється нормальний або пробкоподі- бний кал, а далі випорожнення стають усе рідшими, часом з домішкою слизу. Наприкінці дефекації можуть спостерігатися пінисті калові маси. Напади можуть супроводитися переймистим болем у животі, що стихає після спорожнення кишок. Можливе рясне виділення слизу у вигляді желе, трубок або плоских стрічок. При стрімкому спорожненні кишки повністю очищаються від вмісту. Після цього з’являються закрепи, що тривають нерідко декілька днів.
Частота і характер деяких симптомів залежать від локалізації запального процесу. Як правило, подразнюється вся товста кишка, хоча в деяких хворих процес може обмежуватися лише одним її відділом. При цьому сигмоїдит виявляється болем у лівій клубовій ділянці, що віддає в спину і ліву ногу, тифліт (запалення сліпої кишки) — болем у правій половині живота, що іррадіює в поперек.
При об’єктивному дослідженні визначають болючість під час пальпації живота в різних відділах, частіше по ходу товстої кишки. Промацується спастично скорочена у вигляді джгута сигмоподібна кишка, а сліпа кишка нерідко буває розширеною і в ній чується бурчання.
Порушення всмоктування (синдром мальабсорбції) у хворих на дисбактеріоз кишок зумовлене патологією самої тонкої кишки та (чи) інших органів системи травлення і має характерні ознаки, про які йтиметься нижче.
Провідний симптом — це пронос тонкокишкового типу: рідкий або кашкоподібний, рясний, можуть бути пінисті без слизу і крові випорожнення до 2—3 разів на добу. У разі приєднання інфекції кількість дефекацій збільшується до 50 разів на добу.
Стеаторея — найбільш частий і ранній симптом мальабсорбції. Вона зумовлена порушенням перетравлювання або всмоктування. Кал набуває "маслянистого" вигляду, важко змивається, світлий, кашкоподібний з неприємним запахом.
Скупчення газів у шлунку і кишках — флотуленція і метеоризм — випинання живота через скупчення в ньому газів, здуття, обдимання його. Метеоризм спричинює важкість, тривалий тупий або тягучий біль у різних ділянках живота без чіткої локалізації. Можуть бути диспепсичні скарги: відрижка, нудота, неприємний присмак у роті. Слід пам’ятати, що в нормальній тонкій кишці газів немає. У разі недостатності функції підшлункової залози насамперед порушується перетравлювання білка, який зазнає гниття під дією мікрофлори кишок. У зв’язку з цим випорожнення набувають гнильного характеру.
Порушення всмоктування вуглеводів трапляються рідко, переважно за наявності природженої або набутої дисахаридазної недостатності. Симптоматика цієї недостатності багато в чому залежить від їжі, що містить ті дисахариди (один або декілька), які не гідролізуються в тонкій кишці, найчастіше це молоко (лактаза). Після споживання такої їжі виникають важкість у животі, здуття його, потім — пронос.
Схуднення хворого через недостатність усмоктування вуглеводів, жирів і білків. Порушення білкового обміну виявляється гіпопротеїнемією, диспро- теїнемією, змінами у складі амінокислот, гіперамінацидурією. Можуть виникати безбілкові набряки.
Порушення жирового обміну характеризується зниженням холестерину, загальних ліпідів.
Вітамінна недостатність. При дефіциті вітаміну Bj з’являються пара- стезії, біль у ногах; В2 (рибофлавін) — стоматит, хейліт; В12 — анемія, РР (нікотинова кислота) — пелагроїдні зміни шкіри, глосит; С — кровоточивість ясен; вітаміну К — петехії, екхімози.
Порушення обміну електролітів виявляються артеріальною гіпотензією, сухістю шкіри і слизових оболонок, тахікардією; порушення обміну натрію і хлору — відчуттям заніміння губ, пальців, підвищеною нервово-м’язовою збудливістю; гіпокальціємія — м’язовою слабкістю, болем у м’язах, ослабленням сухожилкових рефлексів, зниженням кишкової моторики, екстрасистолією; недостатність марганцю — зниженням статевої функції; дефіцит заліза — залізодефіцитною анемією.
Порушення евбіозу кишок проявляються також астеноневротичним синдромом, підвищеною схильністю до інфекційних захворювань, ураженням шкіри у вигляді вугрів та екземи.
Найважче перебігає стафілококовий дисбіоз, нерідко він є ускладненням захворювань, які потребують тривалої антибіотикотерапії. Легкі форми характеризуються субфебрильною температурою, незначними виявами інтоксикації і незначним запаленням кишок — метеоризмом, нестійкими випорожненнями (до 2—5 разів на добу) із слизом. Спостерігається болючість по ходу товстої кишки, під час ректосигмоскопії — явища катарального проксигмоїдиту. Для тяжкого перебігу характерні лихоманка з ознобом, пітливістю, слабкість, головний біль, безсоння, виражений метеоризм, рідкі випорожнення із слизом і кров’ю до 6—10 разів на добу. Відзначають болючість по ходу товстої кишки й завдяки ректосигмоскопії діагностують катарально-геморагічний проктосигмоїдит. Найнесприятливішими є асоціації стафілокока з іншими мікроорганізмами, особливо з кандидами і синьогнійною паличкою.
Протейний дисбіоз виявляється субфебрилітетом, постійним тупим болем у животі, нестійкими кашкоподібними випорожненнями зі слизом, метеоризмом; характерні іпохондричні реакції.
Грибковий дисбіоз, зокрема кандидоз, як ускладнення антибіотикотерапії, починається вогнищевим або дифузним почервонінням слизової оболонки м’якого піднебіння, язика, щік, ясен, мигдаликів, глотки і кишок, яка набуває вигляду лакованої. У подальшому на уражених місцях з’являється сірувато-жовтий наліт, шо легко відторгається, під ним залишається ерозійна червонувата поверхня слизової оболонки. Іноді спостерігають так званий чорний смугастий язик. При ректосигмоскопії виявляють катаральний або катарально-геморагічний проктосигмоїдит. Мікроскопічне дослідження зскрібка з виявленням у ньому міцелію підтверджує діагноз кандидозу.
Дисбіоз, спричинений синьогнійною паличкою, найчастіше виникає після кишкових інфекцій (дизентерії, сальмонельозу та ін.) або на тлі неспецифічного виразкового коліту, хронічного ентероколіту та інших захворювань органів травлення. Він може розвинутися після лікування антибіотиками. Якщо си- ньогнійний дисбактеріоз є наслідком харчового отруєння, то захворювання починається гостро. З’являються симптоми вираженої інтоксикації, сильний біль у животі. Хворі помирають у перші дні або на 7—10-у добу від серцево- судинної недостатності та паралітичного ілеусу. Синьогнійний дисбактеріоз, який розвивається на тлі лікування антибіотиками, має доброякісний перебіг, прогноз захворювання сприятливий.
Для лабораторної діагностики дисбактеріозу тонкої кишки проводять посів дуоденального і єюнального вмісту, отриманого за допомогою стерильного зонда. Надмірний ріст бактерій діагностують у випадках, коли кількість бактерій перевищує 105 на 1 мл або визначають мікроорганізми, які містяться в товстій кишці (ентеробактерії, бактероїди, клостридії тощо).
Діагноз дисбактеріозу товстої кишки встановлюють на підставі мікробіологічного дослідження фекалій, яке дає змогу виявити достатньо широкий спектр умовно-патогенної мікрофлори і зниження рівня нормальних симбіонів (біфідобактерій, молочнокислих бактерій та ін.). Це дослідження, проте, дозволяє оцінити характер порожнинної мікрофлори лише товстої кишки, але не дозволяє судити про склад мікрофлори тонкої кишки.
Зміни, які виявляють під час дослідження калу, залежать від наявності і виду кишкової диспепсії. При дисбактеріозі, що супроводжується бродильною диспепсією, кількість калу значно збільшена, характер випорожнень - кашкоподібний, пінистий, реакція калу — різко кисла, визначається велика кількість крохмалю, перетравленої і неперетравленої клітковини, йодофільної флори, жирних кислот, збільшена кількість органічних кислот. При дисбактеріозі, що перебігає з гнильною диспепсією, кількість калу збільшена, випорожнення рідкі, відзначається лужна реакція калу, у ньому багато м’язових волокон, крохмалю, неперетравленої клітковини, йодофільної флори.
Біохімічне дослідження калу. Для порушень біоценозу характерна з’ява ферментів лужної фосфатази (у нормі відсутні) та ентерокінази (у нормі до 20 одиниць), які в нормі інактивуються в товстій кишці; збільшується кількість фруктози, протеолітична активність, а в разі проліферативного росту лактонегативної кишкової палички і симптомів вторинної дисахаридазної недостатності — кількість лактози.
Газово-рідинна хроматографія фекалій. У хворих на кишковий дисбактеріоз реєструють зміни кількості речовин ароматизму: індолу, фенолу, крезолу, скатолу, виявляються леткі жирні кислоти. Але попри свою ефективність метод не отримав поширення в клінічній практиці через обмежену доступність.
Відомо, що в процесі метаболізації вуглеводів мікробною флорою товстої кишки утворюється велика кількість газів, у тому числі водню. Це стало основою для створення водневого тесту, який Грунтується на визначенні водню в повітрі, що видихається. Уміст водню в повітрі, що видихається, визначають за допомогою газової хроматографії або методом електрохімії.
Водневий тест можна застосовувати, щоб створити орієнтовне уявлення про ступінь бактеріального обсіменіння тонкої кишки. Цей показник прямо залежить від концентрації водню в повітрі, що видихається, натщесерце. У хворих із захворюваннями кишок, перебіг яких супроводжується рецидивною діареєю та бактеріальним обсіменінням тонкої кишки, концентрація водню в повітрі, що видихається, значно перевищує норму.
Цей спосіб дозволяє провести якісну оцінку ступеня колонізації тонкої кишки мікробами без дослідження їхнього якісного і видового складу. В осіб із надмірним бактеріальним ростом базальний рівень водню в повітрі, що видихається, підвищений, а при мікробній колонізації тонкої кишки відзначається ще і раннє виділення його після вуглеводного навантаження 50 г глюкози.
иС-ксилозний дихальний тест застосовують для діагностики надмірного росту мікрофлори тонкої кишки. Він грунтується на бактеріальному метаболізмі ксилози і виявленні міченого вуглекислого газу в повітрі, що видихається. Чутливість і специфічність цього тесту становлять приблизно 90% з урахуванням деякої кількості псевдонегативних результатів у пацієнтів з доведеним надмірним ростом мікрофлори тонкої кишки. Найчастіше ксилоза всмоктується в проксимальних відділах тонкої кишки, не досягаючи товстої кишки з її мікрофлорою. Ксилоза метаболізується грамнегативними аеробами, які завжди широко представлені при надмірному рості мікрофлори кишки.
Застосовується також навантаження лактулозою. У нормі лактулоза не розщеплюється в тонкій кишці і метаболізується мікробною флорою товстої кишки. Унаслідок цього кількість водню в повітрі, що видихається, підвищується. При бактеріальному обсіменінні тонкої кишки "пік" з’являється набагато раніше.
Найчастішими бактеріологічними ознаками дисбактеріозу товстої кишки є відсутність основних бактеріальних симбіонтів біфідобактерій і зменшення кількості молочнокислих паличок. Загальна кількість мікроорганізмів при цьому частіше збільшена за рахунок супутньої проліферації (кишкові палички, ентерококи, клостридії) або появи залишкової (стафілококи, дріжджоподібні гриби, протей) мікрофлори.
Крім зміни загальної кількості мікроорганізмів і порушення нормального співвідношення між окремими представниками мікробного ценозу кишок проявом дисбактеріозу може бути і зміна властивостей з появою патологічних ознак в окремих бактеріальних симбіонтів. Виявляються гемолітична флора, кишкові палички із слабко вираженими ферментативними властивостями, ентеропатогенні кишкові палички тощо. Будь-яких особливостей у клінічному перебігу захворювання залежно від проявів дисбактеріозу в товстій кишці не встановлено. Пацієнти з хронічними захворюваннями кишок інфікуються гострими кишковими інфекціями частіше порівняно зі здоровими, ймовірно, через зниження в них властивостей нормальної мікрофлори кишок і передусім часту відсутність у них біфідобактерій.
Крім цих способів використовують біохімічний експрес-метод визначення протеолітичної активності супернатантів фекалій; високовольтну хроматографію на папері для виявлення p-аспартилгліцину, p-аспартилізину, (3-аланіну, 5-аміновалеріанової і у-аміномасляної кислот; визначення біогенних амінів, жовчних і карбонових кислот, ароматичних сполук за допомогою йонної хроматографії; виявлення у фекаліях летких жирних кислот методом газорідинної хроматографії; мікроскопію фекального мазка; визначення ан- тилізоцимної ДНК- і РНК-активності.
Для визначення ступеня поширення дисбактеріозу проводять посів жовчі і сечі (у нормі — стерильно). У разі висівання з жовчі та сечі кишкової мікрофлори можна говорити про генералізацію дисбактеріозу.
Лікування
Лікування хворих на дисбактеріоз (дисбіоз) проводиться передусім з урахуванням ступеня тяжкості процесу, вираженості клінічних проявів, мікробного пейзажу кишок та їхньої моторної функції, а також ефективності попередньої терапії, наявності супутніх захворювань.
Важливе значення в комплексі лікувальних заходів має дієтичне харчування. Основне цільове призначення його — забезпечення повноцінного харчування при порушенні процесів травлення, нормалізація функціонального стану кишок та інших органів травлення, які часто залучаються до патологічного процесу, стимуляція процесів регенерації, природного імунітету, зменшення порушень в обміні речовин і дистрофічних процесів в органах, які виникають через розлади травлення в тонкій кишці.
Дієта при дисбактеріозі кишок повинна бути повноцінною, містити 1 ЗОНО г білків, 100—120 г жирів, 300—500 г вуглеводів, із достатнім механічним і хімічним обробленням залежно від стадії хвороби. У дієті мають переважати злакові, коренеплоди (буряк, морква, капуста варені), фрукти, гриби, молочнокислі продукти.
Хворим із латентним дисбактеріозом призначають дієту № 4в за Певзне- ром, із поширеним і генералізованим дисбактеріозом — дієту № 4а і 46.
Тривалість застосування дієт повинна бути суворо індивідуальною і визначатися станом хворого і супутньою патологією. У разі непереносимості деяких продуктів треба виключити їх із раціону. За наявності бродильних процесів обмежують молоко, вуглеводи, продукти, багаті на клітковину, особливо в сирому вигляді. При гнілісній диспепсії обмежують м’ясо, жири.
У дієтичному харчуванні хворих на дисбактеріоз слід використовувати молочнокислі суміші, що містять нормальну мікрофлору кишок: біокефір, біфідокефір, йогурти, наріне, ацидофільне молоко. Корекції нормальної мікрофлори сприяють активні поліненасичені жирні кислоти (ейкозапентаєнові), що містяться в рослинних і риб’ячих жирах. На основі риб’ячих жирів виготовлені препарати, які містять ейкозапентаєнові кислоти як у чистому вигляді (ейконол), так і в поєднанні з екстрактом часнику бациліном (ейфітол). Середня терапевтична доза цих препаратів становить 3—4 г на день.
Бажано включати до раціону хворих компоненти, які містять харчові волокна (целюлозу, геміцелюлозу, пектини), а також олігосахариди. Ці речовини у великій кількості містяться в овочах і фруктах. Проте треба пам’ятати, що надмірне їх застосування пов’язано з розвитком діарейного синдрому, тому у хворих із 3-ю і 4-ю стадіями процесу застосування харчових волокон варто обмежувати.
Найчутливішими до пектину є грамнегативні бактерії. Лакто- і (особливо) біфідобактерії проявляють резистентність до пектину, що створює до того ж необхідну для цих мікроорганізмів кислотність середовища (рН < 4,5). Механізм дії пектину пов’язаний із несприятливою для більшості вивчених патогенних і умовно-патогенних мікроорганізмів зміною середовища (оптимум їх розвитку зумовлений коливаннями рН від 0,6 до 8,0). Цей природний полімер D-галактуронової кислоти не змінює своєї хімічної структури у травному тракті, сорбує йони важких металів, радіонукліди і, мабуть, бактеріальні токсини, бере участь у ліпідному і мінеральному обміні.
Для селективної деконтамінації крім пектину можуть бути використані рослинні харчові продукти та їхні компоненти. Так, щодо стафілокока ефективні малина, суниця лісова, горобина (у тому числі чорноплідна), шипшина, чорниця, чорна смородина, барбарис; щодо протея — абрикоси і чорна смородина, щодо шигел — гранат, кизил, барбарис, чорниця; щодо гнильних бактерій — абрикоси і журавлина; щодо грибів — брусниця, морква, стручковий перець. Широкий спектр дії за рахунок вмісту лізоциму, евгенолу або аліцину мають такі плоди і спеції: гірчиця, хрін, редька чорна, редиска, гвоздика, кориця, лавровий лист, часник, цибуля.
При порушеннях мікробіоценозу кишок широко застосовують фітотерапію. Так, у разі протейного дисбіозу з торпідним перебігом слід призначати препарати евкаліпту, нагідок лікарських, звіробою, лепехи, малини, журавлини, полину, подорожника. Пацієнтам із синьогнійним дисбіозом можна як доповнення до основного лікування рекомендувати абрикосову дієту, червоний солодкий перець, чорну смородину, журавлину. До переліку трав, фруктів і овочів, які позитивно діють при грибковому дисбіозі, включають також цикорій (настій).
Звикання мікроорганізмів до рослинних засобів практично не розвивається, що значно підвищує їхню терапевтичну ефективність.
Ліками вибору можуть бути: відвар бруньок (листя) берези бородавчастої або тополі чорної, настій квітів волошки синьої або нагідок лікарських, настій трави звіробою звичайного, відвар трави медунки лікарської, відвар суцвіть (квіткових кошиків) ромашки лікарської. Тривалість курсу лікування — 10- 15 днів. Потрібно провести три курси з перервою 10 днів.
Для корекції кандидомікозного дисбактеріозу застосовують ністатин (по 500 000 ОД 4 рази на день протягом 7-10 днів), леворин (по 500 000 ОД 2-4 рази на день протягом 7—10 днів), нітроксолін (по 0,1 г 4 рази на день протягом 7—10 днів), пімафуцин (по 100 мг 4 рази на день протягом 7 днів), флюконазол (по 50—400 мг 1 раз на день протягом 7 днів), інтраконазол (по 0,1-0,2 г 1 раз на добу протягом 15 днів), кетоназол (по 0,2 г 1 раз на день). Окремим хворим на кандидоз, який не піддається наведеному лікуванню, можна призначити амфотерицин В (по 250 ОД на 1 кг маси тіла на добу).
У разі дисбактеріозу, зумовленого патологічними штамами ешерихій, ефективні стрептоміцин усередину по 500 000 ОД 2 рази на день; ентероседив — комбінований препарат, що містить стрептоміцин, бацитрацин, пектин, каолін — по 1 таблетці 2—3 рази на день протягом 7 днів; ніфуроксазид по 1 капсулі 4 рази на день; інтетрикс по 4—6 капсул на день протягом 7—10 днів; допендал-М (містить фуразолідон і метронідазол) по 1 таблетці 3 рази на день; сульфаніламідні препарати (сульгін або фталазол по 1 г 3—4 рази на день), фуразолідон (по 0,05 г 4 рази на день).
Ентерококовий дисбактеріоз піддається лікуванню еритроміцином (0,25 г 4 рази на день), азитроміцином (0,25 г 1 рази на день), сульфаніламідними препаратами (сульгін або фталазол), фуразолідоном, левоміцетином (0,25- 0,5 г 4 рази на день). Тривалість курсу лікування кожним препаратом - 7 днів, проводять 2—3 курси.
При ураженні кишок, спричиненому дисбактеріозом з переважанням патогенних видів кишкової палички і протея, стійких до багатьох антибіотиків, показані нітроксолін (5-НОК) у таблетках по 0,05 г, нітрофурани (фу- рагін у таблетках по 0,05 г, фурадонін у таблетках по 0,05 г, фуразолідон у таблетках по 0,05 г), похідні налідиксової кислоти (неграм, невіграмон у таблетках по 0,5 г). При цьому виді дисбактеріозу можна рекомендувати мексаформ, інтестопан у таблетках, інтетрикс у капсулах, ентеросептол у таблетках по 0,25 г, бісептол у таблетках.
Для лікування стафілококового дисбактеріозу застосовують хлорофіліпт (1% спиртовий розчин екстракту листя евкаліпта) по 25 крапель тричі на день за 40 хв до їди, а також у вигляді мікроклізм: 20 мл хлорофіліпту розчиняють у 1000 мл теплої перевареної води, 700—800 мл цього розчину вводять у вигляді клізми. Після випорожнення повторно вводять у пряму кишку 100—200 мл приготовленого розчину хлорофіліпту. Хворий максимально довго затримує цей розчин усередині. Повторюють процедуру 2 рази на день протягом 10 днів.
При стафілококовому дисбактеріозі ефективні також еритроміцин у таблетках по 0,1 г, олеандоміцину фосфат у таблетках по 0,125 г, нітрофуранові препарати (фурагін у таблетках по 0,05 г, фуразолідон у таблетках по 0,05 г, фурадонін у таблетках по 0,05 г).
При дисбактеріозі з переважанням синьогнійної палички разом з антибіотиками (карбеніциліну динатрієва сіль у флаконах по 1 г, поліміксину В сульфат у флаконах по 250 000 ОД, канаміцину моносульфат у таблетках по 0,25 г, гентаміцин у 4 % розчині в ампулах по 1 мл, амікацину сульфат у флаконах по 0,25 г) до комплексної терапії включають антисиньогнійну сироватку і антисиньогнійний гаммаглобулін.
Останнім часом доведено антимікробний ефект вітчизняного препарату етонію — як щодо стафілокока, так і щодо кампіло- та гелікобактера. Його призначають усередину по 0,1 г 3 рази на день (після споживання невеликої кількості їжі) протягом 3-4 діб, комбінуючи з мікроклізмами (0,1 г в 50 мл води 2 рази на добу протягом 10 діб).
У разі виявлення анаеробної мікрофлори (клостридії) показаний метронідазол по 0,25 г 3—4 рази на день протягом 7 діб.
Широкий спектр протимікробної дії характерний для прополісу. Застосовують настойку прополісу по 15—20 крапель тричі на день протягом 10 днів. Слід провести три курси лікування з перервою 10 днів.
Останніми роками значного поширення набули харчові добавки, які вживають з метою біокорекції при гострих і хронічних захворюваннях. Деякі з цих препаратів містять фітозасоби. Наприклад, фітохітодез створений на основі хітозанумісної добавки в єдиному циклі ліофілізації із сухими екстрактами трав’яних зборів; ламінолакт — комплексний препарат, який містить натуральні рослинні і тваринні продукти: фруктовий пектин, амінокислоти, мікроелементи, вітаміни і молочну закваску.
Лікування хворих з латентним перебігом дисбактеріозу, при якому практично відсутні клінічні прояви, збережене нормальне співвідношення біфідо- і лактобактерій і виявляють зміни лише кількісного складу кишкової палички, доцільно обмежувати призначенням повноцінного дієтичного харчування, а також біопрепаратів, які містять мікробні метаболіти.
Концентратом продуктів метаболізму фізіологічної мікрофлори кишок є препарат хілак форте, який застосовують у вигляді монотерапії або в поєднанні з пробіотиками, що містять культури ліофілізованих бактерій (колі- бактерин, біфідумбактерин, бактисубтил, лактобактерин). Одна крапля препарату відповідає за активністю дії біосинтетичних речовин 100 млрд бактерій. Підтримання низьких значень рН сприяє не тільки біосинтетична молочна кислота, а й молочні буферні солі. Уже через 3—5 діб від початку вживання крапель хілак форте частота дефекацій зменшується приблизно вдвічі.
Хілак форте можна призначати хворим на дисбактеріоз кишок на всіх етапах лікування та обстеження (до з’ясування характеру порушень мікрофлори) — з метою стабілізації клінічних виявів, надалі — на тлі вживання еубіотиків, а також під час проведення корекції, підтримувальних курсів, у разі потреби антибактеріальної хіміотерапії. За наявності у хворих вираженої діареї хілак форте протягом 3—5 днів призначають по 40 крапель, при суб-компенсованому перебігу захворювання — по 20 крапель 3 рази на день, на початку щи, у 20—30 мл перевареної води. Разова доза залежить від індивідуальних особливостей, найчастіше — від 15 до 25 крапель на один раз, у разі значного підвищення секреції шлункового соку — від 5 до 10 крапель (іноді з розведенням до 50-100 мл).
Хворим на дисбактеріоз, у яких спостерігають схильність до закрепів, показане призначення пробіотиків немікробного походження (дуфалак, нор- мазе, порталакс), прокінетиків, жовчогінних і послабних засобів, поліфер- ментних препаратів, які містять жовчні кислоти (фестал, ензистал, панзинорм та ін.).
Синтетичний дисахарид лактулоза не розпадається в тонкій кишці, а в товстій кишці препарат перетворюється на легкі жирні кислоти, які підкислюють середовище, пригнічують ріст протеолітичної флори і дають можливість приживатися нормальній мікрофлорі кишки (полі-, лактобіфідум бактерії). Левулоза, яка при цьому утворюється, знешкоджує аміак, перетворюючи його на амоній, а в разі супутнього ураження печінки (гепатит, цироз) з порушенням її детоксикаційної функції і підвищенням вмісту аміаку в крові сприяє виведенню аміаку в кишку, де останній також зв’язується з легкими жирними кислотами, метаболітами лактулози.
До пробіотиків немікробного походження — стимуляторів росту нормальної кишкової мікрофлори — належать також кальцію пантотенат, парааміно- метилбензойна кислота (памба), лізоцим, хілак форте. Ці препарати можуть застосовуватися на будь-якому етапі лікування, у тому числі в поєднанні із засобами, спрямованими на елімінацію умовно-патогенної мікрофлори, зокрема з антибіотиками.
Хімічні речовини сприяють збільшенню біомаси нормофлори внаслідок утилізації: кальцію пантотенату — біфідобактеріями, параамінометилбензой- ної кислоти — також лактобактеріями і кишковими паличками.
Дія лізоциму унікальна своєю різноманітністю. Крім прямої і опосередкованої — через чинники неспецифічної резистентності — антибактеріальної дії цей фермент білкового походження чинить муколітичну репаративну дію.
Застосування ентеросорбентних препаратів на основі вугілля (активоване вугілля, карболен, СКН, карболент, мікросорбін, ваулен), природних полімерів (поліфепан, білігнін), силікатів (каолін, смекта) та інших речовин і поєднань їх у лікуванні хворих на дисбактеріоз кишок має обмежений характер, що пов’язано з елімінацією ними не лише патогенних елементів, а й нормофлори, вітамінів, поживних речовин.
Ферментні препарати показані багатьом хворим на дисбіоз кишок. Навіть за відсутності запальних захворювань органів травлення в просвіті кишок виявляють дефіцит ферментів унаслідок руйнування їх мікробами. Залежно від характеру диспепсії використовують різні засоби: універсальний панкреатин (мезим форте, трифермент, креон), при стеатореї і гіпомоторній дис- кінезії кишок до нього додають жовчні кислоти (панзинорм), при бродильній диспепсії — геміцелюлозу (фестал, дигестал, ензистал). З метою поліпшення процесів всмоктування можливе застосування мембраностабілізувальних препаратів — есенціале і карсилу.
Хворим на дисбіоз, особливо в період реабілітації, показані імуномодулятори. Сама нормофлора кишок є могутнім "органом" імунітету, тому з нормалізацією мікробіоценозу в макроорганізмі виникає тенденція до іму- нокорекції. Додатково призначають так звані м’які імунорегулятори: вітаміни, натрію нуклеїнат, рослинні адаптогени — женьшень, елеутерокок, препарати ехінацеї. За показаннями, пов’язаними з потребою епітелізації слизової оболонки кишок, а також при тенденції до лейкопенії можуть застосовуватися метилурацил і пентоксил — тривалістю не більше ніж 2 тиж.
Лікування дисбактеріозу 2-го ступеня тяжкості доцільно починати з відновлення нормальної сапрофітної мікрофлори. З цією метою як базисну терапію використовують комбінацію пробіотиків, які містять живі бактерії, та їхні метаболіти — хілак форте в поєднанні з лінексом або бактисубтилом чи флонівіном.
Пробіотики мікробного походження — препарати, створені на основі компонентів нормальної мікрофлори кишок або мікроорганізмів з розвинутим антагонізмом щодо умовно-патогенної мікрофлори, — умовно поділяють на 4 покоління:
•до І покоління належать класичні монокомпонентні препарати, що містять нормальну мікрофлору (колібактерин, біфідумбактерин, лактобактерин);
• до II покоління — препарати конкурентної дії, які витісняють умовно- патогенну мікрофлору і надалі не колонізують кишки (бактисубтил/флонівін, біоспорин, споробактерин, ентерол);
• до III покоління — полікомпонентні препарати нормофлори (біфілонг, ацилакт, аципол, лінекс);
• до IV покоління — комбіновані препарати: біфідумбактерин форте, що складається з біфідобактерій, сорбованих на часточках активованого подрібненого вугілля; розі; біфіліз — поєднання B.bifidum і лізоциму, біфіформ — препарат у кислотостійкій капсулі, містить Bifidobacterium longum, Enterococcus faecium та поживне середовище, яке дозволяє вижити молочнокислим бактеріям під час просування їх від тонкої до товстої кишки; біфі- форм не містить лактози, тому може застосовуватися при лактозній недостатності.
Більшість пробіотиків, які містять нормальну флору, не рекомендується призначати одночасно з антибіотиками (виняток — біфіліз). Слід ураховувати також, що діарея утрудняє процес колонізації, тому з перших днів лікування бажано за допомогою дієти і патогенетичних засобів домогтися відносної нормалізації випорожнень. Тривалість курсового лікування пробіотиками становить не менше 2 тиж. Препарати вживають за 30—40 хв до їди або через 1—1,5 години після їди (якщо лікар не призначить по-іншому).
Найчастіше застосовують такі препарати:
• Біфідумбактерин — по 5 доз 3 рази на день; курс — 15-20 днів, до 2 міс;
• Біфідумбактерин форте — по 15—20 доз на день, за один раз, краще - перед сном, одночасно з рідкою або пастоподібною їжею кімнатної температури; курс — 10—15 днів;
• Біфіліз — по 5 доз 2 рази на день; курс — 14—15 днів; у тяжких випадках — по 5 доз 3 рази на день протягом 1 тиж, потім по 5 доз на день протягом 15— 20 днів;
• Лактобактерин — по 5 доз 2 рази на день (таблетка містить 1 дозу, ампула — 3—5 доз, флакон — 5 доз) з молоком або молочнокислими продуктами; курс — 10—25 днів;
• Ацилакт — по 5—10 доз на день (у таблетці — 1 доза, у флаконі — 5 доз, у свічці — 1 доза); курс — 10 днів і більше;
• Аципол — по 5 доз 2 рази на день (4—10 доз на день); курс 2—4 тиж;
• Біламінолакт — по 5 драже 3 рази на день; курс — 10 днів;
• Колібактерин — по 6—12 доз на день (ампула містить 2—5 доз; таблетка — 1 дозу); курс від 2 тиж, залежно від тяжкості захворювання. Слід мати на увазі, що застосування препарату протипоказано при атрофічних змінах слизової оболонки кишок і неспецифічному виразковому коліті (ліпополісаха- рид кишкової палички стимулює місцеві чинники захисту, що може справити негативний вплив на імунокомпетентні клітини);
• Біфікол — по 5—10 доз на день; обмеження — як для колібактерину;
• Біфіформ — по 2 капсули (можливо до 4 капсул) на день;
• Біофлор (біококтейль NK) — по 2 столові ложки 3 рази на день; курс - 1—2 міс (при гострій кишковій інфекції — 5—7 днів);
• Лінекс — по 2 капсули 3 рази на день; курс — 3—5 днів;
• Бактисубтил — по 1 капсулі 4 рази на день; курс — 4—6 днів;
• Біоспорин — по 2 дози 3 рази на день; курс — 7—10 днів;
• Бактиспорин — по 1 дозі 2 рази на день; курс — 10—20 днів;
• Споробактерин — по 1—2 дози 2 рази на день; курс — 10—20 днів.
Антагоністичну дію щодо клостридій, деяких грибів, шигел, ешерихій, псевдомонад має ентерол (лікувальні дріжджі), який застосовують по 1—2 капсули (пакетики) 1—2 рази на день протягом 5 днів.
Після зникнення умовно-патогенної мікрофлори у разі виявлення дис- біозу I—II ступеня проводять лікування, спрямоване на відновлення нор- мофлори кишок. До певної міри так діють деякі препарати, що застосовуються для ефективної деконтамінації, зокрема біоспорин. З іншого боку, лактопрепарати і особливо біфідопрепарати призначають не тільки із замісною метою. Вони справляють вплив на багато параметрів кишкового біоценозу, у тому числі пригнічують ріст умовно-патогенної мікрофлори і сприяють її витісненню, чому й називаються пробіотиками.
Відомо, що головну — активну — частину біоценозу кишок у дорослих і дітей становить біфідофлора, вона нормалізує мікроекологію загалом, сприятливо впливає на багато аспектів життя людини. Це є підставою для призначення біфідумбактерину для лікування і профілактики дисбіозу, що виникає при гострій і хронічній патології, у період реабілітації після захворювань, при стресах.
Успішно застосовують препарати з лактобацил: лактобактерин, ацилакт, біофруктолакт. Найефективнішим є аципол, що складається з лактобактерій чотирьох штамів і грибів кефірів, полісахарид яких діє як імунокоректор; завдяки застосуванню цього пробіотика доволі швидко нормалізуються клінічні показники і відновлюється рівновага між анаеробною та аеробною флорою кишок. Комбінований препарат біфацид поєднує в собі життєздатні біфідо- і лактобактерії в лікувальних дозах і коригує відновлення обох паростків нормофлори, навіть після тривалого пригнічення їх. Перспективним є створення індивідуальних пробіотичних препаратів на основі автоштамів біфідо- і лактобактерій.
Пробіотики сприятливо впливають на травлення, відновлюють рівновагу кишкової мікрофлори. Водночас ці засоби мають суттєві недоліки: обмежена антагоністична активність використовуваних штамів, вузький спектр дисбіотичної корекції препаратів, залежність ефекту від кількості життєздатних мікробних клітин, які містяться в препараті, можлива негативна участь мікроорганізмів препарату в міжмікробних взаємодіях у кишках.
Паралельно проводиться корекція моторної функції кишок (прокінети- ки), протизапальна терапія (сульфопрепарати), стимулювання реактивності організму (Т-активін, тималін, тимоген, імунал та ін.) протягом 3—4 тиж. Водночас призначають вітаміни групи В, С, A, D, К.
Поширений і декомпенсований бактеріоз III і IV ступеня тяжкості є показанням до проведення антибактеріальної терапії. Її призначають з метою пригнічення росту будь-яких мікроорганізмів у верхніх відділах тонкої кишки, якщо кількість їх не менше ніж 1014 мікробних тіл в 1 мл кишкового соку, для пригнічення росту в товстій кишці стафілококів, протея, дріжджів і штамів мікроорганізмів зі зміненими властивостями (гемолітичних, ентеро- патогенних та ін.), у разі стійкої діареї, зумовленої високими титрами умовно-патогенних мікроорганізмів, при супутніх вогнищевих інфекціях, а також некомпенсованому дисбактеріозі з активуванням патогенних штамів.
Антибактеріальні препарати потрібні насамперед для пригнічення надмірного росту мікробної флори в тонкій кишці. Можна застосовувати синтетичні протимікробні засоби, зокрема сульфаніламіди (бактрим, фталазол), похідні 8-оксихіноліну (ентеросептол, інтестопан), нітрофурани (фуразолідон, фуразонал), похідні імідазолу (метронідазол, тинідазол, орнідазол) у загальноприйнятих дозах протягом 10 днів.
Антибіотики (аміноглікозиди, макроліти, напівсинтетичні пеніциліни, тетрациклін, левоміцетин, лінкоміцин) також дають протимікробний ефект на патогенні мікроорганізми кишок. Але ці хіміотерапевтичні препарати пригнічують нормальну мікрофлору товстої кишки, тому призначати їх слід тільки тим хворим, в яких інші протимікробні препарати неефективні, а також у разі захворювань з порушеннями всмоктування і моторики кишок, при яких, як правило, відзначають виражений ріст мікробної флори в просвіті тонкої кишки.
Пацієнтам із захворюваннями, що супроводжуються дисбактеріозом переважно товстої кишки, призначають препарати, які мало впливають на симбітичну мікробну флору і пригнічують ріст протея, стафілококів, дріжджових грибів та інших агресивних штамів мікробів. До них належать антисептики: інтетрикс, ерсефурил, нітроксолін, фуразолідон та ін. При важких формах стафілококового дисбактеріозу призначають антибіотики таривід, палін, метронідазол (трихопол), а також бісептол-480, невіграмон. Антибактеріальні препарати застосовують перорально в звичайних дозах з урахуванням виділеної з кишок мікрофлори і чутливості її до антибактеріальних засобів протягом 10—14 днів. У разі появи в калі або кишковому соку грибів призначають ністатин або леворин.
Призначення антибіотиків широкого спектра дії вкрай небажане. Перевагу треба віддавати оксихінолоновим антисептикам, які не всмоктуються із кишок. Напівсинтетичні пеніциліни треба застосовувати тільки при стафілококовому дисбактеріозі, макроліти — при ентерококовому дисбактеріозі. Левоміцетин здебільшого ефективний при заселенні мікрофлори тонкої кишки, при протейному дисбактеріозі. Аміноглікозиди треба використовувати тільки при генералізованих протейних синьогнійнопаличкових дисбактеріозах. Нітрофурани і похідні налідиксової кислоти доцільно включати у схему лікування для пригнічення росту патогенних штамів ешерихій, ентерококів, клебсієл, протейного дисбактеріозу. У будь-якому разі після проведення антибактеріальної терапії показане лікування біопрепаратами для відновлення мікрофлори.
Альтернативою антибіотикам можуть бути препарати селективної (специфічної) дії — бактеріофаги та імуноглобуліни. Маючи високу родо- і видоспецифічність, бактеріофаги не впливають на нормальну флору кишокбіфідо- і лактобактерії, бактероїди. Бактеріофаги нерідко використовують для елімінації антибіотикорезистентної умовно-патогенної мікрофлори. У педіатрії успішно застосовують стафілококовий бактеріофаг. Пацієнтам усіх вікових категорій призначають колі-протейний, клебсієльозний і полівалентний піобактеріофаги, а також інтесті-бактеріофаг. Колі-протейний фаг застосовують останнім часом нечасто — мабуть, унаслідок невисокої ефективності і недостатньої переносимості, про що буде сказано в наступному розділі. Клебсієльозні бактеріофаги (промислові) мають неширокий спектр дії, тому в разі потреби застосувати їх деякі дослідники рекомендують проводити індивідуальний підбір колекційних фагів до автоштамів, що підвищує ефективність лікування. Позитивні результати отримані при застосуванні для корекції дис- біозу піобактеріофага і фага ентеробактера — як in vitro, так і за даними клінічного спостереження.
Застосування засобів пасивної імунізації при дисбіозі починалося з використовування стафілококового імуноглобуліну, пізніше з’явилися інші монокомпоненті препарати, у тому числі лактоглобуліни. Останніми роками з успіхом застосовуються комплексні препарати:
• імуноглобулін людський, збагачений IgM, для орального застосування; має широкий спектр антибактеріальної дії, особливо щодо грамнегативних бактерій; як стабілізатор містить пектин;
• комплексний імуноглобуліновий препарат (КІП) для ентерального застосування; містить антитіла всіх класів (з підвищеними титрами щодо енте- робактерій); ефективний у лікуванні гострих кишкових інфекцій і дисбіозу, особливо у дітей;
• кіпацид — препарат нового покоління на основі КІП з додаванням бактеріального компонента (ацилакт); має високу активність антагоніста щодо патогенної та умовно-патогенної флори;
• біфіз — містить два компоненти: біфідобактерії і лізоцим, який поліпшує адгезивні властивості нормофлори, справляє антибактеріальну, протизапальну, регенераторну, імуномодулювальну, гіпосенсибілізувальну дію. Завдяки застосуванню біфілізу на тлі та після тривалої антибактеріальної терапії і селективної деконтамінацїї кишок поліпшується стан анаеробної і аеробної ланок мікрофлори, підвищується потенціал пристосування, нормалізується структура і функція слизової оболонки травного тракту.
Як біостимулятор можна застосовувати продипозан — високоактивний полісахаридний комплекс із Bacterium prodigiosum. Препарат призначають за схемою: у 1-й день — 15 мкг підшкірно, через 5—7 днів — по 25 мкг, у подальшому по 25—50 мкг 1 раз на тиждень; на курс лікування — 6—8 ін’єкцій.
У разі порушень моторної функції кишок показане призначення засобів, які її регулюють. Інгібітори моторики (імодіум, реасек), спазмолітики (но- шпа, дротаверин, дюспаталін, бускопан, дицетал), абсорбційні засоби (енте- родез, поліфепан, полісорб, білігнін, смекта), в’яжучі засоби (препарати вісмуту, танальбін, фосфалюгель, дерматол) призначають хворим з переважанням діарейного синдрому. При метеоризмі призначають симетикон (по 1—2 капсули після кожної їди і на ніч), плантекс (як чай 3—4 рази на день), азулен (по 40—60 крапель 3 рази на день перед їдою), гестид (по 1—2 таблетки 3—4 рази на день через 1—2 год після їди), за наявності супутнього больового синдрому — метеоспазміл (по 1 капсулі 2—3 рази на день перед їдою).
Усунення закрепів (переважно за типом спастичної дискінезії товстої кишки) у хворих на кишковий дисбактеріоз включає:
• індиферентну малошлакову дієту (№ 4);
• прокінетики — мотиліум (по 10 мг 3 рази на день), цизаприд (по 10 мг З рази на день);
• жовчогінні засоби (алохол, фебіхол, хофітол);
• спазмолітики (див. вище);
• олійні мікроклізми (курс лікування 10—14 днів).
Значну увагу слід приділяти корекції порушень процесів травлення і всмоктування в кишках. Для цього можуть бути використані поліферментні препарати, які не містять жовчних кислот (креон, мезим форте та ін.), а також препарати, що поліпшують процеси всмоктування продуктів обміну речовин.
Важливим компонентом лікування дисбактеріозу кишок є корекція всіх видів метаболічних порушень. Для усунення дефіциту білків може бути використаний людський альбумін, заморожена плазма, суміші чистих амінокислот, збалансованих за амінокислотним складом (поліамін, альвезин "новий", аміноплазмол), і білкових гідролізатів (амінокровін, гідролізат казеїну, амінотроф, інфузамін) — уводяться внутрішньовенно краплинно. Для поліпшення синтезу білка можна поєднати вживання амінокислотних сумішей і білкових гідролізатів з анаболічними стероїдами. Для корекції жирового обміну доцільно призначити жирову емульсію — ліпофундин (інтраліпід), а також есенціальні фосфоліпіди (есенціале форте, ліволін форте), що сприяє збільшенню вмісту в крові поліненасичених жирних кислот — лінолевої, арахідонової, а також фосфоліпідів — і підвищує активність ліпази.
Для корекції порушень вуглеводного обміну можна використати внутрішньовенне краплинне введення 5—10% розчину глюкози. Деяким хворим потрібно проводити активну регідратацію — як перорально, так і парентерально, і відновлення електролітного балансу, для чого використовують розчини електролітів (дисіль, трисіль, хлосіль, ацесіль); при гіпокаліємії — 3% розчин калію хлориду, при гіпокальціємії — 10% розчин кальцію хлориду або глюконату. Показане також уведення вітамінів Вр Вб, С, РР, В|2.
При всіх видах кишкового дисбактеріозу доцільним є призначення препаратів магнію (магне-В6, слоу-маг), тому що кишковий дисбактеріоз, асоційований із синдромом подразненої товстої кишки, супроводжується абдомінальним болем, безсонням, дратівливістю, судомами, особливо за наявності діарейного синдрому, пригніченням білково-синтетичної функції.
Профілактика. Первинна профілактика дисбактеріозу пов’язана із загальними профілактичними проблемами: поліпшенням екологічної ситуації, раціональним харчуванням, зростанням добробуту.
З урахуванням екологічної ситуації, що постійно погіршується, неминучих для сучасного темпу життя стресів, складних соціально-економічних умов навіть здоровій людині з профілактичною метою слід рекомендувати збагачення раціону кисломолочними продуктами, виготовленими на основі заквасок, що містять біфідобактерії і ацидофільні палички. Харчування має бути достатнім і збалансованим за складом основних харчових інгредієнтів з адекватною кількістю харчових волокон, вітамінів, мікроелементів.
Дуже важливо, щоб вагітні вживали екологічно чисті продукти і воду, а антибіотики і хіміопрепарати застосовували лише в крайньому разі. Доцільним є широке використання препаратів і харчових добавок, які стимулюють ріст і життєдіяльність нормальної мікрофлори, протягом усього терміну вагітності. Якщо у матері немає молока для годування дитини або його недостатньо, слід переважно використовувати адаптовані кисломолочні суміші для дитячого харчування з біологічними добавками.
З метою підвищення імунорезистентності організму людини і його місцевого ентерального захисту, особливо після вірусних інфекцій, що ослаблюють імунні сили організму і стимулюють активність патогенної та умовно-патогенної мікрофлори, варто призначати препарати або фітозбори з імуно-модулю вальни ми властивостями, а також пробіотики, які позитивно впливають на імунну систему макроорганізму.
Вторинна профілактика передбачає раціональне застосування антибіотиків та інших лікарських препаратів, які порушують еубіоз, своєчасне й оптимальне лікування хвороб органів травлення, що супроводжуються порушенням мікробіоценозу.
Застосування антибіотиків має здійснюватися суворо за показаннями, обираючи препарат, слід орієнтуватися на результати бактеріологічного дослідження з проведенням антибіотикограм для визначення чутливості і резистентності конкретного висіваного збудника до препаратів. Підбираючи дозу і режим уведення лікарських засобів, необхідно враховувати тяжкість і локалізацію інфекційного процесу, вік і масу тіла пацієнта, наявність або відсутність супутньої патології печінки і нирок. При важких захворюваннях, коли потрібна масивна і тривала антибіотикотерапія, для профілактики розвитку дисбактеріозу до комплексного лікування слід включити функціональне харчування кисломолочними продуктами, збагаченими корисною мікрофлорою, протигрибкові препарати, пробіотики, створюючи сприятливі умови для росту власної мікрофлори, полівітаміни, поліферменти. Періодично для контролю стану кишкової мікрофлори показані копрограма і посів калу на дисбактеріоз.
Аналогічні заходи доцільні і в разі інтенсивного лікування гормональними і цитостатичними препаратами.
Хворим на гастрит із секреторною недостатністю, хронічний панкреатит із зовнішньосекреторною недостатністю слід своєчасно і тривало проводити замісну терапію і лікування основного захворювання.
Пацієнтам, які мають хронічні захворювання органів травлення, поза загостренням рекомендується раціональне харчування з нормальним співвідношенням інгредієнтів і вітамінів у продуктах з достатнім об’ємом їжі переважно за рахунок фруктів і овочів.
Дотримання санітарно-гігієнічних норм і протиепідемічні заходи, що запобігають зараженню кишок інфекціями, також можна розцінювати як один із засобів запобігання розвитку дисбіотичних змін у кишках.
Ураховуючи несприятливий вплив дисбактеріозу не тільки на діяльність системи травлення, а й на організм у цілому, його обтяжливу роль у перебігу і наслідках багатьох гострих і хронічних захворювань, збільшення частоти його виникнення за останні роки, пов’язане з появою нових лікарських препаратів, погіршенням стану довкілля, із соціально-економічними умовами, особливої уваги слід надавати питанням профілактики дисбактеріозу в роботі лікарів усіх клінічних напрямків.
Подальша інформація
Завжди консультуйтеся зі своїм лікарем, щоб переконатися, що інформація, яка відображається на цій сторінці, може бути застосована до ваших особистих обставин. Інформація призначена тільки для медичних фахівців.