Эпидемиология и этиология
Желудочковая экстрасистолия - это преждевременное возбуждение и сокращение желудочков, обусловленные импульсом, образующийся в клетках проводящей системы сердца дистальнее раздвоение предсердно-желудочкового пучка или в волокнах сократительного миокарда желудочков.
Эпидемиология. Желудочковая экстрасистолия является распространенным нарушением сердечного ритма. Ее частота зависит от метода диагностики и контингента обследуемых. При регистрации ЭКГ в 12 отведениях в состоянии покоя желудочковые экстрасистолы определяются примерно в 5% здоровых лиц молодого возраста, тогда как при холтеровское мониторирование ЭКГ в течение 24 ч их частота составляет 50%.
Распространенность желудочковых экстрасистол значительно возрастает при наличии органических заболеваний сердца, особенно сопровождающихся поражением миокарда желудочков, коррелируя с выраженностью его дисфункции. Независимо от того, есть или нет патологии сердечно-сосудистой системы, частота этого нарушения ритма с возрастом увеличивается.
Этиология . Как уже было сказано, желудочковая экстрасистолия возникает и у лиц без органических заболеваний сердца, и с наличием таких заболеваний. В первых она часто связана со стрессом, курением, употреблением кофе и спиртных напитков, вызывающих повышение активности симпатико-адреналовой системы. Однако у значительной части здоровых лиц экстрасистолы возникают без видимой причины.
Хотя желудочковая экстрасистолия может развиваться при любом органическом заболевании сердца, чаще всего ее причиной является ИБС. При холтеровское мониторирование ЭКГ в течение 24 ч она выявляется у 90% таких больных. К возникновению желудочковых экстрасистол подвержены больные как с острым коронарным синдромом, так и с хронической ИБС, особенно после инфаркта миокарда. При этом они возникают или вследствие первичной электрической нестабильности миокарда, обусловленной ишемией и реперфузией, или вторично из-за нарушения кардиогемодинамики. В острых сердечно-сосудистых заболеваний, которые являются наиболее распространенными причинами желудочковой экстрасистолии, следует отнести также мио-и перикардит, а к хроническим - различные формы кардиомиопатий и гипертензивное сердце, при которых ее возникновение связано с развитием гипертрофии миокарда желудочков и застойной сердечной недостаточности.
Желудочковые экстрасистолы часто возникают у больных с пролапсом митрального клапана. Среди возможных причин развития и такие ятрогенные факторы, как передозировка сердечных гликозидов, применение р-адренорецепторов и, в ряде случаев, мембраностабилизувальних антиаритмических препаратов, особенно при наличии органических заболеваний сердца.
Электрофизиологические механизмы желудочковой экстрасистолии включают риентри, повышение автоматизма эктопического очага и триггерную активность вследствие ранних и поздних пислядеполяризаций. Созданию условий для реализации этих механизмов способствуют ишемия и гипоксия миокарда, активизация симпатико-адреналовой и ангиотензиновой систем, дилатация желудочков, наличие очагов кардиосклероза и аневризмы.
основном желудочковые экстрасистолии существенно не влияют на кардио-гемодинамику. Уменьшение сердечного выброса в случае преждевременного сокращения желудочков как результат укорочения периода наполнения обычно компенсируется его увеличением во время очередного сокращения, следует за компенсаторной паузой. При наличии органических заболеваний сердца частые и групповые экстрасистолы могут вызывать снижение МОС. У больных ИБС вызываемые частой экстрасистолией нарушения внутрисердечной гемодинамики могут сопровождаться существенным уменьшением коронарного кровотока и развитием ишемии миокарда.
Классификация желудочковых экстрасистол основывается на их прогностическом значении, т.е. степени риска внезапной смерти. Однако его оценки во многом зависит от наличия и тяжести органического заболевания сердца и функции левого желудочка.
Наибольшее распространение получила классификация В. Lown и М. Wolf (1971), специально разработанная для больных ИБС, предусматривающий выделение 5 классов желудочковых экстрасистол :
I класс - единичные редкие желудочковые экстрасистолы (до 1 за 1 мин или 30 за 1 час)
II класс - единичные частые экстрасистолы (более 1 за 1 мин или 30 за 1 час)
III класс - полиморфные, т.е. имеющие различную форму в том же отведении
IV класс - групповые желудочковые экстрасистолии, в том числе IVA - парные и IVB - "залповые", 3-5 импульсов подряд
V класс - ранние желудочковые экстрасистолы типа R на Т, налагаемые на зубец Т предыдущего желудочкового комплекса и свидетельствуют о выраженной негомогенности реполяризации.
Экстрасистолы III-V класса часто называют экстрасистолами высокой степени, а IV класса - сложными. Это так называемые триггерные желудочковые эктопические аритмии, способны вызвать их потенциально фатальных форм - устойчивую желудочковую тахикардию и фибрилляцию желудочков.
Клиническая картина
Больные с желудочковой экстрасистолией отмечают "замирания" или "толчки", связанные с усиленным постекстрасистолич-ным сокращением. Нередко жалоб нет. При этом наличие субъективных ощущений и йхня выраженность не зависят от частоты и причины экстрасистол. У больных с тяжелыми заболеваниями сердца и частыми экстрасистолами изредка отмечаются слабость, головокружение, ангинозная боль и недостаток воздуха.
При объективном исследовании - выраженная пресистолична пульсация шейных вен, возникающая, когда очередная систола правого предсердия происходит при закрытом трехстворчатом клапане вследствие преждевременного сокращения желудочков (волны Корригэн).
Артериальный пульс аритмичный, с относительно длинной паузой после внеочередной пульсовой волны (так называемая полная компенсаторная пауза). При частых и групповых экстрасистолах может создаваться впечатление о наличии фибрилляции предсердий. У некоторых больных наблюдается дефицит пульса.
При аускультации звучность и тона может изменяться вследствие асинхронного сокращения желудочков и предсердий и колебаний длительности интервала P-Q. Внеочередные сокращения могут сопровождаться также расщеплением II тона.
Диагностика
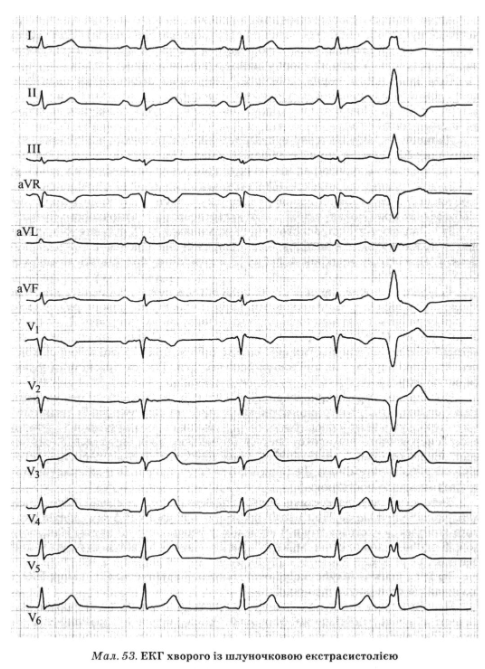
Желудочковую экстрасистолию диагностируют на основании характерных ЭКГ-признаков, к которым относятся (рис. 53):
1) преждевременные (внеочередные) желудочковые комплексы без предварительных зубцов Р,
2) расширение комплекса QRS экстрасистолы (> 0,12 с) вследствие не одновременно, а последовательно деполяризации желудочков, подобно тому, как это происходит при блокаде одной из ножек предсердно- желудочкового пучка
3) изменение формы экстрасистолической комплекса QRS сравнению с таковой при синусовом ритме результате изменения направления вектора деполяризации желудочков. При этом полярность зубца Т противоположная полярность комплекса QRS-
4) компенсаторная пауза после экстрасистолы полная, т.е. интервал между двумя последовательными желудочковыми комплексами синусового ритма, между которыми находится экстрасистола, равен удвоенному интервала R-R синусового ритма. При брадикардии желудочковые экстрасистолы могут "вклиниваться" между двумя импульсами синусового ритма, не сопровождаясь компенсаторной паузой и не изменяя его частоты. Такие экстрасистолы носят вставными.
Подобно суправентрикулярных, желудочковые экстрасистолы могут иметь характер алоритмии, т.е. возникать упорядоченно, чередуясь с синусовым-ми импульсами в определенной последовательности. Чередование одного синусового и одного экстрасистолической комплекса называется бигеминии, двух синусовых и одного экстрасистолической - тригеминиею, трех синусовых и одного экстрасистолической - квадригеминиею. Величина интервала сцепления таких экстрасистол остается постоянной.
Дифференциальную диагностику проводят прежде всего суправентрикулярными экстрасистолами. При этом учитывают ширину и форму желудочкового комплекса экстрасистолы и величину компенсаторной паузы. Наличие хотя бы одного из характерных изменений этих признаков позволяет установить правильный диагноз.
общем диагноз желудочковой экстрасистолии основывается на данных ЭКГ и обычно не представляет затруднений.
Течение и прогноз желудочковой экстрасистолии зависят от ее формы, наличия или отсутствия органических заболеваний сердца и выраженности дисфункции миокарда желудочков. У лиц без структурной патологии сердечно-сосудистой системы желудочковые экстрасистолы, даже частые и сложные, существенно не влияют на прогноз.
Желудочковая экстрасистолия высокой степени является не только триггером потенциально фатальных желудочковых аритмий, но и показателем тяжести заболеваний сердца.
Лечение
Лечение и вторичная профилактика при желудочковой экстрасистолии имеют две цели - устранить связанные с ней симптомы и улучшить прогноз. При этом учитывают класс экстрасистолии, наличие органического заболевания сердца, его характер и выраженность дисфункции миокарда, определяющие степень риска потенциально фатальных желудочковых аритмий и внезапной смерти.
У лиц без клинических признаков органической кардиальной патологии бессимптомная желудочковая экстрасистолия не требует специального лечения. Пациентам необходимо рекомендовать диету, обогащенную солями калия, и исключения таких провокувальних факторов, как курение, употребление крепкого кофе и алкоголя, а при гиподинамии - усиление физической активности. Из этих немедикаментозных мероприятий начинают лечение и в симптоматических случаях, переходя к медикаментозной терапии только в случае их неэффективности. Препаратами I ряда в лечении таких больных является p-адреноблокаторы, лечение которыми начинают с малых доз, например по 10-20 мг пропранолола (об-Зидан, анаприлина) трижды в сутки, которые при необходимости повышают под контролем ЧСС. Однако у некоторых больных уменьшение частоты синусового ритма сопровождается увеличением количества экстрасистол.
При исходной брадикардии, связанной с повышенным тонусом парасимпатической части вегетативной нервной системы, что свойственно лицам молодого возраста, купированию экс?? Расистолии может способствовать увеличению автоматизма пазушные-предсердного узла с помощью таких холинолитических средств, как препараты красавки (таблетки белатаминалу, белоиду и др..) И итропиум.
В относительно редких случаях неэффективности указанной терапии при выраженном нарушении самочувствие больных прибегают к таблетированных анти-аритмичных препаратов ИА (ретардных форма хинидина, новокаинамид, дизопи-рамид), 1В (мексилетин) или 1С (флекаинид, пропафенон) классов. Следует учитывать большую частоту побочных эффектов по сравнению с Р-адреноблокаторами и мембраностабилизувальнимы средствами.
Для купирования желудочковых аритмий высокой степени, возникающие при острых заболеваниях и состояниях, показано внутривенное введение лекарственных средств - Р-адреноблокаторов, лидокаина (болюсом по 50-100 мг с последующей инфузии 1 -4 мг в 1 мин) или новокаинамида (1-4 мг в 1 мин). Назначение этих препаратов (кроме p-адреноблокаторов) с профилактической целью себя не оправдало, и сейчас его не рекомендуют. У значительной части таких больных купирования и недопущения желудочковых аритмий, включая фибрилляцию желудочков, достигают с помощью оптимизации лечения основного заболевания, коррекции гипоксии, нарушений электролитного баланса и кислотно-основного состояния. При экстрасистолии, связанной с передозировкой сердечных гликозидов, кроме этих общих мероприятий и ускорения выведения гликозида из организма применяют препараты ИА и IB классов, среди которых эффективный дифенин.
антиаритмические препараты с доказанной способностью уменьшать риск внезапной смерти и общую летальность у больных, перенесших инфаркт миокарда, в том числе при наличии застойной сердечной недостаточности, на сегодня p-адреноблокаторы и амиодарон (кордарон).
Препаратами выбора для лечения таких больных является Р-адреноблокаторы без ВСА. При недостаточной эффективности или непереносимости p-адреноблокаторов переходят к эмпирическому назначение амиодарона. Для уменьшения частоты побочных эффектов амиодарон используют в поддерживающей дозе не более 200 мг в сутки. Если позволяют ЧСС и AT, целесообразно сочетать малые дозы амиодарона и Р-адреноблокаторов, оказывает аддитивный положительное влияние на прогноз и позволяет уменьшить опасность развития побочных явлений. При неэффективности или невозможности применения этих препаратов у больных с плохой переносимость экстрасистолии дальнейшую тактику определяют индивидуально. Прежде всего следует обеспечить более эффективную коррекцию причины электрической нестабильности, т.е. остаточной ишемии миокарда и (или) дисфункции левого желудочка. Если это не дает желаемого эффекта, целесообразно подбирать антиарит-ческий препарат из числа представителей I класса.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.