Этиология и патофизиология
Тампонада сердца - осложнение экссудативного перикардита, для которого характерно повышение давления в полости перикарда, что создает значительные препятствия притоку крови в желудочки и вызывает нарушение их диастолического наполнения. Объем жидкости, что приводит к возникновению тампонады, варьирует в широких пределах, зависит от скорости наполнения (обратно пропорционально) и толщины стенки желудочка (прямо пропорционально).
Этиология. Чаще всего причиной тампонады сердца является кровотечение в перикард (гемоперикард) после хирургических операций, травм, в том числе ятрогенных (перфорация катетером, сердечно- легочная реанимация), в случае внешнего разрыва сердца вследствие инфаркта миокарда, расслоение аневризмы аорты, гемофилии, а также назначения антикоагулянтов больным с острым перикардитом любого происхождения. Реже тампонада усложняет инфекционный перикардит, особенно гнойный или туберкулезный, и выпот неопластического или уремического генеза.
Патофизиология. Тампонада сердца развивается тогда, когда давление в полости перикарда достигает его уровня в полостях сердца в период диастолы. Сначала сдавливаются правые отделы сердца и полые вены, в которых диастем-Личный давление маленький, а затем, с дальнейшим ростом внутриперикардиальное давление, прогрессивно повышается диастолическое давление и левых отделах сердца. При этом происходит выравнивание конечно-диастолического давления в обоих желудочках и предсердиях. Выраженном застоя в системных венах способствует их сдавливания внутри полости перикарда и перегиб в месте впадения в правое предсердие. Особенно затрудняется кровоток в печеночных венах, которые испытывают дополнительного давления снаружи от перикарда, передаваемой через диафрагму - вследствие этого асцит появляется раньше, чем периферические отеки. В легких венозный застой преимущественно не возникает, поскольку поступления крови в них ограничено малым наполнением и выбросом правого желудочка.
При выравнивании диастолического давления в правых и левых отделах сердца значительное влияние на гемодинамику оказывает дыхания, лежит в основе возникновения парадоксального пульса. Увеличение отрицательной величины внутригрудного давления в фазе вдоха способствует растяжению сдавленного правого желудочка, росту его выброса и поступлению крови в легкие. Одновременно расширяются легочные вены, давление в них снижается и венозный приток в левых отделов падает. Вследствие этого на вдохе ударный объем сердца и AT уменьшаются, а на выдохе, наоборот, растут благодаря притоку в левых отделов сердца дополнительного объема крови, накопившийся в легких.
Повышение давления в системных, легочных венах и конечно-диастолического давления в желудочках одновременно является важным компенсаторным механизмом, направленным на обеспечение адекватного наполнения сердца и его выброса. Увеличению венозного притока способствует и опосредуемые нейрогуморальными механизмами сужение системных вен, а поддержанию МОК - компенсаторная тахикардия. В запущенных случаях происходит снижение конечно-диастолического и ударного объема сердца, что может привести к критическому падению AT, гипоперфузии тканей и развитию шока.
Клиническая картина
Проявления тампонады сердца обусловлены малым минутным объемом сердца и застоем в системных венах.
Жалобы неспецифичны. Наблюдаются одышка, слабость, головокружение, а в случае медленного развития тампонады - также ощущение тяжести или боль в подложечной области, правом подреберье и увеличение живота.
Изменения данных клинического обследования варьируют от признаков умеренного нарушения гемодинамики в развернутой картины шока. Вследствие малого МОС кожа бледная, влажная, пульс частый, малый, диурез снижен. Характерно набухание шейных вен и значительное увеличение центрального венозного давления. AT имеет тенденцию к снижению, но в начальных стадиях может сохраняться в пределах свыше 100 мм рт. ст. за счет артериолярнои вазо-сдавления.
Важное диагностическое значение имеет парадоксальный пульс вследствие снижения систолического AT на вдохе более чем на 10 мм рт. ст. или 10% выход-ного. В тяжелых случаях парадоксальный пульс определяют пальпаторно, лучше на сонной артерии, вплоть до полного исчезновения артериальной пульсации на вдохе.
При остром возникновении тампонады размеры сердца изменены мало, но значительно увеличиваются в случае относительно медленного накопления перикардиаль-ного выпота. Верхушечный толчок ослаблен, иногда не определяется. Отмечают ослабление звучности тонов сердца, может храниться шум трения перикарда. У пациентов с хронической тампонадой наблюдаются увеличение печени и асцит. Последний предшествует периферийным отеки, что имеет важное дифференциально-диагностическое значение.
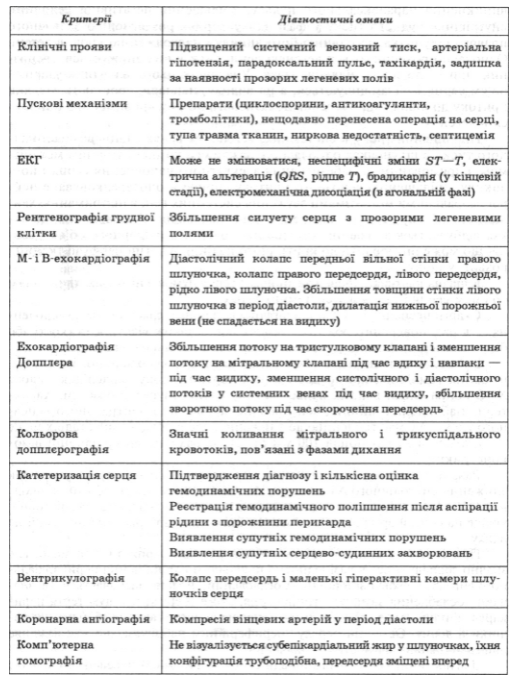
Диагностические критерии тампонады сердца (ЕТК, 2003) приведены в табл. 18.
Таблица 18
Диагностические критерии тампонады сердца
Дифференциальную диагностику проводят с другими причинами острого возникновения синдрома малого МОС - гиповолемией, инфарктом миокарда, массивной тромбоэмболией ветвей легочной артерии. Исключить гиповолемию позволяет высокий центральное венозное давление. Против ливошлуночковои недостаточности свидетельствует отсутствие признаков венозного застоя в легких, ритм галопа и систолический шум относительной недостаточности митрального клапана, а также выраженная дилатация полостей сердца и гипокинезия их стенок. Массивная тромбоэмболия ветвей легочной артерии обычно сопровождается характерными изменениями на ЭКГ, однако с уверенностью исключить ее можно только после определения регионарной перфузии и вентиляции легких с помощью радионуклидного сканирования.
Основным осложнением тампонады является шок.
Прогноз и лечение
Прогноз. Тампонада сердца является фатальной. Однако в случае своевременного оказания помощи ближайший прогноз обычно благоприятный. Исключения составляют случаи разрыва сердца, его значительной травмы и расслоения аорты. Отдаленный прогноз зависит от генеза поражения перикарда.
Лечение. Состояние тампонады сердца угрожает жизни человека и поэтому требует неотложного лечения - перикард. Он показан во всех случаях тампонады и снижение систолического AT более чем на 30 мм рт. ст. от его обычного уровня, а также низкой эффективности консервативной терапии.
Показанием перикард является сепарация листков перикарда в период диастолы более 20 мм (см. "Хирургическое лечение больных перикардит").
Средством первой помощи перикард является обеспечение гемодинамического поддержания наполнения желудочков благодаря быстром введению жидкости, желательно плазмы или коллоидных растворов, со скоростью 100-500 мл /час. Мочегонные и другие препараты, снижающие преднагрузку, противопоказаны.
Дальнейшая тактика предполагает активное лечение основного заболевания с целью предотвращения рецидива тампонады. Если это не удается, в полость перикарда устанавливают катетер для постоянного дренирования и введение лекарственных препаратов. В ряде случаев прибегают к хирургическому лечению - частичной или полной перикардэктомии.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.