Этиология и патогенез
Предсердно-желудочковые блокады - это нарушение проведения импульса от предсердий к желудочкам. Предсердно-желудочковые блокады разделяют по степени и уровню нарушения проведения.
Различают три степени предсердно-желудочковой блокады , которые определяются по данным стандартной ЭКГ. Для предсердно-желудочковой блокады I степени характерно удлинение предсердно-желудочкового проведения, вследствие чего все импульсы пазушные-предсердного узла проводятся от предсердий к желудочкам, но с определенной и одинаковой задержкой. При предсердно-желудочковой блокаде II степени отдельные предсердные импульсы не проводятся к желудочкам. Различают 4 варианта такой блокады: тип I, тип II, предсердно-желудочковую блокаду 2:1 и высокую ступень. Для предсердно-желудочковой блокады II степени I типа, или блокады с периодами Самойлова-Венкебаха, характерно полное блокирование проведения очередного импульса от предсердий, которому предшествует прогрессивное замедление предсердно-желудочкового проведения. При предсердно-желудочковой блокаде II типа, или блокаде по типу синдрома Мобитц, все предсердные импульсы достигают желудочков, проводятся с одинаковой скоростью. Предсердно-желудочковая блокада III степени, или полная блокада, характеризуется отсутствием предсердно-желудочкового проведения, вследствие чего предсердия и желудочки возбуждаются и сокращаются каждый в своем ритме.
Предсердно-узловую и узловую предсердно-желудочковую блокады часто называют проксимальной, а стволовая и пидстовбурову - дистальной.
Распространенность предсердно-желудочковой блокады увеличивается с возрастом и при наличии органических заболеваний сердца.
Врожденная полная предсердно-желудочковая блокада происходит в 1 случае на 15 000-25 000 младенцев. Приобретенная полная предсердно-желудочковая блокада возникает обычно при наличии органических заболеваний сердца и ее частота прогрессивно увеличивается с возрастом.
Среди причин предсердно-желудочковых блокад различают:
I. Функциональные причины - повышение тонуса блуждающего нерва.
II. Органические причины:
1) врожденные аномалии:
а) изолированная
б) соединенная с врожденными пороками сердца (первичным дефектом межпредсердной перегородки, дефектом межжелудочковой перегородки, аномалия Ебштайна, корректируемой транспозицией крупных артерий и др.).
2) ИБС
3) идиопатический изолированный фиброз проводящей системы сердца - болезни Льва и Легенера
4) кальциноз аортального и митрального клапанов
5) воспалительные заболевания сердца:
а) эндокардит
б) миокардит
6) системные заболевания соединительной ткани
7) инфильтративные заболевания
8) нервно-мышечные заболевания (миотония, мышечная дистрофия, сцепленный с Х-хромосомой)
9) опухоли сердца
10) травмы в случае операций на открытом сердце, катетеризации полостей сердца, катетерной абляции
11) эндокринные заболевания (болезнь Аддисона)
12) нарушение метаболизма (гиперкалиемия, гипермагниемия, гипоксия, ацидоз).
III. Ятрогенные факторы - применение лекарственных препаратов:
- сердечных гликозидов
- Р-адреноблокаторов
- блокаторов кальциевых каналов (верапамила и дилтиазема)
- антиаритмических препаратов III, ИА и 1С классов.
На гемодинамику влияет снижение МОС и поставки кислорода к различным органам и тканям вследствие брадикардии. Это сопровождается увеличением объема предсердий и давления в них, выраженность которого колеблется в зависимости от степени открытия или закрытия предсердно-желудочковых клапанов до начала систолы желудочков. Растяжение предсердий приводит к увеличению выработки предсердного натрийуретического фактора и повышение давления в легочных венах с развитием или увеличением венозного застоя в малом круге кровообращения.
Клиническая картина
Жалобы обычно только у больных с приобретенной предсердно-желудочковой блокадой высокой степени, что сопровождается заметным брадикардией.
Из-за невозможности адекватного увеличения ЧСС и, как следствие, МОС, во время физической нагрузки такие больные отмечают слабость и одышку, реже - приступы стенокардии. Снижение перфузии головного мозга проявляется потери сознания и преходящим чувством спутанности сознания. Изредка в случае предсердно-желудочковой блокады II степени больные могут ощущать перебои в работе сердца. Врожденная полная предсердно-желудочковая блокада в детском и юношеском возрасте, а в большей части больных - и в зрелом, имеет бессимптомное течение.
При предсердно-желудочковой блокаде II степени и полной звучности сила и тона в разных сердечных циклах разная. На этом фоне при полной предсердно-желудочковой блокаде периодически выслушивается "пушечный" И тон, который образуется, когда сокращение предсердий,?? В происходит непосредственно перед систолическим желудочков, вызывает открытие предсердно-желудочковых клапанов. Этот признак патогномонична для полной предсердно-желудочковой блокады. Характерными для нее также жидкий и большой артериальный пульс и увеличение пульсового AT с частым развитием изолированной систолической артериальной гипертензии.
Диагностика
Диагностика основывается на данных ЭКГ в 12 отведениях.
Признаками предсердно-желудочковой блокады I степени (рис. 63) являются:
1) правильный синусовый ритм с соотношением зубцов Р и комплексов QRST, равное 1:1
2) продолжительность интервала P-Q больше чем 0,20 с у взрослых и больше чем 0,18 с у детей.
Для предсердно-желудочковой блокады II степени, независимо от типа, характерный синусовый ритм с паузами, обусловленными выпадениями комплекса QRST после очередного зубца Р. При этом количество зубцов Р всегда больше, чем количество комплексов QRST.
Признаками предсердно-желудочковой блокады II степени I типа (рис. 64) являются:
1) неправильный ритм сердца
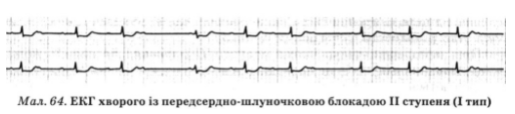
2) постепенное увеличение продолжительности интервала P-Q в каждый период, заканчивающийся выпадением комплекса QRST с возникновением паузы
3) постепенное уменьшение длительности интервала R-R в каждый период
4) меньше величина интервала R-R во время паузы сравнению с его удвоенной величине в предыдущем сердечном цикле.
Как и при предсердно-желудочковой блокаде I степени, комплексы QRS чаще узкие, но могут быть и расширены в результате пидстовбуровои локализации предсердно-желудочковой блокады или наличии сопутствующего независимого нарушение внутрижелудочковой проводимости.
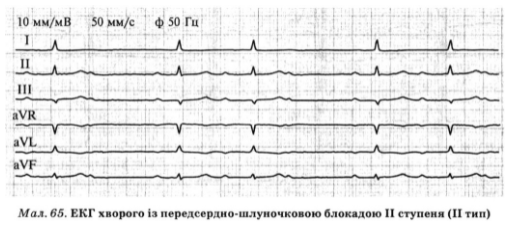
Для предсердно-желудочковой блокады II степени II типа (по типу синдрома Мобитц) характерно внезапное прерывание проведения очередного предсердного импульса к желудочкам без предварительного замедления предсердно-желудочковой проводимости. При этом на ЭКГ определяются (рис. 65):
1) неправильный ритм сердца
2) интервал R-R во время паузы равна удвоенной величине этого интервала основного ритма, для которого характерны одинаковые величины интервалов RR и Р-Р
3) в сердечных циклах, где проведение импульсов от предсердий к желудочкам сохранено, все величины интервала P-Q одинаковы и находятся в пределах нормы или увеличены.
В отличие от предсердно-желудочковой блокады I типа предсердно-желудочковое проведения основном блокируется на уровне ножек предсердно-желудочкового пучка или (реже) его ствола. Комплекс QRS при этом соответственно расширенный с графикой блокады одной или двух ножек предсердно-желудочкового пучка или неизменен.
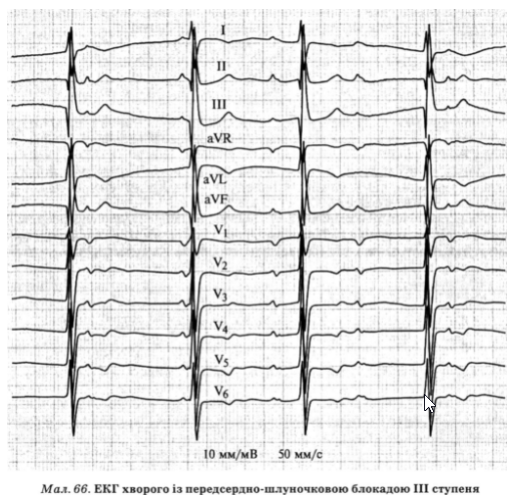
При предсердно-желудочковой блокаде III степени, или полной, ни один из предсердных импульсов не проводится к желудочкам, и они возбуждаются и сокращаются независимо от предсердий. На ЭКГ признаками этой блокады является (рис. 66):
1) правильный ритм сердца
2) отсутствие связи зубцов Р с комплексами QRST \
3) отсутствие колебаний длительности интервалов Р-Р и R-R \
4) величина интервалов Р-Р меньше, чем R-R, т.е. частота ритма предсердий больше, чем желудочков.
Осложнения условленные преимущественно значительным замедлением ритма желудочков на фоне тяжелого органического заболевания сердца и возникают у значительной части больных с приобретенной предсердно-желудочковой блокадой высокой степени и полной блокадой. К наиболее распространенным осложнениям относятся нападения Морганы-Адамса-Стокса и появление или увеличение хронической сердечной недостаточности и эктопических желудочковых аритмий, включая желудочковую тахикардию. Не так часто, преимущественно у больных с острым инфарктом миокарда, развивается аритмичный кардиогенный шок.
Нападение Морганьи-Адамса-Стокса проявляется потери сознания, остановкой или значительным замедлением дыхания, иногда также судорогами с непроизвольным мочеиспусканием и дефекацией, что основывается на ишемии центральной нервной системы вследствие асистолии желудочков или острого значительного уменьшение ЧСС. Нападение обычно развивается при переходе неполной предсердно-желудочковой блокады в полную, до начала устойчивого функционирования водителя ритма II-III порядка или при стойкой предсердно-желудочковой блокаде III степени, чаще дистальной, при внезапном уменьшении частоты импульсов, генерируемых водителем ритма. В некоторых случаях они заканчиваются самостоятельно благодаря спонтанному увеличению частоты желудочкового ритма. У части больных восстановление сознания и адекватной гемодинамики наступает только после лечения. Такой приступ может закончиться летально, независимо от того, была своевременно оказана медицинская помощь, или нет.
Течение и прогноз
Клиническое течение и прогноз при предсердно-желудочковых блокадах определяются их уровнем и, в меньшей степени, - впод корень, а также этиологии. Дистальные блокады протекают целом тяжелее, чем проксимальные. Это связано с меньшей частотой и устойчивостью идиовентрикулярного-го ритма, большей склонностью к нападениям Морганьи-Адамса-Стокса и развития сердечной недостаточности, а также с тяжелым сопутствующим поражением сердца. Летальность в таких случаях достигает 80%.
Узловая предсердно-желудочковая блокада I степени, в основном обусловлено повышением тонуса блуждающего нерва, не сопровождается органическими заболеваниями сердца и не обременяет прогноза. Одновременно дистальная предсердно-желудочковая блокада сопряжена с повышенным риском внезапного перехода в блокаду высокой степени или полной блокаде с развитием приступа Морганьи-Адамса-Стокса.
Предсердно-желудочковая блокада II степени I типа в более 70% случаев возникает на уровне предсердно-желудочкового узла вследствие ваготонии у здоровых лиц, а также при остром инфаркте миокарда задней стенки левого желудочка и имеет благоприятный прогноз. Он существенно хуже при поражении дистальных отделов проводящей системы сердца из-за опасности развития полной блокады с резким желудочковым ритмом. Это касается предсердно-желудочковой блокады II типа и высокой степени, что у подавляющего большинства больных имеет пидстовбурову локализацию и, перебегая с выраженной брадикардией, ухудшает насосную функцию сердца.
До внедрения в клиническую практику электрокардиостимуляции прогноз у больных с симптоматической приобретенной предсердно-желудочковой блокадой III степени был неблагоприятным, независимо от характера сопутствующего заболевания сердца. Выживаемость в течение 1 года после первого приступа Морганы-Адамса-Стокса составляло менее 50%. Сейчас благодаря возможности ранней имплантации электрокардиостимуляторов и их совершенства последствия значительно улучшились и определяются преимущественно тяжестью органической патологии сердца.
У больных с врожденной полной предсердно-желудочковой блокадой прогноз значительно лучше, чем с приобретенной и зависит почти исключительно от наличия сопутствующей врожденного порока сердца. При отсутствии других врожденных аномалий ЧСС может значительно увеличиваться при физической нагрузке, и такие больные даже могут заниматься спортом. Если ЧСС у них в состоянии покоя составляет менее 50 в 1 мин, в зрелом возрасте у таких больных появляются обморочные и другие симптомы.
Лечение
Лечение предполагает прежде активную терапию основного заболевания, например противовоспалительное и антиишемическую, и устранения таких потенциально обратимых причин предсердно-желудочковой блокады, как повышенный тонус блуждающего нерва, применение лекарственных препаратов, способных ухудшать предсердно-желудочковую проводимость, гиперкалиемия, например при почечной недостаточности. Предсердно-желудочковые блокады, обусловлены повышением активности парасимпатической части вегетативной нервной системы, обычно не вызывают симптомов и не требуют лечения.
Медикаментозную терапию М-холиноблокаторами и симпатомиметиками, направленную на уменьшение тормозного влияния на сердце блуждающего нерва и увеличение частоты желудочкового ритма, применяют преимущественно при предоставлении неотложной помощи больным в случае острого возникновения предсердно-желудочковой блокады, осложненной приступами Морганьи-Адамса-Стокса и нарушениями гемодинамики, при подготовке к проведению электрокардиостимуляции. Для этого прежде всего используют атропина сульфат, который вводят внутривенно болюсно по 0,5-1 мг. У больных с проксимальной локализацией предсердно-желудочковой блокады он часто дает хороший эффект, уменьшая степень блокады. У некоторых больных с предсердно-желудочковой блокадой II степени дистального типа после введения атропина сульфата можно довольно часто наблюдать увеличение коэффициента проведения, например с 2: 1 до 3-4: 1. Учитывая это при такой локализации блокады применение атропина сульфата не рекомендуют.
С симпатомиметиков обычно предпочитают изопротеренола (изадрину). Назначают в таблетках под язык или в виде инфузии в индивидуально подобранной дозе от 0,5 до 5-7 мкг за 1 мин. Изопротеренол не следует применять у больных с острым инфарктом миокарда и интоксикацией сердечными гликозидами из-за его способности вызывать желудочковые аритмии путем повышения автоматизма эктопических очагов в желудочках и увеличивать ишемию миокарда в ответ на повышение его потребности в кислороде.
ГКС , обладающие противовоспалительными и противоотечные свойства, показаны только при наличии предсердно-желудочковой блокады у больных миокардит как средство патогенетической терапии этого заболевания.
Для лечения собственно предсердно-желудочковой блокады и других нарушений проводимости они неэффективны. Это касается и салуретиков, которые показаны таким больным только при наличии гиперкалиемии или по поводу основного заболевания сердца.
Главным и самым эффективным методом лечения предсердно-желудочковых блокад является электрокардиостимуляция. Она предусматривает навязывание желудочкам или одновременно желудочков и предсердий искусственного ритма с частотой, обеспечивающей полное или частичное устранение нарушений гемодинамики.
соответствии с последними рекомендациями АСС /АНА (1998), абсолютными показаниями к другуектрокардиостимуляции у больных с приобретенными предсердно-желудочковыми блокадами являются:
1. Предсердно-желудочковая блокада III степени на любом анатомическом уровне, сопровождается любым из ниже перечисленных симптомов:
- брадикардией с соответствующей симптоматикой
- нарушениями ритма или состояниями, которые требуют медикаментозного лечения, что приводит к увеличению брадикардии
- задокументированы периодами асистолии длительностью более 23 с или выскальзывания ритма менее 40 мин -1 даже у больных без симптомов и в бодром состоянии.
2. Предсердно-желудочковая блокада III степени на любом анатомическом уровне, возникшей вследствие:
- катетерной абляции предсердно-желудочкового соединения
- хирургического вмешательства
- нейромышечной патологии.
3. Предсердно-желудочковая блокада II степени на любом анатомическом уровне при наличии соответствующей симптоматики, обусловленной брадикардией.
соответствии с Рекомендациями АСС /АНА (1998), показанием к оперативному вмешательству является лишь симптоматическая брадикардия.
постоянная электрокардиостимуляция не рекомендуют больным с пред-сердно-желудочковой блокадой I степени и с бессимптомным течением предсердно-желудочковой блокады II степени I типа (проксимальной).
Показания к временной электрокардиостимуляции у больных с предсердно-желудочковыми блокадами:
1) все случаи хронической (стойкой или перемежающейся) предсердно-шлуноч-ковой блокады, когда показана постоянная электрокардиостимуляция, при нестабильности гемодинамики и (или) задержании имплантации постоянного электро-кардиостимулятора;
2) симптоматическая, возникшая остро, предсердно-желудочковая блокада, вероятно обусловлена такими потенциально обратимыми причинами, как воспалительное заболевание сердца, лекарственные препараты, нарушения электролитного обмена
3) случаи предсердно-желудочковой блокады при остром инфаркте миокарда.
Неотложная помощь больному в случае нападения Морганьи-Адамса-Стокса при остановке кровообращения предусматривает проведение реанимационных мероприятий в соответствии с алгоритмом, принятом при асистолии желудочков.
Специальных методов профилактики предсердно-желудочковых блокад нет. Согласно принятым показаний, у больных с неполной предсердно-желудочковой блокадой, совмещенной с повышенным риском перехода в полную с развитием приступа Морганьи-Адамса-Стокса и других тяжелых осложнений, проводят временную и постоянную электрокардиостимуляции. В случае потенциально обратимой неполной предсердно-желудочковой блокады профилактические меры применяются, если есть возможность устранить причины блокады.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.