Морфология
Острый коронарный синдром включает: нестабильную стенокардию, инфаркт миокарда с наличием зубца Q (Q-ИМ), инфаркт миокарда без зубца Q (не-Q-IM). В основе патогенеза всех форм ИБС лежит острый коронаротромбоз: окклюзивный и устойчив при? ММ, неоклюзивний и /или неустойчив при не-Q-IM и нестабильной стенокардии (схема 2).
Как свидетельствуют результаты ангиоскопии, морфологическим субстратом острого коронарного синдрома является эксцентричный стеноз, обусловленный так называемой осложненной, или нестабильной, атеросклеротической бляшкой с изъязвлены, растрескавшиеся или надорванной поверхностью и наложениями тромбоцитних агрегатов и фибрина (схема 3).
Бляшки, наиболее подвержены разрыву, обычно незначительно сужают просвет коронарной артерии (менее чем на 50%), богатые липидами, размещены эксцентрично, имеют тонкую соединительнотканную поверхность с незначительным содержанием непосмугованих м "мышечных клеток и большим количеством макрофагов и" пенистых "клеток. Разрыв бляшки связано как с внутренними, так и внешними причинами.
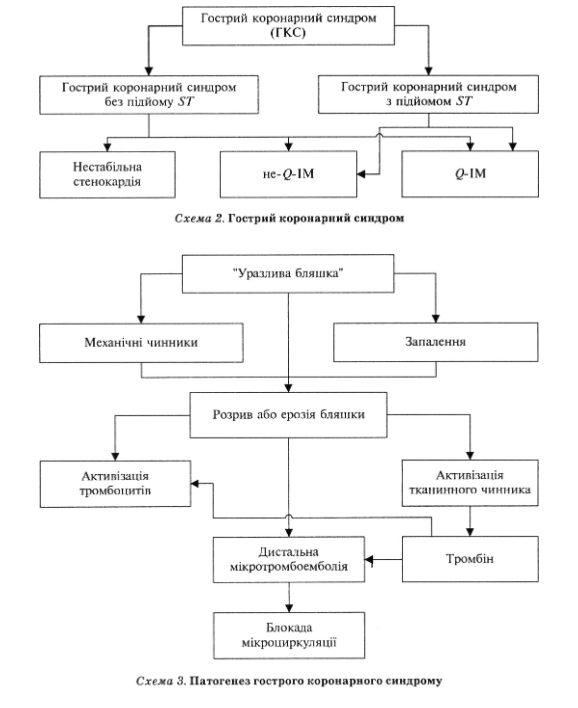
Пассивный разрыв бляшки, обусловлен влиянием механических сил, происходит в наиболее истонченной месте поверхности, обычно краю. Склонность бляшки к разрыву определяют:
• локализация, размер и состав липидного ядра бляшки
• напряжение стенки сосуда, зависит от ее диаметра, внутри-сосудистого давления, толщины фиброзной поверхности бляшки и содержания в ней коллагена
• структурные особенности стенотических участка (эксцентричный стеноз).
Активный разрыв бляшки связано с воздействием на поверхность бляшки макрофагов, которые могут разрушать внеклеточный матрикс путем фагоцитоза и секреции протеолитических ферментов, в частности металопротеиназы. Активация макрофагов является реакцией на повышение содержания в бляшке ЛПНП и признаком воспаления, вызванного системным оксидантным или гемодинамическим стрессом и иммунной процессом, который, вероятно, иногда "запускают" инфекционные факторы.
Выраженность и устойчивость тромбоза зависит от ряда факторов:
• степени повреждения поверхности бляшки
• выраженности и формы стеноза коронарной артерии
• тромбогенности содержания бляшки
• степени вазоконстрикции
• состояния системы гемостаза, в частности выраженности активации агрегации тромбоцитов и активности фибринолитической системы крови
• уровня гиперкатехоламинемии
• наличии метаболических нарушений.
Стабилизация состояния больных
Кроме тромбоза в месте разрыва или изъязвления поверхности бляшки, что обусловливает резкое локальное снижение коронарного кровотока с развитием некроза кардиомиоцитов, в патогенезе (MM и не-Q-IM важную роль играет так называемая дистальная микроэмболизация фрагментами этого эмбола. Она может быть спонтанной в процессе спонтанного фибринолиза и обусловлено чрескожная коронарными вмешательствами.
Стабилизация состояния больных наступает в меру "заживления" поврежденной поверхности, вследствие чего возрастает степень стеноза. В некоторых случаях разрывы бляшек имеют бессимптомное течение, но приводят к прогрессированию стеноза вследствие проникновения тромботических масс и стимуляции пролиферации непосмугованих мышечных клеток.
Выбор тактики ведения больных с острым коронарным синдромом в соответствии с Европейскими (2001) и украинский рекомендаций (2002) определен наличием или отсутствием подъема сегмента ST на ЭКГ. Результаты многочисленных исследований свидетельствуют, что у большинства больных с подъемом ST дальнейшем развивается Q-IM. У больных без подъема сегмента STу дальнейшем чаще диагностируют нестабильной стенокардией или не-Q-IM.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.