Эпидемиология и этиология
Нейроциркуляторная дистония (НЦЦ) - полиэтиологическое заболевание, основными признаками которого являются неустойчивость пульса и AT, кардиалгия, дыхательный дискомфорт, вегетативные и психоэмоциональные расстройства, нарушения сосудистого и мышечного тонуса, низкая толерантность к физическим нагрузкам и стрессовым ситуациям при доброкачественности течения и благоприятном прогнозе для жизни.
Термин "нейроциркуляторная дистония" предложенный М.М. Савицким (1948) и Г.Ф. Лангом (1950).
Эпидемиология . Нейроциркуляторная дистония является одним из распространенных заболеваний. С ним особенно часто приходится сталкиваться врачам общей практики, кардиологам, неврологам.
Среди больных терапевтического и кардиологического профилей, по данным разных авторов, эта патология выявляется в 30-50% случаев.
Заболевание встречается в любом возрасте, но чаще в молодом, преимущественно у женщин, которые болеют в 2-3 раза чаще, чем мужчины.
Этиология. Единой причины нейроциркуляторной дистонии не установлено. Относительно возникновения функциональных изменений со стороны сердечно-сосудистой и нервной систем есть разные точки зрения. Согласно одной из них, в возникновении заболевания имеют значение различные факторы, влияющие на центральную нервную систему и приводят к психической астенизации: переутомление, негативные эмоции, стрессы, нарушение сна. Оказывают влияние хроническая интоксикация, вредные профессиональные воздействия, эндокринная дисфункция, очаги острой и хронической инфекции, беременность, а также длительная гипокинезия, нерациональное режим работы и питания на фоне наследственной предрасположенности. Заболевания считают полиэтиологическое, выделяют его непосредственные причины и создающие условия для развития заболевания (табл. 31).
Таблица 31
Причины развития нейроциркуляторной дистонии

По мнению другой группы ученых, основной причиной нейроциркуляторной дистонии является наследственно обусловленная неполноценность аппарата, регулирующего сосудистый тонус. Такие факторы, как стрессовые ситуации, травмы, инфекции, интоксикация, создают лишь условия для проявления этого дефекта. Так, вероятность возникновения нейроциркуляторной дистонии у кровных родственников больного составляет 15-25% (R. Crowe и соавт., 1987). Имеются данные о аутосомно-доминантный тип наследования панических атак (D. Pauls и соавт., 1980) и его связь с локусом Q 22 на 16-й хромосоме. Однако большинство исследователей все же признают полиэтиологичность заболевания.
Патогенез
При этом полиэтиологичности нейроциркуляторная дистония характеризуется единым патогенезом - нарушением регуляции системы кровообращения. Различают нарушения регуляции, закрепляемые на уровне коры большого мозга, его глубинных структур (ретикулярной формации, лимбической или гипоталамо-гипофизарной системы), а также вегетососудистые расстройства, проявляющиеся дисфункцией симпатико-адреналовой и холинергической систем и изменением чувствительности периферийных рецепторов. Большое значение в патогенезе нейроциркуляторной дистонии придают функциональным нарушениям в системе гипоталамус-гипофиз-надпочечники с формированием или симпатической доминанты, или гиперреактивности холинергической системы.
На функцию сердца значительно влияют также висцеро-кардиальные рефлекторные механизмы, наличие которых установил еще С.П. Боткин (1875). Изменение работы сердца наблюдается в случае раздражения рецепторов сосудов многих внутренних органов.
Расстройства регуляции проявляются нарушением гомеостаза - множественными изменениями гормональных и медиаторных систем, водно-электролитного, углеводного обмена и КОС. В миокарде активизируются биологически активные вещества (гистамин, серотонин, кинины и др.)., Которые приводят к нарушению метаболизма и развития дистрофии.
Такие расстройства нейрогуморальной регуляции могут возникать у лиц после инфекционных болезней, оперативных вмешательств, родов, а также любой длительной гипокинезии, что особенно ярко проявляется в период реконвалесценции, когда расширяется двигательный режим . У некоторых больных эта патологическая реакция аппарата кровообращения закрепляется несмотря на прекращение действия пускового механизма. Патогенетические механизмы, сформировавшиеся таким образом, приобретают автономности, и заболевание становится самостоятельным. Тесная взаимосвязь всех отделов нервной системы обусловливает пестроту клинических симптомов и затрудняет определение уровня "первичной поломки".
Клиническая картина
Несоответствие между выраженностью жалоб и скудностью изменений, выявленных при объективного исследования, считается типичной для нейроциркуляторной дистонии. Считают, что у больных с нейроциркуляторной дистонией в период обострения возникает до 26 различных симптомов и синдромов.
Выделяют следующие характерные и частые клинические синдромы:
- кардиалгичний
- гиперкинетический
- расстройства сердечного ритма и автоматизма
- синдром изменений и лабильности AT
- респираторный (синдром дыхательных нарушений)
- вегетативнаях расстройств
- вегетососудистая кризов
- астеноневротический.
Кардиалгичний синдром . Чаще всего больные (до 98%) жалуются на боль или неприятные ощущения в области сердца. Кардиалгия при нейроциркуляторной дистонии имеет характерные черты. Боль чаще всего локализуется в передкардиальний участке, чаще над верхушкой сердца, ноющая или колики, не иррадиирует. Иногда это скорее неприятные ощущения или чувство дискомфорта. Продолжительность боли разная - от нескольких секунд до нескольких часов. Боль возникает преимущественно в состоянии покоя. Он часто появляется при волнении или физическом напряжении, ослабевая или полностью исчезая во время движения. Болевой синдром обычно проходит самостоятельно или прекращается после употребления валокордина, настойки или таблеток валерианы, валидола, новопассит. Однако изредка боль может напоминать стенокардию напряжения или покоя.
Гиперкинетический синдром . Установлено, что для больных с нейроциркуляторной дистонией характерно существенное увеличение МОС, преимущественно за счет ударного. Одновременно ОПСС значительно снижается. Такие изменения системной гемодинамики соответствуют гиперкинетическом типа циркуляции и приводят к увеличению работы и мощности сокращения левого желудочка.
Один из главных клинических проявлений гиперкинетического синдрома - это жалобы на сердцебиение, что не всегда сопровождается увеличением ЧСС во время объективного исследования. Больные часто отмечают также "толчки" в области сердца, пульсацию сосудов шеи или головы, "замирания", "проваливания", "остановку" сердца. Все эти симптомы тяжело переносятся, однако так же, как и ощущение нехватки воздуха, проходят во время физического напряжения. ЧСС колеблется от 80 до 130 в 1 мин. Пульс учащается при волнении, изменении положения тела, гипервентиляции, в положении стоя. Ощущение "замирания" и "остановки" сердца часто связаны с желудочковой экстрасистолией. Особенностью этих экстрасистол является то, что они появляются в состоянии покоя, чаще в конце рабочего дня, после физической нагрузки (а не на высоте нагрузки, как при стенокардии!), При эмоциональных стрессах. Физическая нагрузка приводит к уменьшению частоты экстрасистол или до полного исчезновения их. При осмотре границы сердца не изменены, тоны звучные. Часто выслушивается "невиновен" систолический шум над верхушкой. Фибрилляция предсердий и клиника сердечной недостаточности у больных с нейроциркуляторной дистонией не наблюдаются.
Синдром изменений и лабильности AT . К важных признаков нейроциркуляторной дистонии принадлежат транзиторное повышение AT и его чрезвычайная лабильность. В большинстве случаев AT повышается до уровня 140/90 мм рт. ст., реже - выше и спонтанно нормализуется в течение короткого времени (нескольких часов). При наличии этих симптомов устанавливают диагноз гипертензивного варианта нейроциркуляторной дистонии.
В некоторых больных выявляется склонность к пониженному AT, что принято обозначать как гипотензивное вариант нейроциркуляторной дистонии. Особенностью такой реакции AT есть нормальные цифры AT в состоянии покоя и снижение их при погрузке и вследствие неблагоприятного воздействия внешних (преимущественно метеорологических) факторов. В развитии этих нарушений у больных с нейроциркуляторной дистонией большее значение имеет снижение тонуса периферических вен, что приводит к депонированию в них крови и уменьшение возврат венозной крови к сердцу. Снижение AT, как и повышение его при гипертензивном варианте нейроциркуляторной дистонии, сопровождается проявлениями вегетативной дисфункции и проходит самостоятельно.
Синдром дыхательных нарушений наблюдается часто - более 85% случаев. Хотя большинство больных оценивают свои ощущения как одышку, при детальном расспросы обнаруживают, что это скорее ощущение неудовлетворенности дыханием как во время физической нагрузки, так и в состоянии покоя. Часто больные говорят о ощущение нехватки воздуха, удушье, невозможность сделать глубокий вдох. В процессе осмотра определяется частое поверхностное дыхание, что в состоянии покоя, во время рассказа о своем заболевании прерывается глубокого дыхания ("тоскливое дыхание"). При перкуссии легких определяют ясный перкуторный звук без хрипов. При исследовании функции внешнего дыхания регистрируют признаки гипервентиляции.
Характерные для больных с нейроциркуляторной дистонией вегетативные расстройства проявляются жалобами на повышенную потливость, ощущение озноба. Порой бывают длительные периоды субфебрильной температуры, причем характерная монотонная температурная кривая без существенных колебаний температуры тела в утренние и вечерние часы. При этом изменений в клиническом анализе крови не наблюдается, биохимические исследования не выявляют признаков воспаления. У большинства больных с нейроциркуляторной дистонией отмечается выраженная метеорологическая зависимость.
Нередко у больных появляются отеки лица и кистей рук утром и ног - вечером, причиной которых являются расстройства микроциркуляции. Во время клинического обследования выявляют акроцианоз, похолодание конечностей, мраморность кожи, потливость ладоней, стоп и участки подмышечных ямок.
Астеноневротический синдром проявляется слабостью, повышенной утомляемостью. Характерна фиксация внимания на собственных ощущениях, тревожность, беспокойство, раздражительность, нарушение сна, кардиофобия. У некоторых больных отмечается пожметния физической работоспособности.
Диагноз при наличии двух и более основных и не менее двух дополнительных критериев (см. ниже) и отсутствии признаков органического поражения сердца по данным клинического и инструментального исследования (ЭКГ, рентгенологическое исследование грудной клетки, эхокардиография).
К основным диагностическим критериям нейроциркуляторной дистонии относятся:
1) своеобразные кардиалгии
2) характерны дыхательные расстройства
3) выраженная лабильность пульса и AT
4) изменения конечной части желудочкового комплекса ЭКГ в виде отрицательных зубцов Т, преимущественно в правых грудных отведениях II, III, aVF, и признаков синдрома ранней реполяризации желудочков
5) лабильность зубца Те сегмента ЗТпид проведении гипервентиляций-ной пробы.
Дополнительные диагностические критерии нейроциркуляторной дистонии включают:
1) кардиальные жалобы как проявления гиперкинетического состояния кровообращения
2) вегетативные симптомы (вегетососудистые кризиса и др.).
3) проявления астенического синдрома
4) доброкачественность течения заболевания без признаков формирования "грубой" патологии сердечно-сосудистой системы, неврологических и психических расстройств.
Диагностика
На ЭКГ часто отмечают нарушения автоматизма и ритма - синусовая тахикардия, брадикардия, экстрасистолию, преимущественно желудочковую, миграцию водителя ритма по предсердиям. Нарушение проводимости проявляются синоаурикулярная и предсердно-желудочковая блокада I степени, изредка по типу синдрома Мобитц И. основном эти аритмии исчезают после введения атропина сульфата. Часто отмечаются нарушения реполяризации в виде смещенного ниже изоэлектрической линии сегмента ST и изменений зубца Т, вплоть до его инверсии. Отрицательный зубец Т и депрессия сегмента ST регистрируются преимущественно в правых грудных отведениях и отведениях II, III, aVF и лишь изредка - в левых. У некоторых больных обнаруживают зубцы U и синдром ранней реполяризации желудочков. При гиперкинетическом синдроме отмечаются укорочение интервала P-Q, уменьшение ширины комплекса QRS и увеличение амплитуды зубца Т. Характерна лабильность зубца Т и сегмента ST при проведении гипервентиляционном и ортостатической проб, проявляется временной инверсией зубца Т и снижением сегмента ST. При выполнении нагрузочных проб у значительной части больных с нейроциркуляторной дистонией выявляется снижение толерантности к физической нагрузке на велоэргометре, не наблюдается "ишемической" депрессии сегмента ST. При наличии отрицательного зубца Т часто отмечается его по-зитивация.
Эхокардиографические показатели систолической функции левого желудочка в покое не отличаются от таковых в норме. Однако у некоторых больных на высоте физической нагрузки может несколько снижаться фракция выброса и другие показатели сократимости миокарда.
Осложнения
Часто осложнениями нейроциркуляторной дистонии являются вегетативные кризы, которые наблюдаются у 64% больных.
симпатико-адреналовой кризисов. Нападения предшествующих психоэмоциональное перенапряжение, переутомление, смена погодных условий, чувство страха, тоски, приближение смерти. Характерный резкая головная боль, чувство сдавления грудной полости, нехватки воздуха, безудержное дрожь, сопровождается резким ознобом и ощущением похолодание конечностей. AT повышается до 200/100 мм рт. ст. Отмечаются тахикардия, экстрасистолия. В ходе клинического исследования крови у некоторых больных определяется лейкоцитоз до 9-9,5 • 10 6 /л, на ЭКГ - обострение зубца Р, иногда снижение сегмента 5Т (но не более чем на 2 мм). Продолжительность приступа, который заканчивается значительным мочевыделением, обычно составляет 1,5-2 часа.
вагоинсулярного кризисов протекает при нейроциркуляторной дистонии по гипертоническому типу. Для него характерны заторможенность, резкое головокружение, общая слабость, потливость, гиподинамия, усиление перистальтики, понос. Объективно отмечают выраженную брадикардию, снижение систолического давления до 90-80 мм рт. ст. На ЭКГ - брадикардия, удлинение интервала P-Q до 0,22 с, укорочение интервала Q-T, увеличение амплитуды зубца Т в отведении V, _ 2 , депрессия сегмента ST косовисхидного характера, но не более на 1 мм. Продолжительность приступа - 3-4 ч, разбитость и слабость сохраняются около 3 дней.
Смешанный кризисов объединяет симптомы симпатико-адреналового и вагоинсулярного кризов.
По тяжести течения кризиса делят на 3 группы:
- легкий кризисов - с преобладанием моносимптоматикы, выраженными вегетативными нарушениями продолжительностью 10-15 мин
- кризисов средней тяжести - с полисимптоматикою, вегетативными нарушениями продолжительностью от 10-20 мин до 1 часа с выраженной послекризисного астенией течение 24-36 ч.
- тяжелый кризисов - полисимптомний кризисов с тяжелыми вегетативными расстройствами, гиперкинезами, судорогами, послекризисное астенией течение нескольких дней.
Дифференциальная диагностика
Частота ошибок при установке диагноза нейроциркуляторной дистонии колеблется от 50 до 80%. Наибольшее количество ошибок допускали, проводя дифференциальную диагностику нейроциркуляторной дистонии и ИБС. Это связано в основном (80%) с неправильным оценкой характера болевого синдрома, неверной трактовкой изменений на ЭКГ.
В дифференциальной диагностике нейроциркуляторной дистонии и ИБС как причины изменений реполяризации на ЭКГ информативными методами диагностики ишемии миокарда является нагрузочные пробы, холтеровское мониторирование ЭКГ и сцинтиграфия миокарда, особенно во время проведения дипиридамоловои пробы. В диагностически сложных случаях необходима коронарография.
Для миокардита, в отличие от нейроциркуляторной дистонии, характерные признаки поражения миокарда - увеличение размеров сердца, нарушение систолической и диастолической функций левого желудочка, которые часто сопровождаются клиническими признаками сердечной недостаточности. Изменения на ЭКГ при миокардите разнообразны. Результаты ортостатической и гипервентиляционном проб отрицательные.
У больных с нейроциркуляторной дистонией по гипертоническому типу, когда ведущим симптомом в клинике является повышение AT, возникает потребность дифференциальной диагностики с гипертонической болезнью I стадии. При этом в пользу гипертонической болезни свидетельствуют наследственность при гипертонической болезни и устойчивый характер повышения AT, удостоверяющих его результатам систематического измерения через каждые 2-3 ч в течение 3-4 суток. Может определяться сегментарное сужение артериол глазного дна. Важное значение имеет реакция AT на физическую нагрузку. При гипертонической болезни отмечается реакция гипертонического типа, т.е. повышается одновременно систолическое и диастолическое давление (в норме диастолическое давление снижается). Через 5 мин после нагрузки AT не нормализуется и не возвращается к исходному уровню. У больных с нейроциркуляторной дистонией по гипертоническому типу наряду с повышением систолического AT отмечается выраженная, чем у здоровых лиц, снижение диастолического AT.
Иногда трудно провести дифференциальную диагностику нейроциркуляторной дистонии и тиреотоксикозе. У больных тиротоксикоз отмечается постоянная тахикардия, даже во сне, в отличие от нейроциркуляторной дистонии, при которой она носит неустойчивый характер. Для тиреотоксикозе характерно также похудения на фоне сохраненного или повышенного аппетита и увеличение пульсового давления вследствие повышения систолического и снижение диастолического давления. При нейроциркуляторной дистонии эта симптоматика не выражена. У больных с тиреотоксикозе могут периодически возникать приступы фибрилляции предсердий, чего не бывает при нейроциркуляторной дистонии. В развернутой стадии заболевания часто оказываются глазные симптомы. Решающее значение имеют определение содержания тироксина, трийодтиронина и тиреотропного гормона в крови и радиоизотопное исследование щитовидной железы.
Характерные для больных с нейроциркуляторной дистонией субфебрильная температура, тахикардия, нарушения ритма, боль в области сердца и систолический шум нередко является причиной установления ошибочного диагноза первичного или рецидивного ревмокардита. Последний, однако, отличают начало заболевания через 2 нед после перенесенной стрептококковой инфекции, поражения суставов и признаки эндомиокардит, которые обнаруживают благодаря клиническом, рентгенологическом и эхокардиографического исследования. Важное значение имеют данные лабораторного исследования, свидетельствующие о воспалительные изменения.
Критерии дифференциальной диагностики нейроциркуляторной дистонии и заболеваний с подобной клинической картиной, наиболее часто встречающихся - ИБС, миокардита, климактерические кардиомиопатии мижребровои невралгии - представлены в табл. 32.
Классификация
Общепринятой международной классификации нет. В отечественной медицинской практике наибольшее распространение получила классификация, предложенная М.М. Савицким (1953, 1957), предусматривающий выделение 4 типов заболевания:
- кардиального
- гипертонического
- гипотонического
- смешанного.
На Пленуме кардиологов Украины (2003) эту классификацию признан как рабочую с уточнением:
1) кардиальный вариант включает кардиалгичний и аритмичный варианты (с указанием характера нарушения ритма и проводимости)
Таблица 32
Критерии дифференциальной диагностики НЦД и заболеваний сердечно-сосудистой системы и позвоночника, чаще всего встречаются
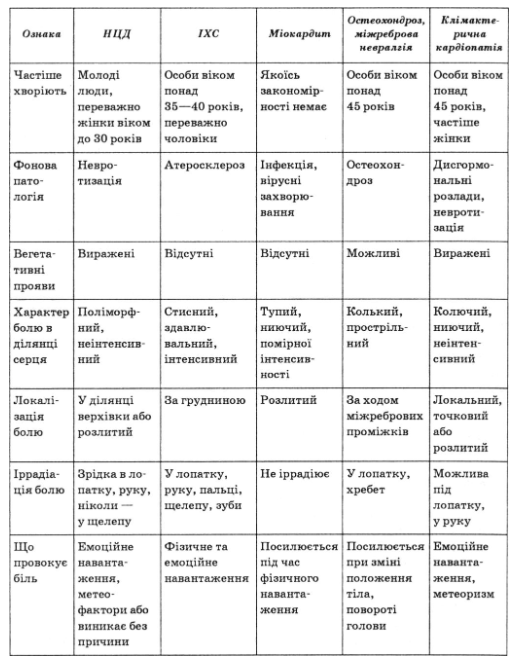
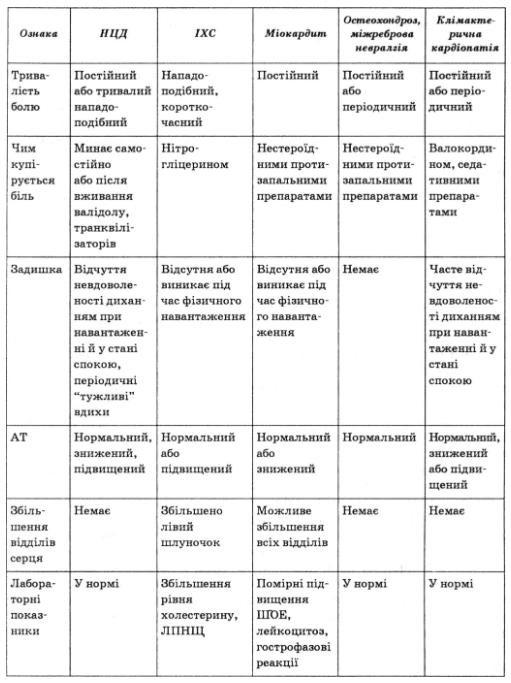
2) гипертензивный вариант нейроциркуляторной дистонии устанавливают преимущественно у молодых людей с неустойчивым повышением артериального давления не более чем до 165/95 мм рт. ст., что не требует лечения
3) смешанный вариант - сочетание кардиального варианта с колебаниями сосудистого тонуса.
Лечение
Этиотропное лечение нейроциркуляторной дистонии заключается в исключении воздействия на организм различных неблагоприятных факторов внешней среды. Нужно избегать отрицательных эмоций, пытаться нормализовать условия труда и быта, наладить сон и увеличить двигательную активность. Большое значение имеет психотерапия. Больному объясняют сущность заболевания и убеждают в том, что его можно успешно лечить. Рекомендуют исключить вредные профессиональные воздействия, отказаться от курения, алкоголя, санировать хронические очаги инфекции, ограничить употребление тонизу-тельных продуктов (чая, кофе). Следует избегать переедания.
Терапия больных с нейроциркуляторной дистонией эмпирическая. Она включает транквилизаторы (сибазон по 10-30 мг в сутки, нозепам по 10 мг 2 раза в сутки), нейролептические препараты, которые обладают способностью блокировать дофаминергические рецепторы (сонапакс по 0,025-0,1 г в сутки), антидепрессанты и более мягкие которые седативные средства - экстракт валерианы, корвалол.
Повышенную активность симпатико-адреналовой системы снижают применением Р-адреноблокаторов. Они особенно эффективны у больных с вегето-сосудистыми кризами симпатико-тонического типа, устойчивым кардиалгичним синдромом и проявлениями гиперкинетического состояния кровообращения. Р-адреноблокаторы не показаны при брадикардии, склонности к артериальной гипотензии и других признаках преобладания тонуса парасимпатической части вегетативной нервной системы.
В некоторых случаях хороший эффект дает применение а-адренорецепторов пироксан по 0,015-0,03 г внутрь или по 1-2 мл 1% раствора внутримышечно.
Подобное лечение проводят больным с симпатико-адреналовой кризисами.
При вагоинсулярных кризисах назначают атропина сульфат и димедрол внутримышечно в общепринятых дозах. Если криз сопровождается гипервентиляцией, применяют сибазон внутримышечно и кальция хлорид внутривенно. Хороший эффект дает использование для лечения больных с нейроциркуляторной дистонией различных физических факторов. Это - электросон, массаж воротниковой зоны, циркулярный душ, углекислые и хвойные ванны.
Среди немедикаментозных методов лечения больных с нейроциркуляторной дистонией важное значение имеет лечебная физкультура. Физические тренировки способствуют повышению толерантности к физической нагрузке и благоприятно влияют на психику больного.
Можно рекомендовать лечение на курортах Южного берега Крыма в нежаркую время года, горных курортах на высоте 800-1000 м над уровнем моря и местных курортах в лесистой местности.
Прогноз для жизни - благоприятный. Нейроциркуляторная дистония не приводит к органического поражения сердца. Однако примерно 50% больных она существенно ухудшает качество жизни и в значительной части из них приводит к нарушению работоспособности. Несмотря на лечение, у более 50% больных тяжелые симптомы, включая кризиса, нарушения ритма и проводимости, сохраняются длительное время - 10 и даже 20 лет. Примерно у 30% больных с гипертензивным вариантом впоследствии развивается гипертоническая болезнь. Хотя установлено, что к этому наиболее подвержены лица с отягощенной наследственностью по гипертонической болезни, прогнозировать такой результат нейроциркуляторной дистонии в каждом случае пока не удается.
Профилактика. Здоровый образ жизни является основой профилактики нейроциркуляторной дистонии. Важное значение имеют достаточные физические нагрузки, отказ от вредных привычек, правильное воспитание в семье, борьба с очаговой инфекцией, у женщин - своевременная коррекция гормональных нарушений.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.