Патоморфология
Гранулематоз Вегенера - гранулематозный-некротическое воспаление сосудов преимущественно мелкого калибра, часто с поражением верхних дыхательных путей, легких и почек.
Эпидемиология. Распространенность гранулематоза Вегенера составляет 0,5-1 на 100 тыс. населения. У мужчин и женщин встречается с одинаковой частотой, средний возраст заболевших - около 40 лет.
Этиология. Не исключается триггерная роль бактериальной (Staph, aureus) и вирусной (в частности, парвовирус В19) инфекции, с чем связывают повышенную частоту развития болезни и ее обострений весной, после респираторных инфекций.
Патогенез . В образовании гранулем может иметь значение вызвана инфекционными агентами гиперчувствительность Т-лимфоцитов. Важную роль в патогенезе васкулита играют АНЦА к протеиназы-3 (ц-АНЦА), которые обнаруживают в более 80% больных (см. "Патогенез системных васкулитов"). Иммунокомплексный механизм поражения сосудов и появление антител к базальной мембране почечных клубочков болезни чужды.
Патоморфология. Характерной морфологическим признаком является распространенный нек-ротизивний панартерит с преимущественным поражением артерий мышечного типа и сосудов микроциркуляторного русла. В артериях воспалительные изменения обнаруживают во всех трех оболочках сосуды, в инфильтрате преобладают лимфоидные клетки и макрофаги, оказываются также эозинофилы и нейтрофилы в стадии распада. В капиллярах и венулах находят дистрофию и некроз эндотелия, накопление лимфоцитов, моноцитов, меньше - нейтрофилов и эозинофилов. Особенностью гранулематоза Вегенера является формирование гранулем различной величины, имеют полиморфный состав с неупорядоченным расположением клеточных элементов и содержат гигантские многоядерные клетки. Гранулемы подвержены некроза, при этом первыми погибают полиморфно лейкоциты с образованием микроабсцессов. В органах, которые непосредственно контактируют с внешней средой (дыхательные пути, пищеварительный тракт), гранулемы бедные клетки фибробластического ряда и склонны к быстрому распространению некротического процесса, который и определяет жизненный прогноз. Напротив, в органах, не связанных непосредственно с внешней средой (почки, печень), гранулемы содержат значительное количество эпителиоидных клеток и фибробластов и поэтому склонны к рубцеванию. Поражение почек проявляется очаговым или диффузным мембран бранозним и пролиферативно-мембранозным гломерулонефритом, сочетающаяся с экстракапиллярным продуктивным гломерулонефритом с так называемыми полумесяцами.
Итак, основными морфологическими признаками гранулематоза Вегенера является производительно деструктивный васкулит (артерит, капилярит, венулиты) и некротизивни гранулемы, содержащие гигантские клетки.
Клиническая картина
Среди неспецифических признаков болезни характерны лихорадка, общая слабость, похудание, миалгии, артралгии, реже - олигоартрите нижних конечностей. У 90% больных наблюдают поражения JIOP-органов, которое является частым дебютным проявлением гранулематоза Вегенера. Вследствие развития васкулита слизистой оболочки с образованием гранулем и деструкцией тканей возникают хронические синуситы, устойчивый язвенно-некротический ринит с гнойно-геморрагическими выделениями, носовыми кровотечениями. Больные жалуются на заложенность носа, прочный насморк с очень неприятным, гнилостным запахом, серозно-гнойно-геморрагическими выделениями, скопление кровянистых корок в носу, головная боль или боль в области околоносовых пазух. Нередко развиваются перфорация носовой перегородки, массивное разрушение хрящей спинки носа, седловидная деформация носа. Орган слуха привлекается в 60% случаев, что проявляется серозным средним отитом, склонным к инфицированию, с возможной потерей слуха. Часто возникают язвенный стоматит и гингивит.
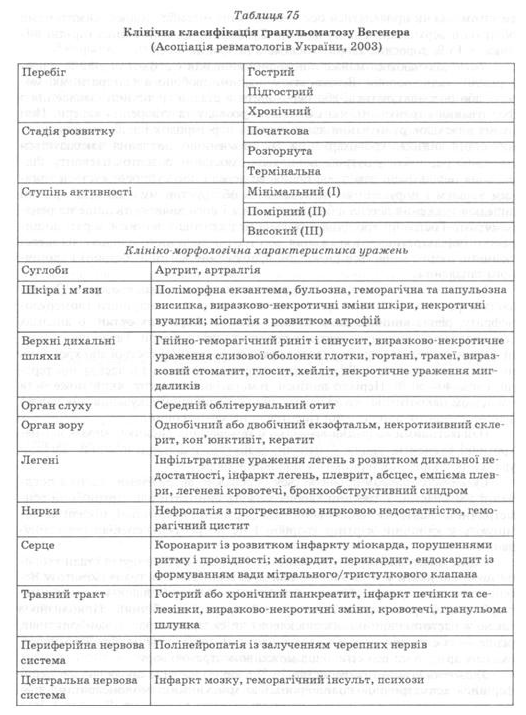
Патология может быть бессимптомной или проявляться осиплостью, изменением тембра голоса, симптомами обструкции верхних дыхательных путей. Субфарингеальний стеноз гортани возникает в 15% взрослых больных и почти у половины детей.
Легкие вовлекаются почти в половине случаев в дебюте и в 85% в развернутой стадии болезни. Выявляют множественные двусторонние инфильтраты, которые могут или рассасываться, или переходить в стадию хронического воспаления с формированием гранулем, склонных к распаду и образованию каверн. При этом вследствие разрушения альвеолярных перегородок и мелких кровеносных сосудов возникает кровохарканье. Если очаг воспаления локализуется на периферии, вблизи внутренностный плевры, вероятное развитие плеврита. Реже зона инфильтрации захватывает бронхов дерево сопровождается устойчивым кашлем и нарушением вентиляции за обструктивным типом. В трети случаев поражения легких бессимптомное и его обнаруживают только на рентгенограмме. Острая или хроническая дыхательная недостаточность возникает при распространенного инфильтративного поражения или на фоне диффузного фиброза легочной ткани, который появляется вследствие рубцевания очагов острого и хронического воспаления.
Поражение почек также относится к частым проявлениям заболевания. Проявляется развитием сегментарного некротического или диффузного гломерулонефрита, реже возникает некротический васкулит почечныхсосудов. В анализах мочи обнаруживают гематурия, протеинурия, клеточные цилиндры. Тяжелые прогрессивные формы поражения почек сопровождаются развитием острой или хронической почечной недостаточности. Риск ее возникновения, даже на фоне адекватной терапии, достигает 40-50%. Нередко возникает геморрагический цистит, который может быть следствием некротизивного васкулита или осложнением лечения циклофос-фаном. Развитие артериальной гипертензии не характерен.
частыми кожными проявлениями являются геморрагическая сыпь, язвенно-некротические элементы, реже - папулы, везикулы, подкожные узелки. Всего поражения кожи наблюдают у половины больных.
Суставной синдром проявляется преимущественно артралгиями, часто в сочетании с миалгиями. У трети больных могут возникать олигоартрите или асимметричные полиартриты, однако они недеформируемых и неерозивни, никогда не доминируют в клинической картине болезни и не требуют специального лечения.
Среди возможных вариантов поражения глаз, в развернутой стадии болезни может возникать у 30% больных, характерным для гранулематоза Вегенера является псевдотумор орбиты - экзофтальм и птоз вследствие образования периорбитальной гранулемы. Обычно этот процесс односторонний. Примерно с такой же частотой возникают эписклерит или склерит, кератит, конъюнктивит, реже - обструкция носо-слезной протоки, увеит, неврит зрительного нерва, окклюзия артерий или вен сетчатки с возможной потерей зрения.
Поражение нервной системы (до 20% больных) чаще проявляется периферийной асимметричной полинейропатией, множественный мононеврит, реже привлекаются черепные нервы и центральная нервная система. Со стороны пищеварительного тракта и кардиальная патология не характерны для гранулематоза Вегенера.
Лабораторные данные
Как и при других системных васкулитах, наблюдают увеличение СОЭ, умеренный нейтрофильный лейкоцитоз, тромбоцитоз, нор-мохромну анемию. Согласно активности болезни растет уровень СРП, а 2 - и у-глобулинов, фибриногена. Нередко обнаруживают РФ как неспецифический показатель активности аутоиммунным процесса. Уровень ЦИК не повышается, гипо-комплементемии и АНФ не проявляют. Важным иммунологическим маркером гранулематоза Вегенера есть антитела к протеиназы-3 (ц-АНЦА). Специфичность ц-АНЦА для диагностики гранулематоза Вегенера составляет 98%, чувствительность - 26-100%. Значительные колебания чувствительности связаны с тем, что наличие и титр антител зависят от распространенности и активности заболевания (табл. 76). У лиц с поражением только дыхательных путей (ограниченная, начальная стадия) и в фазе ремиссии ц-АНЦА обнаруживают реже и в низшем титре сравнению с больными в генерализованной стадии и в активной фазе болезни. Антител ц-АНЦА в период клинически неактивного гранулематоза Вегенера обычно предвещает развитие рецидива. У некоторых больных с распространенным активным васкулитом проявляют также п-АНЦА.

Выделение вариантов течения и стадий развития гранулематоза Вегенера достаточно условно, поскольку привлечение одного или нескольких органов является лишь этапом развития болезни и зависит от своевременности установления диагноза и адекватности лечения. Течение можно расценивать как острый, когда на фоне лихорадки, потери массы тела, артралгий, миалгий течение нескольких недель развивается поражение верхних дыхательных путей, легких и /или почек, других органов и систем. При подостром течении процесс развивается медленнее, выраженность воспалительного синдрома умеренная; симптомы поражения внутренних органов, глаз, нервной системы появляются в течение нескольких месяцев после появления и прогрессирования симптомов гнойно-некротического риносинусита или назофарингита. Хроническое течение с временной полной или частичной ремиссией, периодическими обострениями чаще наблюдают как следствие более или менее успешного лечения. В клинической картине у отдельных больных могут преобладать явления со стороны верхних дыхательных путей, легких или почек. Первоначально хроническое течение, когда процесс много месяцев или лет без целенаправленного лечения ограничивается персистивнимы признакам Риногенный язвенно-некротического гранулематоза, бывает очень редко.
В начальной стадией (локализованная, ограничено) понимают этап развития болезни, который проявляется только симптомами поражения верхних дыхательных путей (затрудненное носовое дыхание, гнойно-геморрагические выделения с неприятным запахом, носовые кровотечения, боль в области околоносовых пазух, деструкция перегородки носа, осиплость голоса, явления отита). Развернутая (генерализованная) стадия характеризуется распространением процесса на легкие, почки, другие органы. В терминальной стадии развивается почечная, легочная, сердечная недостаточность, массивные кровотечения в зоне деструкции тканей верхних дыхательных путей.
Степень активности определяется с учетом выраженности общих симптомов (лихорадка, похудание, артралгии, миалгии), изменений СОЭ, СРП, титра ц-АНЦА и РФ, распространенности и остроты клинических проявлений.
Диагностика
Диагноз "гранулематоз Вегенера" следует подозревать прежде всего у больных с необычно длительным ринитом или синуситом, сопровождающееся серозно-сукровичные или гнойно-кровянистыми выделениями из носа с неприятным запахом, особенно когда при этом отмечают общий воспалительно-интоксикационный синдром, изменения вобщем анализе крови или мочи. Если при оториноларингоскопии обнаруживают язвенные или некротические очаги или рентгенологически - нетипичные изменения в околоносовых пазухах, нужно выполнить биопсию пораженных тканей. Считают, что наиболее информативным является открытая биопсия пораженной легочной ткани, а также биопсия измененных периорбитальных тканей, однако на практике к этому прибегают крайне редко. Морфологическое исследование любых клинически интактных тканей неинформативно. Установление диагноза обычно не представляет трудностей, если в биоптате находят некротизивни гранулемы, содержащие гигантские клетки, признаки продуктивно-деструктивного васкулита или имеющиеся клинические данные в пользу типичного поражения легких или почек (табл. 77). Важное значение в активной стадии болезни имеет определение ц-АНЦА.

Наличие у больного не менее двух критериев позволяет установить диагноз гранулематоза Вегенера. При отсутствии результатов гистологического исследования или их неинформативности к диагностическим критериям гранулематоза Вегенера дополнительно вводят кровохарканье.
Дифференциальную диагностику на ранних стадиях следует проводить с болезнями, при которых поражаются верхние дыхательные пути: другими системными васкулитами (синдром Чарга-Стросса, микроскопический полиангиите) рецидивирующим полихондрит, срединной гранулемы лица, опухолями, другими гранулированные матозного болезнями (саркоидоз, туберкулез, системные микозы, сифилис). При синдроме Чарга-Стросса ринит и синусит имеют аллергическое происхождение, часто сопровождаются полипозом носа, бронхиальной астмой, эозинофилией, никогда не развиваются язвенно-деструктивные процессы. Особенностями микроскопического полиангиите, которые могут затруднять дифференциальную диагностику с гранулематоз Вегенера, является системность поражений (включая нефрит, поражение легких с кровохарканьем, кожную сыпь), возможность развития в дебюте болезни атрофические-некротического ринита со зловонным запахом, синусита, отита. Однако в отличие от гранулематоза Вегенера изменения со стороны воздухоносных путей бывают только у трети больных и полностью проходят даже без лечения, не приводят к деструкции тканей и деформации носа, в биоптатах отсутствуют гранулемы; поражения глаз наблюдают очень редко и только в виде эписклерит. Существенное значение имеет тот факт, что при микроскопическом полиангиите и синдроме Чарга-Стросса у большинства больных обнаруживают п-АНЦА, не характерные для гранулематоза Вегенера. При рецидивирующем полихондрит - системном ревматическом заболевании с преимущественным поражением хрящевой ткани - можно наблюдать воспаления (отек, боль, гиперемия) хрящей спинки носа с последующим их размягчением и седловидной деформацией носа. Но при полихондрит не развиваются некротические гранулемы и васкулит в слизистой оболочке дыхательных путей, очень редко привлекаются внутренние органы, не обнаруживаются АНЦА. Достаточно тяжелой может быть дифференциальная диагностика со срединной гранулемы лица - заболеванием неизвестной этиологии, характеризующееся прогрессивным гранулематозный-деструктивным поражением тканей верхних дыхательных путей и лица. Дебютирует болезнь обычно гнойно-геморрагически-язвенным ринитом, синуситом или стоматитом с последующим развитием тяжелой деструкции тканей лица - носа, неба, верхней челюсти, глаз, а также глотки. Рано и часто присоединяется вторичная бактериальная инфекция. Типичным очень сильный, нестерпимый для окружающих запах, который заставляет изолировать больного в отдельную палату. Важно своевременное установление диагноза, поскольку в отличие от гранулематоза Вегенера основу лечения составляет локальная лучевая терапия. Главными отличиями срединной гранулемы от гранулематоза Вегенера является: 1) локализованность процесса (не распространяется ниже голосовых связок), отсутствие системных поражений, висцерита 2) разрушение кожи лица, мягкого и твердого неба, 3) отсутствие повышения титра АНЦА, 4 ) отсутствие гистологических признаков васкулита (выявляют только гранулематоз). При дифференциальной диагностике с раком, лимфомами соответствующей локализации, другими инфекционными и неинфекционными гранулематозными болезнями, СПИДом решающее значение будут иметь биопсия, результаты микробиологических и иммунологических исследований. Следует помнить, что деструкцию тканей верхних дыхательных путей (чаще всего это носовая перегородка) можно наблюдать при злоупотреблении назальными ингаляциями кокаина.
В генерализованной стадии гранулематоза Вегенера дифференциальную диагностику проводят с болезнями, протекающими с легочно-почечным синдромом. Кроме упомянутых выше двух системных васкулитов нужно исключать синдром Гудпасчера, при котором легочные кровотечения и гематурийний гломерулонефрит сочетаются с обнаружением антител к базальной мембране капилляров легких и почек (но не АНЦА) чаще болеют мужчины. Дифференцирование с узелковым полиартеритом, системной красной волчанкой, геморрагическим васкулитом, стрептококковой пневмонией с подострым гломерулонефритом облегчают особенности типичных клинических проявлений этих заболеваний, данные иммунологических исследований и отсутствие язвенно-деструктивного поражения верхних дыхательных путей, которое является почти обязательным для гранулематоза Вегенера.
Течение и осложнения
При отсутствии лечения гранулематоз Вегенера характеризуется прогрессивным распространением процесса, привлечением новых органов, развитием легочной, почечной, реже - сердечной недостаточности. Возможны профузное кровотечения в зоне неконтролируемой деструкции тканей. Обтурация просвета бронха воспалительным узлом или вследствие разрушения его стенки может привести к развитию бактериальной пневмонии. Склонность к ней повышает также иммуносупрессивная терапия. Пневмония является наиболее частым инфекционным осложнением болезни. К серьезным осложнениям лечения циклофосфаном также относятся лейкопения, тромбоцитопения, геморрагический цистит (около 30% больных) и повышенный риск развития рака мочевого пузыря (до 5% больных).
Лечение
Препаратом выбора при гранулематозе Вегенера является циклофосфан, применяемый перорально в дозе 2-3 мг на 1 кг массы тела в сутки в комбинации с преднизолоном (1 мг на 1 кг массы тела в сутки) к развитию иммуносупресивная эффекта, обычно в течение 1 мес. Затем дозу преднизолона снижают по 5 мг каждые 2 нед. под контролем активности болезни. Лечение циклофосфаном продолжают и после достижения ремиссии - по крайней мере в течение 1 года, в дальнейшем каждые 2-3 мес. дозу цитостатика уменьшают на 25 мг. Главной проблемой при лечении циклофосфаном есть потребность подбирать дозу для поддержания количества лейкоцитов в крови не менее 4 • 10 9 /л. Для профилактики геморрагического цистита рекомендуют употреблять не менее 2,5-3 л жидкости в сутки. Считают, что глюкокортикоиды самостоятельного лечебного эффекта не имеют и не влияют на прогноз заболевания.
У больных с агрессивным, таким, угрожающего жизни течением болезни оправдано применение в течение нескольких первых дней высоких доз препаратов: циклофосфана - 3-5 мг на 1 кг массы тела в сутки , преднизолона - 2-15 мг на 1 кг массы тела в сутки.
В случае непереносимости циклофосфана и у больных без серьезных поражений внутренних органов можно назначать метотрексат, азатиоприн. В лечении гранулематоза Вегенера применяют также гепарин, циклоспорин А. Для поддержания ремиссии и как вспомогательный препарат на фоне базисной терапии циклофосфаном и преднизолоном используют ко-тримоксазол/тримето- прим при лечении которым, в частности, уменьшается количество инфекционных осложнений.
Прогноз при генерализованной форме гранулематоза Вегенера неутешительный: средняя продолжительность жизни нелеченных больных не превышает одного года. Причинами смерти чаще всего являются интеркуррентные инфекции, легочная и почечная недостаточность. При своевременно начатой терапии циклофосфаном и преднизолоном 5-летняя выживаемость может достигать 80%. Однако смертность больных остается высокой - она в 5 раз выше ожидаемой. Даже после достижения ремиссии в последующие годы рецидивы возникают примерно у половины больных. Дополнительную угрозу жизни служат и индуцированные циклофосфаном злокачественные опухоли, прежде всего рак мочевого пузыря.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.