Этиология
Гонорейный (гонококковый) артрит - специфическое инфекционное поражение суставов, которое возникает преимущественно у лиц молодого возраста в период диссеминации гонококковой инфекции и проникновение ее в сустав. Является одним из проявлений осложненной острой или хронической гонореи.
Возбудителем гонорейной инфекции является Neisseria gonorrhoeae. Заражение обычно происходит половым путем, возможен также бытовой путь заражения (через общую постель, предметы быта и т.д.). Виды гонококковой инфекции:
• генитальная (гонорея мочевых и половых органов)
• экстрагенитальная (гонорея прямой кишки, глаз, отофарингеальна, гонорейный стоматит)
• диссеминированная гонококковая инфекция (ДП) - у лиц с такой инфекцией может развиться гонококковый артрит.
ДП обнаруживают в 0,5-3% больных с гонококковой инфекцией, чаще у женщин, особенно в период беременности и во время менструации.
Особенности организма усиливают склонность к развитию ДП
• особенности сексуального поведения (беспорядочные половые отношения, проституция)
• особые условия, способствующие распространению возбудителя из шейки матки (например, изменение рН среды в период менструации)
• больные с врожденным или приобретенным дефицитом комплемента, особенно C 63g , склонны к развитию инфекций, вызванных нейсерия
• нарушение функции ретикулоэндотелиальной системы.
Патогенез. Латентный период от момента заражения до появления выделений из мочеиспускательного канала колеблется от 1 до 14 дней. Возбудители проникают в суставную полость гематогенным путем при развитии гонококковой сепсиса.
В большинстве случаев артрит появляется в течение 1-го месяца после начала острой гонореи, особенно в случае позднего распознавания ее и несвоевременного или неадекватного лечения, однако возможен он и при хронической гонорее, а также при бессимптомном или маломанифестными течения, что особенно характерно для женщин. У таких пациенток артрит обычно возникает во время менструации или на фоне беременности, когда повышается васкуляризация матки и изменяется рН влагалища, что способствует диссеминации гонококков. У мужчин, заболевших гонореей, гематогенная диссеминация возбудителя чаще происходит при инфицировании половых желез (предстательной железы и семенных пузырьков), откуда возбудитель может проникать в кровеносное русло, особенно в случае чрезмерного полового возбуждения, массажа предстательной железы и т.д..
Клиническая картина
Гонококковой поражения суставов начинается преимущественно с артралгии на фоне уретрита, сопровождающееся лихорадкой с ознобом, причем у женщин они могут быть первым признаком гонококковой инфекции. В последующие дни развивается моно-олигоартрит, чаще коленных и голеностопного сустава, реже локтевых и лучезапястного. Для гонококковой артрита характерны чрезвычайно резко выраженные артралгии и быстрое нарастание симптоматики острого артрита со значительным выпотом, покраснением кожных покровов и повышением местной температуры. Затем развиваются мигрувальни и преходящие отечность и гиперемия тканей в области сустава. Одновременно появляются кожный синдром и положительная гемокультура. Через несколько дней процесс локализуется в одном или нескольких суставах. На этой стадии возбудитель из крови обычно не высевается, но его обнаруживают в синовиальной жидкости.
Через сопутствующий теносиновит (тендовагинит) и, порой мучительную, артралгия рано возникают изгибающие болезненные контрактуры и выраженная атрофия мышц, которые перерастают вскоре в стойку контрактуру и дефигурации сустава через развитие фиброзных изменений в суставных и околосуставных тканях, в случае хронизации процесса выявляют костно-хрящевые деструкции и фиброзный анкилоз. При поражении голеностопного сустава тендовагинит, возникающий синергично, атрофия мышц стопы и голени, вовлечение в процесс заплесно-плюсневых суставов приводят к быстрому развитию плоскостопия (так называемая плоская гонорейная стопа). Реже гонококковый артрит развивается постепенно, создавая затруднения для диагностики. Результатом гонококковой артрита часто является остеоартроз.
При диссеминации гонококковой инфекции у 1/3-1/2 больных появляется узелковая или везикульозно-пустулезная сыпь. Элементы сыпи имеют красную основу, наполненные гнойным содержимым с некротическим центром, локализуются на спине, вокруг пораженных суставов и на дистальных отделах конечностей.
Гонококковый артрит, как и другие острые бактериальные артриты, довольно рано приводит к атрофии мышц, прилегающих к пораженному суставу и появления рентгенологических признаков выраженного околосуставной остеопороз. Если вовремя начать терапию, обычно наблюдают быстрый положительный эффект от лечения обычными дозами пенициллина: у большинства больных уже через 1-2 дня исчезает лихорадка и стихают явления артрита, а через 1-2 нед. Наступает полное выздоровление. При этом редко возникает необходимость в эвакуации гнойного выпота из полости сустава, так как экссудат не успевает накопиться.
На фоне гонококковой гнойного артрита время развивается асептическое негнойное воспаления других суставов. Считают, что в основе такого олиго-или полиартрита лежит иммунныйой синовит. Источником сенсибилизации при этом может быть как сам гнойный артрит, так и продукты распада бактерий, которые проникли в суставы в фазе массивной бактериемии, впоследствии утратили жизнеспособность и медленно элиминируют из суставных тканей. Предполагают также вероятность иммуно-комплексного генеза воспаления. Однако в части таких случаев все-таки не исключена бактериальная природа поражения синовиальной оболочки с развитием в ней вялой, преимущественно пролиферативной, воспалительной реакции.
Диагностика
Клинические особенности гонорейного артрита следующие:
• развития артрита предшествуют (за 2-4 суток) высокая температура тела с ознобом, мигрувальна артралгия
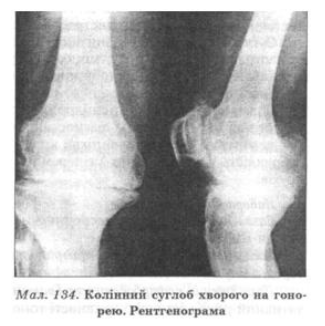
• артрит развивается в 1-2 суставах (моно-, олигоартрит), чаще повреждаются коленные (рис. 134) и надпьятково-берцовые, реже - локтевые и лучевой-зап "ясткови суставы
• артрит проявляется резкой болью, экссудативными явлениями, гиперемией и повышением температуры тела в области сустава
• характерный тендовагинит
• рано возникают контрактуры и значительная атрофия мышц, прилегающих к суставу, развивается дефигурация сустава и ограничение его функции
• развиваются "плоская гонорейная стопа" (поражение голеностопного сустава + тендовагинит + вовлечения в воспалительный процесс плюсневых и передплеснових суставов + атрофия мышц стопы и голени + вторичная плоскостопие )
• вероятность развития фиброзного анкилоза.
Общий анализ крови выявляет лейкоцитоз, увеличение СОЭ.
Биохимическое исследование, увеличение содержания в крови сиаловых кислот, фибрина, серомукоид, гаптоглобина.
В синовиальной жидкости значительно повышенное количество лейкоцитов (от 50 до 150 • 10 9 /л), преобладают нейтрофилы; в мазках синовиальной жидкости можно обнаружить гонококки.
Для достоверного диагноза гонококковой артрита необходимо выделение возбудителя из пораженного сустава или вокруг суставных тканей: тендопериостит, тендобурсит и др.. Однако обнаружить гонококки в синовиальном выпоте бактериоскопически и при посеве удается только в 1/4- 2/3 больных, причем результаты бывают положительными преимущественно в первые 7-10 дней от начала артрита - на поздних стадиях заболевания бактерии быстро погибают в накопленному гнойном экссудате. Диагностике острого бактериального артрита, который развился на фоне гонококковой септицемии, может способствовать выявлению возбудителя в крови и в элементах геморрагически-некротической кожной сыпи. Среди других лабораторных методов определенное диагностическое значение имеют серологическая реакция Борде-Жангу и внутрикожная проба гоновакциной. Однако реакция Борде-Жангу имеет вспомогательное значение, так как становится положительной через 2-4 нед., Тогда как артрит может развиться значительно раньше, кроме того, положительная реакция нередко сохраняется долго и свидетельствует о перенесенной в прошлом гонорею, а не о гонококковой этиологии артрита в данный момент.
Рентгенография пораженных суставов: расширение суставной щели (при наличии большого выпота) эпифизарный остеопороз (иногда резко выражен), при разрушении хряща расширение суставной щели изменяется ее сужением; возможные узурация суставных поверхностей и костный анкилоз; нередко как следствие гонорейного артрита формируется деформирующий остеоартроз.
Определенное диагностическое значение имеет характерный для гонококковой артрита быстрый положительный эффект от обычных терапевтических доз пенициллина, хотя в последние годы отмечают увеличение количества случаев выделения штаммов гонококков, устойчивых к нему.
Редко наблюдают пузыри с геморрагическим содержимым, достигающие 2-3 мм в диаметре, чаще - папулы и пустулы, иногда с геморрагическим или некротическим центром, окруженные фиолетовым венчиком. Сыпь держится 4-5 дней. После нее может остаться неустойчивая пигментация. Высыпания обычно не вызывают у пациентов болезненных ощущений.
Среди редких проявлений ДП описаны гепатит, миоперикардит, менингит, пневмония, респираторный дистрессиндром у взрослых, остеомиелит.
Суставной синдром при гонорее может протекать по типу мигрувальнои полиартралгии, тендовагинита, моноартрита, реже - полиартрита. При этом преимущественно поражаются суставы кистей, лучевой-запястье, надпьятково-берцовые, коленные суставы.
Выраженность болевого синдрома часто не соответствует результатам объективного осмотра. Важным диагностическим признаком является тендовагинит, который поражает преимущественно сухожильные влагалища кистей и стоп, вызывая асимметричную отечность мягких тканей с гиперемией кожи, болезненностью при пальпации и движений.
Лабораторные методы
Общий анализ крови: неспецифические изменения в виде лейкоцитоза и увеличение СОЭ.
Общий анализ синовиальной жидкости: лейкоцитоз от 34 до 68 • 10 9 /л, в среднем 50 • 10 9 /л.
Исследование окрашенных по Граму мазков из синовиальной жидкости дает положительный результат относительно наличия гонококков менее чем в 25% случаев.
Бактериологические методы значительно эффективнее в диагностике гонококковой инфекции. Для выделения возбудителя из участок, загрязненных микрофлорой (мочевые и половые пути, глотка, прямая кишка), всего подходит среда Тайера-Мартина. Стерильный материал (кровь, синовиальную жидкость) высевают на шоколадный агар. Среды всегда должны быть подогреты до температуры тела. Проводить посев лучше непосредственно у постели больного.
Диагноз гонорейного артрита считается вероятным в следующих случаях: 1) при обнаружении гонококков в мазках и посевах синовиальной жидкости; 2) в случае появления после нового полового контакта лихорадки с ознобом (гонококковый сепсис) , типовой кожной сыпи и артрита (чаще гонит) вероятным - в случае выявления гонококков только в мочевых и половых органах и быстрого (в течение 1-3 дней) эффекта от пенициллинотерапии.
Диагноз гонорейного артрита не представляет трудностей при наличии описанной клинической симптоматики и в случае обнаружения гонококков в крови, синовиальной жидкости или в месте пустулезного элемента на коже. Важное значение имеет выявление гонококков в мочевых и половых органах. Вероятность обнаружения гонококков увеличивается, если материал для посева берут не только из уретры или шейки матки, но и прямой кишки и глотки и применяют специальную среду с пониженным содержанием кислорода.
Дифференциальную диагностику проводят с гнойным артритом, болезнью Рейтера. Учитывая что в последнее время нередко наблюдают сочетание различных урогенитальных инфекций (гонококковой, хламидиознои) с вирусом иммунодефицита человека (ВИЧ), больные обязательно должны быть обследованы на ВИЧ-инфекцию.
Лечение
Основу лечения гонококковой артрита составляет антибиотико-терапия. Назначают цефтриаксон по 1-2 г в сутки внутримышечно или внутривенно до купирования симптомов заболевания, затем переходят на пероральный употребления цефуроксима по 500 мг 2 раза в сутки или амоксициллина клавуланата по 500 мг 3 раза в сутки в течение 7 дней. Для контроля нужно аспирировать содержание сустава, пока количество лейкоцитов в синовиальной жидкости не нормализуется.
Кроме антибиотиков назначают нестероидные противовоспалительные средства (индометацин 150 мг в сутки, диклофенак 100-150 мг в сутки и др..).
Прогноз. В случае своевременного начала терапии прогноз благоприятный. При отсутствии лечения достаточно быстро наступает деструкция суставных поверхностей, развивается анкилоз, периартикулярных флегмона или остеомиелит. Деструкция хряща и разрушение суставных поверхностей рентгенологически выявляют уже через 1-2 нед. от начала артрита.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.