Эпидемиология и этиология
Гигантоклеточный артерит - гранулематозный артерит с наличием гигантских многоядерных клеток, поражает преимущественно экстракраниальные ветви сонной артерии с закономерным привлечением височных артерий (височный артерит). Болезнь начинается в возрасте 50 лет и часто сочетается с ревматическим полимиалгия.
На гигантоклеточный артерит страдают почти исключительно представители европеоидной расы, чаще - в Северной Европе и Америке. В популяции людей старше 50 лет заболеваемость колеблется от 0,5 до 23 случаев на 100 тыс., причем этот показатель растет в старших возрастных группах. Так, в возрасте свыше 80 лет частота развития болезни в 10 раз выше по сравнению с возрастной группой 50-60 лет. Женщины болеют в 3 раза чаще, чем мужчины.
Вероятной является триггерная роль инфекции, не исключено значение возрастных и гормональных изменений. О роли наследственных факторов свидетельствуют значительно повышен (в 10 раз) риск развития Гигантоклеточный артериту в родных братьев и сестер больного, в 2 раза выше, чем в популяции, частота носительства HLA-DR4. Общим иммуногенетические маркеры Гигантоклеточный артериту и ревматической полимиалгии является аллель HLA-DRB1 * 04, которую обнаруживают в 60% таких больных.
Патогенез
Считают, что аллель HLA-DRB1 * 04 представляет гипотетический антиген CD4 + Thl-лимфоцитам, которые вместе с макрофагами определяют развитие воспаления при гигантоклеточному артерити. Инфильтрация сосудистой стенки происходит со стороны vasa vasorum и адвентиции. Лимфоцитами Th1-субпопуляции избыточно вырабатывается у-интерферон, который стимулирует макрофаги к образованию гигантских клеток. Указанный в-интерферонзалежний механизм обнаруживают лишь при гигантоклеточному артерити, но не при ревматической полимиалгии. Активизированы лимфоциты и макрофаги путем выработки цитокинов ИЛ-1, ИЛ-2, ИЛ-6, факторов роста привлекают другие клетки к формированию воспалительных гранулем в стенке сосуда.
Патоморфология . Для Гигантоклеточный артериту характерные сегментарный характер поражения сосудов, лимфоидная инфильтрация всех слоев стенки артерии с преимущественным поражением внутренней части мышечной оболочки. Кроме лимфоцитов в состав гранулем входят также макрофаги, плазмоциты, гигантские многоядерные клетки. Наблюдают фрагментации внутренней эластичной мембраны, некроз непосмугованих мышечных клеток, утолщение и фиброз интимы с сужением просвета сосуда, нередко отмечают пристеночный тромбоз. Проявляют также внутри-и внеклеточные депозиты иммуноглобулинов и комплемента. На поздних стадиях и у леченных больных преобладают явления фиброза интимы и средней оболочки артерий с незначительной клеточной реакцией или без нее. Описанные изменения находят в биоптатах височных артерий, они могут быть обнаружены также в аорте и ее крупных ветвях. Внутришньоорганних артерии гигантоклеточному артерити обычно интактные. Ученые считают, что воспаление начинается вокруг внутренней эластичной мембраны, поэтому сосуды, которые ее не имеют (например, внутричерепные, артерии мелкого калибра), не вовлекаются в патологический процесс.
Классификация (табл. 83).
Клиническая картина
Среди клинических проявлений Гигантоклеточный артериту выделяют неспецифический синдром системного воспаления; краниальный синдром, обусловленный поражением артерий черепа и глаз, синдром ревматической полимиалгии; симптомы, обусловленные поражением аорты и других экстракраниальных сосудов.
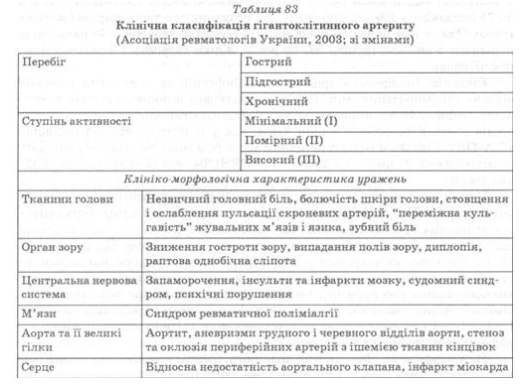
Начало заболевания может быть острым, тогда больной может указать день или даже час появления первых признаков, или постепенным. Практически у всех больных в дебюте наблюдают признаки синдрома системного воспаления: субфебрилитет или фебрильная лихорадка, потливость, похудание, слабость, быстрая утомляемость, снижение аппетита, возможны артралгии или миалгии.
Наиболее специфичным является краниальный синдром. Больные отмечают появление необычного устойчивого головной боли в височной, теменной или лобной области с одной или обеих сторон. Боль может быть жгучим, сопровождаться гиперестезией кожи головы, плохо снимается анальгетиками. Характерны жалобы на дискомфорт в тканях головы ночью - от давления подушки. При осмотре выявляют набухание, утолщение, болезненность, ослабление пульсации височных артерий, болезненность при пальпации кожи головы. Редко бывают покраснение кожи над височными артериями, некрозы кожи волосистой части головы. При поражении верхнечелюстной и языковой артерий наблюдают "перемежающейся хромотой" жевательных мышц и языка во время еды и разговора, боль в языке, зубную боль. Возможна даже гангрена языка. Следствием вовлечения наружной сонной артерии могут быть отек лица, боль в полости рта и глотке, нарушение глотания и слуха.
В 25-50% больных в процесс вовлекаются артерии, питающих глаза и глазные мышцы. Вследствие этого возникают боли в глазных яблоках, диплопия, преходящие нарушения зрения, цветные вспышки перед глазами, светобоязнь. Возможны другие поражения органа зрения (ирит, конъюнктивит, склерит, хориоретинит). Характерным для Гигантоклеточный артериту является внезапное развитие односторонней необратимой слепоты (у 10-15% больных), обусловлен вКлюзия задних цилиарных артерий, реже - центральной артерии сетчатки.
Ревматическая полимиалгия проявляется симметричным болью и скованностью в проксимальных группах мышц - шеи, плечевого и тазового пояса, бедер. Она развивается почти у половины больных, страдающих гигантоклеточных артерит, но может быть самостоятельным заболеванием. Среди всех больных с ревматической полимиалгией височный артерит бывает в 10-15%. Важными чертами ревматической полимиалгии является развитие в возрасте свыше 60 лет, отсутствие мышечной слабости, закономерно высокие величины СОЭ (более 50 мм /ч), выраженный и быстрый эффект от глкжокортикоидив даже в невысоких дозах. Синдром ревматической полимиалгии может предшествовать развитию симптомов Гигантоклеточный артерит, возникать одновременно с ними или через определенный промежуток времени.
При гигантоклеточном артерит могут быть симптомы, связанные с поражением аорты и других экстракраниальных сосудов. Клинически признаки поражения аорты и ее ветвей (синдром дуги аорты, аортит, аортальная регургитация, аневризма аорты, инфаркт миокарда, ишемия конечностей или органов брюшной полости) обнаруживают лишь у 10% больных, хотя на аутопсии воспаление стенки аорты диагностируют значительно чаще. Поражение позвоночных и внутренних сонных артерий может обусловить появление нейроотологичних расстройств (головокружение, нарушение слуха), судорожного синдрома, острых нарушений мозгового кровообращения.
Периферийная невропатия, артрит, миокардит не характерны для Гигантоклеточный артерит, хотя могут наблюдаться у отдельных больных.
Лабораторные данные . Практически у всех больных обнаруживают выраженное увеличение СОЭ, а также СРП и других острофазовых белков. Следует заметить, что среди всех системных васкулитов именно при гигантоклеточном артерит регистрируют наибольшие величины СОЭ - до 80-100 мм /ч и выше - по методике Вестергрен. Лишь в единичных случаях - обычно у мужчин или у лиц, к развитию Гигантоклеточный артерит употребляли глюкокортикоиды по другим причинам - могут быть низкие величины этого показателя. У таких пациентов информативным остается повышение концентрации СРП. Развиваются также анемия и тромбоцитоз. У 25% больных повышается активность аминотрансфераз и щелочной фосфатазы.
Для морфологического подтверждения диагноза проводят биопсию наиболее пораженного участка височной артерии. В биопсийному материале находят воспалительные гранулемы локализуются во внутренних слоях мышечной оболочки, окружая разрушенную внутреннюю эластичную мембрану. Часто обнаруживают гигантские многоядерные клетки. При наличии клинических данных, свидетельствующих о поражении экстракраниальных артерий, выполняют ангиографию. Ее результаты могут быть аналогичными тем, которые обнаруживают при неспецифическом аорто-артерит.
Диагностика
Предполагать вероятность развития Гигантоклеточный артерит следует у пациента старше 50 лет, если у него появились необычный головная боль, "перемежающаяся хромота" жевательных мышц, нарушение зрения, лихорадка или ревматическая полимиалгия. Этот диагноз следует иметь в виду также в отношении всех лиц пожилого возраста в случае внезапного развития слепоты на один глаз. Во всех этих случаях нужно провести тщательную пальпацию височных артерий, а также аускультацию сонных и подключичных артерий. Практически обязательными лабораторными отклонениями являются высокие значения СОЭ и СРП. При сомнительных клинико-лабораторных данных проводят биопсию височной артерии (табл. 84).
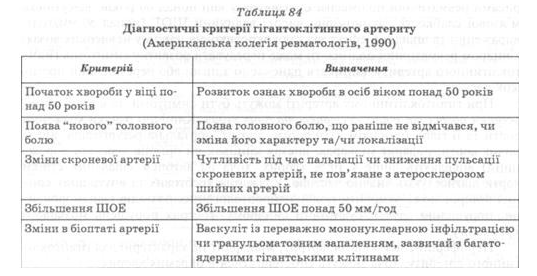
Данные биопсии височных артерий не являются решающими при установлении диагноза у больных без клинических признаков поражения височных артерий и "перемежающейся хромоты" жевательных мышц гистологические изменения, присущие гигантоклеточном артерит, могут быть отсутствовать.
Дифференциальная диагностика . Если заболевание дебютирует неспецифическим воспалительным синдромом, прежде исключают паранеопластические синдромы и острые инфекции, в том числе сепсис. В случае сочетания воспалительного синдрома с неврологическими нарушениями проводят дифференциальный диагноз с болезнью Такаясу, узелковый полиартеритом. В случае доминирования симптомов ревматической полимиалгии может потребоваться дифференциации полимиозитом, другими системными заболеваниями соединительной ткани, в частности системной красной волчанкой. В отличие от полимиозиты при ревматической полимиалгии форуме слабости мышц, не повышается сывороточный уровень КФК. При гигантоклеточном артерит не проявляют в крови АНФ и АНЦА-В дифференциальной диагностике с другими причинами головной боли, гиперестезии кожи головы, глазных симптомов важное значение имеют типичные для болезни Хортона очень высокие значения СОЭ.
Течение и осложнения . Основными вариантами течения Гигантоклеточный артерит является острый и подострый. Острое течение характеризуется внезапным началом болезни с развитием в течение первых недель сосудистой симптоматики или осложнений. При подостром течении определенное время может доминировать неспецифический воспалительный синдром или ревматическая полимиалгия, и только на 2-4-м месяце появляются сосудистые симптомы. О хроническом течение отмечается в случаях, коли заболевание рецидивирует или в течение нескольких месяцев лечения не удается взять под контроль ход патологического процесса. Первоначально хроническое течение практически не встречается. Степень активности определяют с учетом выраженности клинических и лабораторных признаков общевоспалительных синдрома. В дебюте заболевания у подавляющего большинства больных диагностируют III степень активности, реже - II. Минимальный (и) степень активности устанавливают, когда у больного, продолжает лечение, достигнута стойкого клинического улучшения и отсутствуют значительные изменения лабораторных показателей.
Несмотря на выраженность признаков системного воспаления и остроту дебюта болезни, при условии своевременного установления диагноза и начала лечения течение Гигантоклеточный артерит целом благоприятный. Обострение и рецидивы болезни наблюдают редко. Самыми серьезными осложнениями являются потеря зрения, острые нарушения мозгового кровообращения, редко - аневризмы аорты и сонных артерий.
Лечение и прогноз
Лечение основывается на применении глюкокортикоьидив в высоких дозах - преднизолон 60 мг в сутки перорально. При наличии острой офтальмологической или неврологической симптоматики доза преднизолона должна составлять 80-100 мг проводят пульс-терапию метил преднизолоном. Клинические признаки воспалительного синдрома и ревматическая полимиалгия купируются глюкокортикоидами достаточно быстро - в среднем в течение 3 дней. Если этого не происходит, следует убедиться в правильности диагноза. Для уменьшения очаговой симптоматики (головная боль, болезненность кожи головы, "перемежающейся хромотой" жевательных мышц) требуется более длительный период лечения. Дозу глюкокортикоидов начинают постепенно уменьшать (на 10% суточной дозы еженедельно) через 1 мес. после исчезновения объективных клинических и лабораторных проявлений воспалительного процесса, что позволяет избежать ранних рецидивов васкулита. Преднизолон в поддерживающей дозе - 5-7,5 мг в сутки - употребляют как минимум 1,5-2 года. Учитывая возраст больных, в настоящее время обязательно назначают препараты кальция и витамин D 3 - самостоятельно или в комбинации с другими антиостеопоротичних средствами.
Если не удается достичь полной ремиссии или снизить дозу преднизолона хотя бы до 10-15 мг в сутки (что случается довольно редко), рекомендуется применять метотрексат или другие цитостатические иммунодепрессанты.
Прогноз при гигантоклеточном артерит целом благоприятный. Адекватная терапия глюкокортикоидами позволяет предотвратить развитие таких серьезных осложнений, как слепота, инсульт. Риск смерти повышен лишь в первые месяцы заболевания, когда больной может погибнуть от острого нарушения мозгового кровообращения, инфаркта миокарда, расслоение или разрыв аневризмы аорты, сонных артерий. После 4 мес. от начала лечения смертность больных составляет показателей, характерных для соответствующей возрастной группы.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.