Этиология и патогенез
Дискинезия (дисфункция) желчных путей - это несогласованное, несвоевременное, недостаточное или чрезмерное сокращение желчного пузыря и (или) желчных протоков или их сфинктеров в сочетании с нарушением тонуса, что может сопровождаться нарушением выделения желчи.
В основе дисфункции внепеченочных желчных путей лежит нарушение взаимодействия систем, которые координируют последовательность сокращения и расслабления желчного пузыря и системы мышц-замыкателей.
Дискинезия может возникать при отсутствии органических изменений со стороны желчного пузыря, желчных протоков, а также других органических заболеваний. В таких случаях ее следует считать самостоятельным заболеванием (первичная дискинезия желчных путей), которое может приводить к развитию воспалительного процесса и образованию камней в желчном пузыре. Если дискинезия возникает на фоне органических заболеваний желчных путей или других органов, ее рассматривают как вторичную.
Распространенность. Из-за сложности дифференциальной диагностики определить частоту первичной дискинезии желчных путей достаточно трудно. По данным разных авторов, она составляет 12,5-25% всех заболеваний желчевыделительной системы. Чаще болеют женщины молодого возраста, астенической конституции, в которых нередко наблюдают связь дискинезии с менструальным циклом. При этом признаки дискинезии появляются за 1-4 дня до начала менструации, часто вместе с другими проявлениями предменструального синдрома. В климактерический период частота дискинезии увеличивается.
Возникновение первичной дискинезии желчных путей вызывается нарушением функции центральной и вегетативной нервной системы (неврозы, гипоталамические расстройства, дистония вегетативной нервной системы), эндокринными расстройствами (недостаточное продуцирование тироидину, кортикостероидов, половых гормонов). Время этому способствуют генетически обусловленная слабость мышц желчного пузыря, нарушение равновесия между производством гормонов, регулирующих его сократительную функцию.
Длительная первичная дискинезия желчных путей может вызвать застой желчи в желчном пузыре, нарушает ее коллоидную стабильность и приводит к развитию воспалительного процесса и образования камней.
Большое значение в развитии дискинезии желчных путей имеют висцеро-висцеральные рефлексы. Рефлекторные нарушения моторной функции желчного пузыря и желчных протоков могут возникать при язвенной болезни, дуодените, гастрите, панкреатите, воспалительных процессах в органах малого таза, болезнях позвоночника. Так, воспалительный процесс в слизистой оболочке двенадцатиперстной кишки, ее гипертрофия или атрофия приводят к нарушениям секреции панкреозимин-холецистокинина, который играет главную роль в регуляции моторики желчных путей.
Вторичная дискинезия желчных путей часто развивается у больных хроническим холециститом без камня и желчнокаменной болезни. Развитие и прогрессирование дискинезии желчных путей тесно связаны с состоянием надсегментарного вегетативного аппарата лимбико-ретикулярной системы, которая обеспечивает иннервацию вегетативных, эмоциональных и физических функций организма. Функциональная неполноценность этих образований отмечается при дистонии вегетативной нервной системы, которая определяется почти у половины больных с дискинезией желчных путей и характеризуется преобладанием тонуса симпатической нервной системы, что ведет к повышению тонуса мышцы - замыкателя печеночно-поджелудочной ампулы (сфинктера Одди) и уменьшение сократимости желчного пузыря.
Определенное значение в возникновении дискинезии желчных путей имеет наследственность, наличие пренатальной патологии, в частности поздний гестоз беременности у матери.
Функциональные нарушения желчевыделительной системы на фоне наследственной предрасположенности могут вызывать различные провокационные факторы (отрицательные эмоции, нарушение диеты, режима питания, курение, злоупотребление алкоголем и т.д.).
В случае длительного течения дискинезии постепенно развивается повреждение рецепторного аппарата нервных клеток и их тел, а позже происходят морфологические изменения слизистой оболочки желчного пузыря по типу асептического воспаления. Таким образом, первичную дискинезию можно рассматривать как пе-редстадию холецистита без камня.
Длительная гипомоторная дискинезия желчного пузыря и спазм сфинктера Одци могут вызвать застой желчи в желчном пузыре, нарушает ее коллоидную стабильность и способствует развитию воспалительного процесса и камней.
Классификация
МКБ-10:
К82.8 Дискинезии желчного пузыря и пузырного протока.
К83.4 Спазм сфинктера Одци.
С учетом основных положений Международной классификации функциональных заболеваний органов пищеварения, где билиарные дискинезии представлены в разделе Е дисфункцией желчного пузыря и спазмом сфинктера Одди, А.П. Пе-Лещук и соавторами (1995) рекомендуется для практического использования рабочая классификация билиарных дискинезий.
Рабочая классификация билиарных дискинезий
1. По етиопатогенетическими признакам:
1) первичная
2) вторичная.
2. По тонусу желчного пузыря:
1) гепотония
2) гипертония.
3. По моторно-эвакуаторной функцией желчного пузыря:
1) гипокинезия
2) гиперкинезия.
4. По тонусу сфинктера Одди:
1) гипотония (недостаточность)
2) гипертония.
5. Сочетание разновидностей дискинезии желчных путей:
а) гипотония и гипокинезия желчного пузыря и недостаточность сфинктера Одци
б) гипертония и гиперкинезия желчного пузыря и гипертония или (редко) гипотония сфинктера Одци.
Примечание. Гипотония желчного пузыря часто сочетается с его гипокинез, а гипертония - с гиперкинезом.
Клиническая картина
Независимо от формы дискинезии среди больных преобладают молодые женщины (до 30 лет) астенической конституции и пониженного питания.
В анамнезе - стрессовые обстоятельства, эмоциональное напряжение, астено-вегетативные нарушения (раздражительность, непостоянная субфебрильная температура, потливость и т.д.), нарушения менструального цикла. Часто обнаруживают симптомы функциональной желудочной и кишечной диспепсии (тошнота, рвота, отрыжка, изжога, метеоризм, урчание и др.)..
При гипотонической и гипокинетической дискинезии желчного пузыря пациенты часто жалуются на тупую, ноющую боль в области правого подреберья, которому свойственна четкая иррадиация. После еды он иногда усиливается. Нередки также жалобы на плохой аппетит, горечь во рту, вздутие живота. При пальпации - незначительная болезненность в зоне желчного пузыря.
Чаще наблюдается у лиц с преобладанием тонуса симпатической части вегетативной нервной системы. Этому способствует выделение антихолецистокинину, чрезмерное количество которого значительно снижает образование холецистокинина в двенадцатиперстной кишке, что в свою очередь еще больше замедляет функцию движения желчного пузыря.
У больных с гипертонией и гиперкинезия желчного пузыря периодически возникающую боль в правом подреберье, нередко он носит характер колик, иррадиируют в правую лопатку, плечо, а иногда и в область сердца. Боль чаще возникает внезапно, повторяется несколько раз в сутки, иногда сопровождается тошнотой, рвотой, нарушением функции кишечника. Нередко у таких больных возникают вазомоторный и нейровегетативный синдромы: приливы крови, потливость, тахикардия, гипотония, онемение конечностей, чувство страха, слабость, головная боль.
Возникновение приступа боли в правом подреберье обусловлено не только погрешностями в еде, но и психоэмоциональным напряжением. Многие больные отмечают повышенную раздражительность, нарушение сна, ощущение боли в области сердца, сердцебиение. Болевой синдром при гиперкинетической форме дискинезии является следствием внезапного повышения давления в желчном пузыре, который сокращается также при спазме сфинктера Люткенса или Одди. Гипертония сфинктера Одди редко бывает изолированной, чаще она сочетается с другими видами дискинезии желчных путей. В частности, она может сопровождаться гипотонией общего желчного протока и желчного пузыря. Спазм сфинктера Одди может быть обусловлено органическими изменениями (стенозивний папиллит, камень в общей желчном протоке, рак большого сосочка двенадцатиперстной кишки), в этом случае характер его устойчивое.
Если же гипертония сфинктера Одди является первичной (функциональной), она обычно носит непостоянный характер.
При осмотре больных кожа не изменена; подкожный жировой слой выражен незначительно, нередко увеличен. Пальпаторно иногда отмечается болезненность в зоне проекции желчного пузыря. Могут быть положительные симптомы Василенко, Кера, Мерфи. Зоны кожной гиперестезии Захарьина-Геда у большинства больных отсутствуют.
При пальпации живота вне периода обострения отмечается незначительная болезненность в области желчного пузыря и в подложечной области. Болевые точки, характерные для хронического холецистита, выражены нерезко или отсутствуют. Возможны функциональные изменения других органов пищеварения (пилороспазм, гипокинезия желудка, дуоденостаз, гипо-и гиперкинезия толстой кишки), сердечно-сосудистой и эндокринной систем. В межприступный период иногда сохраняется чувство тяжести или давления в правом подреберье. Боль усиливается после острых, холодных блюд, при сотрясении тела, в период менструации.
гипотонический-гиперкинетическую форму дискинезии желчных путей (сочетание гипотонии желчного пузыря и спазма сфинктера Одди) достаточно часто диагностируют в случае повышенного тонуса парасимпатического отдела вегетативной нервной системы и высокого кислотообразования в желудке: 1) конституционная ва-готомия, 2) неязвенная диспепсия, 3) острый В - хронический первичный гастродуоденит (предъязвенное состояние) 4) пептическая язва, 5) хронический рецидивирующий панкреатит, 6) черепно-мозговая травма.
Все выше заболевания характеризуются наличием спазма сфинктера Одди, что ведет к застою желчи в желчном пузыре, а со временем - и к дилатации последнего.
Клинические проявления гипотонически-гиперкинетической дискинезии имеют определенные особенности: больные жалуются на тяжесть и тянущая боль в правом подреберье, сухость во рту, запоры (чаще "овечий" кал), изменчивость настр?? Ю, раздражительность, утомляемость. При осмотре определяют фестончатыми язык (отпечатки зубов), что свидетельствует о застое желчи в желчном пузыре. При пальпации часто отмечают чувствительность в зоне Шоффара (положительный симптом Захарьина), положительный симптом Мюсси-Георгиевского и френикус-симптом, иногда удается прощупать увеличенный желчный пузырь. При пальпации кишечника определяются спазмированные, умеренно болезненные отрезки толстой кишки и тугое заполнения калом сигмовидной кишки.
Больные с гипотонически-гиперкинетической форме дискинезии желчных путей очень трудно поддаются дуоденальном зондированию, поскольку в них часто не расслабляется сфинктер Одди. их нужно тщательно готовить: за сутки до исследования и непосредственно перед дуоденальным зондированием больным назначают спазмолитические препараты (бускопан, гастроцепин).
В случае несвоевременного лечения гипотонически-гиперкинетической дискинезии желчных путей быстро развивается хронический холецистит, а в дальнейшем - острый или хронический рецидивирующий панкреатит.
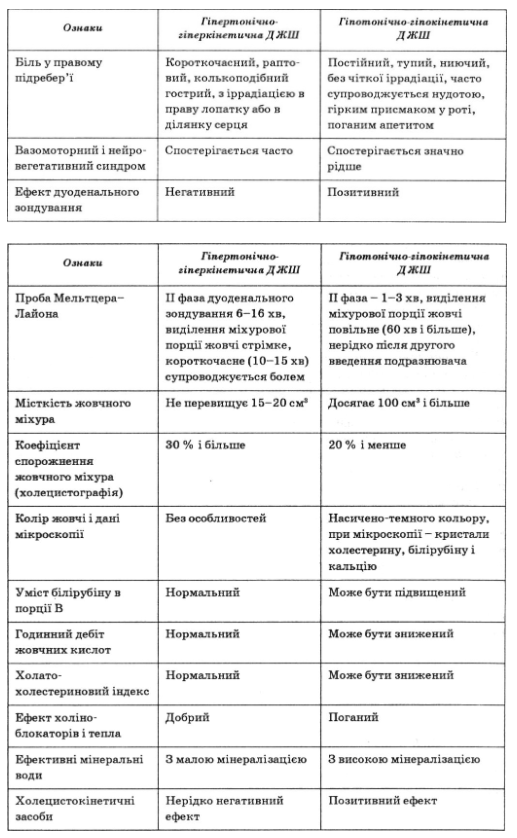
Диагностические различия основных форм дискинезии желчных путей представлены в табл. 47.
Таблица 47
Диагностические различия основных форм дискинезии желчных путей
Лабораторные и инструментальные методы исследования
Багатомоментне дуоденальное зондирование. При гипотонически-гипокинетической дискинезии желчного пузыря выделяется большое количество (более 70 мл) желчи В (пузырной желчи), время ее выделения удлиняется до 60 мин и более, нередко наблюдается положительный повторный пузырный рефлекс. При зонда ния и особенно после него боль в области правого подреберья уменьшается. У больных с гипертонично-гиперкинетической дисфункцией желчного пузыря количество желчи В и объем желчного пузыря уменьшен. Выделение желчи В бурное, сопровождается болью, тошнотой, а иногда даже рвотой. После зондирования не только не наблюдается облегчение, а наоборот, боль в правом подреберье усиливается. Основными признаками гипертонии сфинктера Одди является удлинение 2-й фазы ("закрытого" сфинктера Одди), которая превышает 6 мин; прерывистое, медленное выделение желчи в "холедохус-фазу" (фазу общего желчного протока) и "фазу А"; возникновения в этот период сильного спазматического боли в правом подреберье. Для гипотонии сфинктера Одди, которая встречается относительно редко, характерно сокращение фазы "закрытого сфинктера Одди" (менее 3 мин). Дуоденальное зондирование иногда дополняют рентгенологическим исследованием - Холеграфия, которая позволяет определить объем желчного пузыря и его моторную активность.
Дискинезия желчного пузыря и желчных протоков может сопровождаться нарушением концентрационной функции пузыря, что затрудняет разграничение желчи А (дуоденальной желчи) от желчи В (пузырной желчи). В таких случаях целесообразно использование хроматического дуоденального зондирования с метиленовым синим (принятый накануне метиленовый синий превращается в печени в бесцветную соединение, которое выделяется с желчью, не изменяя ее окраски). В желчном пузыре происходит окисление метиленового синего и восстановления первоначальной окраски, что позволяет отграничить желчь В, окрашенную в темно-синий цвет, от желчи А и желчи С (печеночной желчи), имеющие обычное окраску.
холецистография. При гипотонически-гипокинетической дискинезии объем желчного пузыря значительно превышает норму, коэффициент опорожнения меньше 20%. При гипертонично-гиперкинетической дискинезии отмечается быстрое опорожнение желчного пузыря после пробного завтрака Бойден.
Ультразвуковой мониторинг обнаруживает увеличение латентного периода и ослабление эвакуаторной "способности" при гипотонически-гипокинетической дискинезии желчного пузыря и быстрое опорожнение его в случае гипертонично-гиперкинетической дисфункции: расширение общего желчного протока К 10-14 мм свидетельствует о гипотоническую дискинезию сфинктера Одди, тогда как ширина более 14 мм указывает на наличие органического препятствия оттоку желчи, что диктует необходимость проведения эндоскопической ретроградной панкреатохолангиографии.
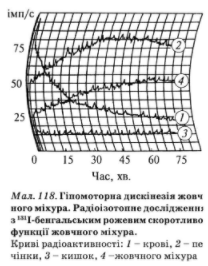
Для оценки функциональной активности желчного пузыря используют также радиоизотопное исследование (рис. 118).
В общем анализе крови и при биохимическом ее исследовании в случае первичной дискинезии желчных путей признаки воспалительного процесса отсутствуют; не определяются они и во время исследования дуоденального содержимого.
При рентгенологическом исследовании признаками функциональной дискинезии желчных путей являются: хорошо контрастована тень желчного пузыря без изменений величины, формы и положения, лабильность названных признаков при изменении положения тела, ускорение или замедление темпа опорожнение желчного пузыря и желчных протоков.
Критерии диагностики дисфункции желчного пузыря:
1. Повторяющиеся эпизоды умеренной и выраженной боли, локализованного в на?? Брюшной области или правом подреберье, которые длятся 20 мин и более, в течение 3 мес и дольше. Кроме того, боль может сочетаться с одним или несколькими признаками, которые перечислены ниже:
1) тошнота, рвота
2) иррадиация боли в спину или правую лопатку
3) возникновение боли после еды
4) возникновение боли в ночное время.
2. Нарушения функции желчного пузыря.
3. Отсутствие структурных нарушений, которые могут объяснить эти симптомы.
Диагностические критерии дисфункции сфинктера Одди
Выделяют три типа билиарной и один тип панкреатической дисфункции.
Билиарная дисфункция сфинктера Одди I типа. Приступ боли билиарного типа в сочетании с тремя признаками:
- повышение ACT и (или) ЛФ в два раза и более при двукратных исследованиях
- задержание оттока желчи более 45 мин
- расширение общего желчного протока более 12 мм.
Билиарная дисфункция сфинктера Одди II типа. Приступ боли билиарного типа в сочетании с одной или двумя признаками из тех, которые приведены ниже:
- повышение ACT и (или) ЛФ в два раза и более при двукратных исследованиях
- задержание оттока желчи более 45 мин
- расширение общего желчного протока более 12 мм.
Билиарная дисфункция сфинктера Одди III типа. Только приступ боли билиарного типа. Панкреатический тип дисфункции сфинктера Одди может быть представлен картиной панкреатита с острой болью в подложечной области и левом подреберье; опоясывающего характера, с иррадиацией под левую лопатку; сопровождается повышением содержания липазы и амилазы в сыворотке крови.
Дифференциальная диагностика . Первичную дискинезию желчных путей следует отделять от аномалии "сифона" желчного пузыря и латентных форм хронического холецистита без камня. При аномалиях "сифона" наблюдаются острые углы между шейкой желчного пузыря, его воронкой и пузырного протока, спиральные клапаны в них, обусловливающие их извилистость в виде штопора и сужения. У больных сифонопатию могут возникать приступы боли, напоминающие печеночную колику, но при рентгенологическом и ультразвуковом исследовании камней не проявляют, наблюдают лишь чрезмерно выраженную кривизну "сифона", шаровидный желчный пузырь, как и при атонической дискинезии, недостаточно опорожняется после пробного завтрака Бойден. Воспалительный процесс, который локализуется в шейке желчного пузыря, пузырной или общей желчном протоке, ампуле большого сосочка двенадцатиперстной кишки, также очень трудно разграничить с дискинезией желчных путей.
У пациентов с холециститом без камня и холангитом выявляют увеличение количества "круглых" клеток желчных путей (в норме в желчи порции В она равна 100-160 в объеме желчи за 1 мин , а в желчи порции С - 100-200), большое количество слизи с большим содержанием лейкоцитов, кристаллов холестерина, билирубината кальция, уменьшение количества желчных кислот и величины холато-холестеринового коэффициента (в норме она равна 13), определенных по порцией желчи В. Кроме того, информативными являются определение СОЭ, С-реактивного протеина, концентрации сиаловых кислот в крови, гипер-а-2-глобул-Неми, повышение температуры тела, лейкоцитоза (эти симптомы обнаруживают лишь при обострении воспалительного процесса).
При хроническом холецистите боль в правом подреберье может длиться недели и месяцы, часто носит постоянный характер. Острая боль может беспокоить часы или минуты, иррадиировать под лопатку дело, сопровождаться ознобом, тошнотой, горечью во рту, рвотой, иногда поносом.
Для хронического дуоденита свойственно нарушение моторной функции двенадцатиперстной кишки и рельефа ее слизистой оболочки. Рентгенологически часто наблюдают раздраженную ампулу, ускоренное продвижение контрастной массы по двенадцатиперстной кишке, которое сочетается с задержанием ее перед спастических сокращений участками, которые чередуются с атоническими. Эндоскопическое исследование с прицельной биопсией также позволяет отличить функциональные нарушения двенадцатиперстной кишки от воспалительных изменений.
Диагностика хронического панкреатита базируется на определении характера боли, данных рентгенологических и ультразвуковых исследований, показателях внешней секреции поджелудочной железы, определении активности амилазы в крови и моче и других ферментов, результатах копрологическом исследований.
Лечение
Общие принципы лечения при дискинезиях желчных путей заключаются в улучшении нейрогуморальных регуляторных механизмов желчевыделения, устранении дистонии вегетативной нервной системы и патологических рефлексов на мышцы желчного пузыря, желчных протоков и сфинктеров, устранении и лечении невротических и диенцефальних расстройств, борьбе с инфекцией, заболеваниями пищеварительной системы, гормональными расстройствами.
Для уменьшения невротических и диэнцефальных расстройств следует создать благоприятные условия труда и быта, устранить конфликтные ситуации. Для нормализации функционального состояния центральной нервной системы показано назначение в зависимости от ситуации, седативных или тонизирующие средств.
Приявлениях кардиалгии целесообразно применять валокордин, корвалол или кардиован по 10-15 капель 2-3 раза в день в промежутках между едой.
В случае церебральных невротических симптомов хороший эффект дают транквилизаторы: элениум (напотон) по 5 мг 3-4 раза в день, седуксен (диазепам, реланиум) по 5 мг 1-2 раза в день, фенозепам, рудотель по 5 мг 2-3 раза в день, а также ноотропные транквилизаторы: Ноофен (фенибут) по 0,25-0,75 г 3 раза в день, Адаптол (мебикар) по 0,3-0, 6 г 1-3 раза в день.
Седативные препараты как самостоятельные средства (белоид, белатаминал, корвалол, препараты валерианы, отвар травы пустырника и др.). не эффективны при лечении больных дискинезией желчных путей, но они могут усиливать действие снотворных, нейротропных успокаивающих средств.
Для нормализации сна назначают в небольших дозах амитал-натрия (бар-Балин) или этаминал натрия (нембутол) по 0,05-0,1 г перед сном. В послеобеденное время можно применять электросон течение 30-40 мин, что способствует улучшению ночного сна.
Больным гипотонически-гипокинетической форме дискинезии желчных путей назначают диету с достаточным количеством желчегонных продуктов. Рекомендуется потреблять пищу 5-6 раз в день, стимулирует желчеотделение. Последний прием пищи должен быть за 3-4 часа до ночного сна. В пищевой рацион включают: хлеб с отрубями или черный ржаной хлеб, много овощей и фруктов, растительные и животные жиры (за исключением тугоплавких), сливки, сметану, круто сваренные яйца и другие продукты, которые способствуют опорожнению кишечника, рефлекторно стимулирует эвакуацию желчи из желчного пузыря. Стоит также употреблять пищевые продукты, обогащенные солями магния, грубой растительной клетчаткой (отруби, гречневая каша, морковь, сыр, капуста, помидоры, яблоки, мясо, настой шиповника и т.д.). Необходимо не реже одного раза в неделю проводить "слепые" тюбажи. Желательно один раз в две-три недели проводить дуоденальное зондирование.
Для усиления выделения желчи из желчного пузыря в кишки назначают холекинетични препараты: магния сульфат 20-25% раствор по 1 столовой ложке внутрь натощак 3 раза в день, карловарская соль по 1 чайной ложке на 1 стакан воды за 30 мин до еды 3 раза в день, берберин бисульфат по 0,005-0,01 г 3 раза в день перед едой, отвар пижмы (10 г на 200 мл воды) по 1 столовой ложке 3 раза в день перед едой, ксилит или сорбит 10% раствор по 50-100 мг 2-3 раза в день за 20 мин до еды, фланин по 0,05 г 3 раза в день за 30 мин до "еды.
Целесообразно применять холеретическое препараты, улучшающие как секреторные, так и фильтрационные процессы желчеобразование. Увеличивая содержание в желчи холато, они снижают возможность выпадения холестерина желчи в осадок и образование камней. С учетом наличия сопутствующих заболеваний и индивидуальной переносимости назначают один из перечисленных препаратов: аллохол внутрь по 1-2 таблетки 3 раза в день после еды, холл энзим по 1 таблетке 3 раза в день после еды, холагол по 0,2 г 3 раза в день конце иди, никодин по 0,5-1 г внутрь 4 раза в день за 20-30 мин до иди, оксафенамид по 0,25-0,5 г 3 раза в день до иди, фламин по 0,05 г 3 раза в день за ЗО мин до иди, гепабене по 1 капсуле до еды 3 раза в день, ФЕБИХОЛ по 200 мг (1 капсула) 3 раза в день до еды, хофитол по 2 таблетки перед едой, сидимерин по 0,35-0,7 г 3 раза в день перед едой в течение 3-4 недель.
Желчегонные препараты растительного происхождения нередко назначают соединяются (желчегонный сбор или чай, в состав которых зачастую входят цветки бессмертника полевого, листья или трава тысячелистника, плоды кориандра, кукурузные хлопья, шиповник).
Желчегонный эффект дает употребление натощак 25-30 мл теплого оливкового или подсолнечного масла.
Используют также растительные и синтетические препараты регуливнои действия пантокрин внутрь по 25-40 капель или 1-2 таблетки за полчаса до еды 2-3 раза в день до еды, настойка лимонника внутрь по 20-30 капель 2 - З раза в день, настойка женьшеня по 25 капель 3 раза в день до еды, настой заманихи (золотухи) по 30-40 капель 2-3 раза в день до еды.
Желчегонное действие имеет также Лив.52 (по 2 драже 3 раза в день), розанол (по 2-3 капсулы 3 раза в день).
Больным гипотонически-гипокинетической форме дискинезии желчных путей рекомендуют пить высокоминерализованные воды (ессентуки № 17, Арзни, баталинська) комнатной температуры (19-22 ° С) по 150-200 мл 2 -3 раза в день за 30-90 мин до еды (в зависимости от характера желудочной секреции). Показаны также физиотерапевтические методы лечения (фарадизация, гальванизация, диадинамотерапия). Широко применяют тонизирующие лечебную физкультуру.
При гипертонично-гиперкинетической форме дискинезии желчных путей применяют питания 4-5 раз в день с ограничением или даже исключением продуктов, которые вызывают сокращение желчного пузыря (жирные мясные продукты, пирожные и другие изделия из жирного теста, пиво, газированные напитки, сливки, сметана, круто сваренные яйца).
При гиперкинетической дискинезии желчных путей назначают препараты прокинетическим действия церукал (сначала внутримышечно по 2 мл 0,5% раствора 2-3 раза в день за 30 мин до еды в течение 5 -7 дней, а затем в таблетках по 10 мг 2 раза в день за 40 мин до иди течение 7-10 дней), мотилиум или координакс (по 10 мг 3-4 раза в день за 10-15 мин до еды). Эти препараты оказывают регуливний влияние на функции пищеварительного тракта, усиливают тонус и перистальтику кишок, снимают спазмы, ускоряют эвакуации?? Ю пищи из желудка.
Как спазмолитические препараты можно использовать папаверина гидро-хлорид, но-шпу (по 2 мл 2% раствора 2-3 раза в день в течение 7-10 дней, а затем в таблетках по 0,04 г 3 раза в день в течение 1-2 нед), дуспаталин (мебеверина гидрохлорид) по 0,2 г (1 капсула) 2 раза в день в течение 2-3 нед, гимекролон (препарат селективной спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря) по 0,2-0,4 г (1-2 таблетки) до еды 3 раза в день в течение 1-3 нед. При этом достижения терапевтического эффекта обусловлено не только адекватно подобранными медикаментозными средствами, но и соблюдением пациентом рекомендаций относительно диеты, режима труда и отдыха. Чтобы снять острый приступ боли, используют баралгин по 5 мл внутримышечно 2 раза в день, гиосцин бутилбромид по 20 мг внутримышечно.
для лечения гипертонической-гиперкинетической дискинезии желчных путей , которая сопровождается болевым синдромом, применяют блокатор кальциевых каналов дицетел (пинаверия бромид) по 50 мг 3-4 раза в день после еды. Имея свойства антагонистов кальция, препарат не влияет на сердечно-сосудистую систему, не антихолинергических свойств, поэтому его можно назначать при глаукоме и гипертрофии простаты.
Миолитичний эффект дают также нитропрепаратах: нитроглицерин по 0,0005 г или 3 капли 1% раствора под язык при боли в правом подреберье, нитро-сорбид по 20 мг 3-4 раза в день, сустак-форте по 1 таблетке 3-4 раза в день и др..
При выраженных невротических реакциях терапевтического эффекта можно достичь с помощью сульпирид (эглонил), который назначают по 50-100 мг 2 раза в день внутримышечно в течение 7-10 дней, а затем в капсулах по 50 мг 2 раза в день (в первую половину дня) еще 7-10 дней. При невротических нарушений или психотравмирующих ситуаций препарат способствует улучшению настроения, нормализации сна, ликвидации диспепсических явлений.
При возникновении приступа боли в предменструальный период целесообразно назначение гормонов желтого тела (прогестерон в масляном растворе внутримышечно по 1 мл 4-5 раз в день до начала менструального цикла) при отсутствии противопоказаний (нарушения функции печени, гепатит, рак грудной железы и половых органов, склонность к тромбозам).
Застой желчи в желчном пузыре способствует его инфицированию и развитию воспалительного процесса, поэтому целесообразным является проведение дуоденального зондирования независимо от формы дискинезии желчных путей. Однако при гипертензионно-гиперкинетической дискинезии его следует проводить осторожно, чтобы не усугубить спазм пузыря, сфинктеров желчных протоков, может вызвать боль в правом подреберье как во время процедуры, так и после нее. Для предотвращения этого осложнения и улучшению желчеотделения за 10-15 мин до введения зонда следует сделать инъекцию 2 мл 2% раствора папаверина гидрохлорида или 2 мл 2% раствора но-шпы (внутримышечно). Повторное зондирование проводят через 3-5 дней на фоне лечения седативными средствами. Увеличение объема желчи порции В свидетельствует о положительном влиянии этой процедуры, для закрепления которого в дальнейшем переходят на систематическое проведение "слепых" тюбаж на фоне курсового приема препаратов спазмолитического действия (папаверин, но-шпа, бускопан, гастроцепин, дуспаталин и др.). . Для тюбажей как стимуляторы желчеотделения используют карловарская соль, ксилит (сорбит), отвар шиповника, минеральную воду.
Больным с гипотонически-гипокинетической форме дискинезии желчных путей рекомендуют минеральные воды средней минерализации (ессентуки № 17, Арзни, Березовский, трускавецкая, боржоми) комнатной температуры (19-22 ° С) по 150-200 мл 2-3 раза в день за 30-90 мин до еды. Время употребления минеральной воды по потреблению пищи следует устанавливать с учетом состояния кислото-продукувальнои и моторно-эвакуаторной функции желудка. В случае нормального функционального состояния желудка минеральную воду пьют за 1 час до еды, при пониженной кислотопродукувальний функции - за 20-30 мин (пить нужно медленно, маленькими глотками). Если же у больного повышенная кислотопродукцию в желудке, минеральную воду следует пить за 1,5 часа до иди (пить быстро, большими глотками). При выраженной гипотонии желчного пузыря минеральную воду следует употреблять как за 1,5 часа, так и за 20-30 мин до иди с целью усиления пузырно рефлекса.
При гипертонично-гиперкинетической дискинезии желчных путей назначают минеральные воды относительно низкой минерализации (до 2,5 г /л), с низким содержанием газа: моршинскую № 6 (сульфатно-хлоридно-магниево -калиевая), миргородскую (хлоридно-натриевая), славянскую, Смирновскую, трускавецкую, ессентуки № 4, № 20. Маломинерализованные воды уменьшают тоническое напряжение мышц - замыкателей желчных путей, способствуют нормализации двигательной функции желчного пузыря, повышая выработку печеночной желчи. Воду рекомендуется пить теплым по 100-150 мл 3-4 раза в день за 1 ч до иди.
Физиотерапевтические методы лечения применяют в зависимости от формы дискинезии: при гипотонически-гипокинетической - фарадизация, гальванизация, диа-динамотерапия, миллиметровая резонансная терапия, при гипертонично-гиперкинетической - теплые ванны (йодобромные), души, электросон, электрофорез по Щербаку, Вермеля, индуктотерапия, грязевые, озокеритовые, парафиновые аппликации на верхнюю половину живота, иглорефлексотерапия.
Особенность лечения больных с гипотонически-гиперкинетической Дыскин-зию желчныхпутей заключается в том, что сначала используют холеспаз-молитични препараты, а затем, после прекращения боли в правом подреберье, назначают холецистокинетикы. Целесообразно назначение седативных средств (элениум, Адаптол, фенибут), растительных успокоительных травяных сборов (мелисса, пустырник, корень и корневище валерианы и др.), растительных адаптогенов (элеутерококк, аралия маньчжурская). С целью усиления холерой-зу назначают препараты желчегонных трав с спазмолитическим и противовоспалительным эффектом (хофитол по 20 капель или 1 капсуле 3 раза в день за 30 мин до еды в течение 1 мес, ФЕБИХОЛ по 1 капсуле 3 раза в день за 20 мин до еды в течение 3-4 нед, гепабене по 1-2 капсуле 3 раза в день в течение 3-4 нед, холаголум по 1-2 капсуле 3 раза в день в течение 3-4 нед).
В случае гипотонически-гиперкинетической формы дискинезии применяют тоне-зувальну лечебную гимнастику, а при гипертонично-гиперкинетической форме - лечебную физкультуру по щадящей методике.
Больным с дискинезией желчных путей показано лечение и оздоровление в местных (пригородных) санаториях гастроэнтерологического профиля и климато-бальнеологических курортах (Трускавец, Моршин, Свалява, Миргород, Березовские Минеральные Воды, Куяльник, Славянск и др.). зависимости от формы дискинезии и минерального состава вод.
Профилактика
Предпосылкой предотвращения функциональным расстройствам в желчевыделительной системы является хорошее состояние организма, полноценное и регулярное питание, рациональное сочетание умственного и физического труда, выработки адекватных нервно- психических реакций на раздражители факторы внешней среды. Большое значение имеет также своевременное лечение заболеваний, устранения причин, которые могут привести к дискинезий желчных путей.
Прогноз при дискинезии желчных путей благоприятный, работоспособность таких больных длительное время сохраняется. При наличии заболеваний, приводящих к развитию дискинезии желчных путей, прогноз зависит от особенностей течения и эффективности лечения основного заболевания.
Дальнейшая информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, которая отображается на этой странице, может быть применена к вашим личным обстоятельствам. Информация предназначена только для медицинских специалистов.